Progesterona (medicamento) - Progesterone (medication)
 | |
 | |
| Datos clinicos | |
|---|---|
| Nombres comerciales | Prometrium, Utrogestan, Endometrin, otros |
| Otros nombres | P4; Pregnenediona; Pregn-4-eno-3,20-diona |
| AHFS / Drugs.com | Monografía |
| MedlinePlus | a604017 |
| Vías de administración |
• Por la boca ( cápsula ) • sublingual ( comprimido ) • tópica ( crema , gel ) • dentro de la vagina (cápsula, comprimido, gel, supositorio , anillo ) • rectal (supositorio) • IM inyección ( solución de aceite ) • SC inyección ( aq. Soln . ) • Intrauterino ( DIU ) |
| Clase de droga | Progestágeno ; Antimineralocorticoide ; Neuroesteroide |
| Código ATC | |
| Estatus legal | |
| Estatus legal | |
| Datos farmacocinéticos | |
| Biodisponibilidad | Oral: <2,4% Vaginal: 4-8% |
| Enlace proteico | 98–99%: • Albúmina : 80% • CBG : 18% • SHBG : <1% • Libre: 1–2% |
| Metabolismo | Principalmente hígado : • 5α- y 5β-reductasa • 3α- y 3β-HSD • 20α- y 20β-HSD • Conjugación • 17α-Hidroxilasa • 21-Hidroxilasa • CYP (p. Ej., CYP3A4 ) |
| Metabolitos | • Dihydroprogesterones • Pregnanolones • Pregnanediols • 20a-hidroxiprogesterona • 17?-Hidroxiprogesterona • Pregnanetriols • 11-desoxicorticosterona (y glucurónido / sulfato conjugados ) |
| Vida media de eliminación | • Oral: 5 horas (con comida) * Sublingual: 6–7 horas • Vaginal: 14–50 horas • Tópico: 30–40 horas • IM : 20–28 horas • SC : 13–18 horas • IV : 3–90 minutos |
| Excreción | Bilis y orina |
| Identificadores | |
| |
| Número CAS | |
| PubChem CID | |
| IUPHAR / BPS | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| KEGG | |
| CHEBI | |
| CHEMBL | |
| Datos químicos y físicos | |
| Fórmula | C 21 H 30 O 2 |
| Masa molar | 314,469 g · mol −1 |
| Modelo 3D ( JSmol ) | |
| Rotacion especifica | [α] D 25 = +172 a + 182 ° (2% en dioxano , forma β) |
| Punto de fusion | 126 ° C (259 ° F) |
| |
| |
| (verificar) | |
La progesterona ( P4 ) es un medicamento y una hormona esteroidea natural . Es un progestágeno y se usa en combinación con estrógenos principalmente en la terapia hormonal para los síntomas de la menopausia y los niveles bajos de hormonas sexuales en las mujeres. También se usa en mujeres para apoyar el embarazo y la fertilidad y para tratar trastornos ginecológicos . La progesterona se puede tomar por vía oral , a través de la vagina y por inyección en el músculo o la grasa , entre otras vías . En algunas zonas del mundo también existen un anillo vaginal de progesterona y un dispositivo intrauterino de progesterona que se utilizan para el control de la natalidad .
La progesterona se tolera bien y a menudo produce pocos o ningún efecto secundario . Sin embargo, es posible que se produzcan varios efectos secundarios, por ejemplo, cambios de humor . Si la progesterona se toma por vía oral o en dosis altas, también pueden ocurrir ciertos efectos secundarios centrales como sedación , somnolencia y deterioro cognitivo . El medicamento es un progestágeno natural y, por lo tanto, es un agonista del receptor de progesterona (PR), el objetivo biológico de los progestágenos como la progesterona endógena . Se opone a los efectos de los estrógenos en varias partes del cuerpo como el útero y también bloquea los efectos de la hormona aldosterona . Además, la progesterona tiene efectos neuroesteroides en el cerebro .
La progesterona se aisló por primera vez en forma pura en 1934. Estuvo disponible por primera vez como medicamento más tarde ese año. La progesterona oral micronizada (OMP), que permitía que la progesterona se tomara por vía oral, se introdujo en 1980. Una gran cantidad de progestágenos sintéticos , o progestinas , se han derivado de la progesterona y también se utilizan como medicamentos. Los ejemplos incluyen acetato de medroxiprogesterona y noretisterona . En 2018, fue el medicamento 175o más comúnmente recetado en los Estados Unidos, con más de 3 millones de recetas.
Usos médicos
Terapia hormonal
Menopausia
La progesterona se usa en combinación con un estrógeno como componente de la terapia hormonal menopáusica para el tratamiento de los síntomas menopáusicos en mujeres peri y posmenopáusicas . Se utiliza específicamente para proporcionar protección endometrial contra la hiperplasia endometrial inducida por estrógenos sin oposición y el cáncer en mujeres con útero intacto . Una revisión sistemática de 2016 sobre la protección endometrial con progesterona recomendó 100 mg / día de progesterona oral continua, 200 mg / día de progesterona oral cíclica, 45 a 100 mg / día de progesterona vaginal cíclica y 100 mg de progesterona vaginal en días alternos. También se recomendó 100 mg de progesterona vaginal dos veces por semana, pero se necesita más investigación sobre esta dosis y se puede recomendar la monitorización endometrial. No se recomendó la progesterona transdérmica para la protección endometrial.
El ensayo REPLENISH fue el primer estudio con la potencia adecuada que demostró que la progesterona oral continua de 100 mg / día con alimentos proporciona una protección endometrial adecuada. También se ha descubierto que la progesterona oral cíclica de 200 mg / día es eficaz en la prevención de la hiperplasia endometrial, por ejemplo, en el ensayo de intervenciones posmenopáusicas de estrógeno / progestina (PEPI). Sin embargo, el ensayo PEPI no tenía el poder estadístico suficiente para cuantificar completamente la hiperplasia endometrial o el riesgo de cáncer. Ningún estudio con el poder estadístico adecuado ha evaluado la protección endometrial con progesterona vaginal . En cualquier caso, el ensayo de intervención temprana versus tardía con estradiol (ELITE) encontró que el gel de progesterona vaginal cíclica de 45 mg / día no mostró diferencias significativas con el placebo en las tasas de cáncer de endometrio. Debido al efecto de primer paso vaginal , las dosis bajas de progesterona vaginal pueden permitir una protección endometrial adecuada. Aunque no tiene suficiente poder estadístico, varios otros estudios más pequeños también han encontrado protección endometrial con progesterona oral o vaginal. No hay pruebas suficientes para la protección del endometrio con la crema de progesterona transdérmica .
Se ha descubierto que la progesterona oral reduce significativamente los sofocos en comparación con el placebo. La combinación de un estrógeno y progesterona oral también reduce los sofocos. Se ha descubierto que el estrógeno más la progesterona oral mejoran significativamente la calidad de vida . Se ha descubierto que la combinación de un estrógeno y de 100 a 300 mg / día de progesterona oral mejora los resultados del sueño . Además, el sueño mejoró significativamente que el estrógeno más acetato de medroxiprogesterona . Esto puede atribuirse a los efectos sedantes de la progesterona en los neuroesteroides . La reducción de los sofocos también puede ayudar a mejorar los resultados del sueño. Según la investigación con animales , la progesterona puede estar involucrada en la función sexual en las mujeres. Sin embargo, la investigación clínica muy limitada sugiere que la progesterona no mejora el deseo o la función sexual en las mujeres.
Se ha encontrado que la combinación de un estrógeno y progesterona oral mejora la densidad mineral ósea (DMO) en un grado similar al de un estrógeno más acetato de medroxiprogesterona. Los progestágenos, incluida la progesterona, pueden tener efectos beneficiosos sobre los huesos independientes de los de los estrógenos, aunque se requiere más investigación para confirmar esta noción. Se ha descubierto que la combinación de un estrógeno y progesterona oral o vaginal mejora la salud cardiovascular en las mujeres en la menopausia temprana, pero no en las mujeres en la menopausia tardía. La terapia con estrógenos tiene una influencia favorable en el perfil de lípidos en sangre , lo que puede traducirse en una mejor salud cardiovascular. La adición de progesterona oral o vaginal tiene efectos neutrales o beneficiosos sobre estos cambios. Esto contrasta con varias progestinas, que se sabe que antagonizan los efectos beneficiosos de los estrógenos sobre los lípidos sanguíneos. Se ha descubierto que la progesterona, tanto sola como en combinación con un estrógeno, tiene efectos beneficiosos sobre la piel y ralentiza la tasa de envejecimiento de la piel en mujeres posmenopáusicas.
En el estudio observacional francés E3N-EPIC, el riesgo de diabetes fue significativamente menor en las mujeres que recibieron terapia hormonal para la menopausia, incluso con la combinación de un estrógeno oral o transdérmico y progesterona oral o una progestina.
Mujeres transgénero
La progesterona se usa como componente de la terapia hormonal feminizante para mujeres transgénero en combinación con estrógenos y antiandrógenos . Sin embargo, la adición de progestágenos a la TRH para mujeres transgénero es controvertida y su función no está clara. Algunos pacientes y médicos creen de manera anecdótica que la progesterona puede mejorar el desarrollo de los senos , mejorar el estado de ánimo y aumentar el deseo sexual . Sin embargo, hay una falta de evidencia de estudios bien diseñados que apoyen estas nociones en la actualidad. Además, los progestágenos pueden producir efectos secundarios indeseables , aunque la progesterona bioidéntica puede ser más segura y mejor tolerada que los progestágenos sintéticos como el acetato de medroxiprogesterona.
Debido a que algunos creen que los progestágenos son necesarios para el desarrollo completo de los senos, la progesterona a veces se usa en mujeres transgénero con la intención de mejorar el desarrollo de los senos. Sin embargo, una revisión de 2014 concluyó lo siguiente sobre el tema de la progesterona para mejorar el desarrollo de los senos en mujeres transgénero:
Nuestro conocimiento sobre la historia natural y los efectos de las diferentes terapias hormonales cruzadas sobre el desarrollo de las mamas en mujeres [transgénero] es extremadamente escaso y se basa en pruebas de baja calidad. La evidencia actual no proporciona evidencia de que los progestágenos mejoren el desarrollo de los senos en mujeres [transgénero]. Tampoco prueban la ausencia de tal efecto. Esto nos impide sacar una conclusión firme en este momento y demuestra la necesidad de realizar más investigaciones para aclarar estas importantes cuestiones clínicas.
Los datos sobre mujeres que menstrúan muestran que no existe una correlación entre la retención de agua y los niveles de progesterona o estrógeno. A pesar de esto, algunos teorizan que la progesterona podría causar agrandamiento temporal de los senos debido a la retención local de líquidos y, por lo tanto, puede dar una apariencia engañosa de crecimiento de los senos. Aparte de una participación hipotética en el desarrollo de los senos, no se sabe que los progestágenos estén involucrados en la feminización física .
Apoyo durante el embarazo
La progesterona administrada por vía vaginal se está investigando como potencialmente beneficiosa para prevenir el parto prematuro en mujeres con riesgo de parto prematuro. El estudio inicial de Fonseca sugirió que la progesterona vaginal podría prevenir el parto prematuro en mujeres con antecedentes de parto prematuro. Según un estudio reciente, las mujeres con un cuello uterino corto que recibieron tratamiento hormonal con un gel de progesterona vieron reducido su riesgo de dar a luz prematuramente. El tratamiento hormonal se administró por vía vaginal todos los días durante la segunda mitad del embarazo. Un estudio posterior y más amplio mostró que la progesterona vaginal no fue mejor que el placebo para prevenir el parto prematuro recurrente en mujeres con antecedentes de un parto prematuro previo, pero un análisis secundario planificado de los datos de este ensayo mostró que las mujeres con un cuello uterino corto al inicio del estudio en el ensayo se beneficiaron de dos maneras: una reducción en los nacimientos de menos de 32 semanas y una reducción tanto en la frecuencia como en el tiempo que sus bebés estuvieron en cuidados intensivos.
En otro ensayo, se demostró que la progesterona vaginal es mejor que el placebo para reducir el parto prematuro antes de las 34 semanas en mujeres con un cuello uterino extremadamente corto al inicio del estudio. Un editorial de Roberto Romero analiza el papel de la longitud cervical ecográfica en la identificación de pacientes que pueden beneficiarse del tratamiento con progesterona. Un metaanálisis publicado en 2011 encontró que la progesterona vaginal reduce el riesgo de partos prematuros en un 42 por ciento en mujeres con cuello uterino corto. El metanálisis, que reunió los resultados publicados de cinco grandes ensayos clínicos, también encontró que el tratamiento redujo la tasa de problemas respiratorios y redujo la necesidad de colocar al bebé en un ventilador.
Apoyo a la fertilidad
La progesterona se utiliza para el apoyo lúteo en ciclos de tecnología de reproducción asistida (ART), como la fertilización in vitro (FIV). También se utiliza para corregir la deficiencia de la fase lútea a fin de preparar el endometrio para la implantación en la terapia de infertilidad y se utiliza para apoyar el embarazo temprano.
Control de la natalidad
Un anillo vaginal de progesterona está disponible para el control de la natalidad durante la lactancia en varias áreas del mundo. También se ha comercializado un dispositivo intrauterino que contiene progesterona bajo la marca Progestasert para el control de la natalidad, incluso anteriormente en los Estados Unidos .
Trastornos ginecológicos
La progesterona se usa para controlar el sangrado anovulatorio persistente . Se utiliza en mujeres no embarazadas con una menstruación retrasada de una o más semanas, para permitir que el revestimiento endometrial engrosado se desprenda. Este proceso se denomina hemorragia por privación de progesterona. La progesterona se toma por vía oral durante un período corto (generalmente una semana), después de lo cual se interrumpe y debe ocurrir sangrado.
Otros usos
La progesterona tiene un beneficio poco claro para la reversión del aborto inducido por mifepristona . La evidencia es insuficiente para respaldar su uso en lesiones cerebrales traumáticas .
La progesterona se ha utilizado como medicamento tópico aplicado al cuero cabelludo para tratar la caída del cabello de patrón femenino y masculino. Se ha informado de efectividad variable, pero en general su efectividad para esta indicación en ambos sexos ha sido pobre.
Dolor en los senos
La progesterona está aprobada bajo la marca Progestogel como gel tópico al 1% para aplicación local en los senos para tratar el dolor de senos en ciertos países. No está aprobado para terapia sistémica. Se ha descubierto en estudios clínicos que inhibe la proliferación de células epiteliales mamarias inducida por estrógenos y elimina el dolor y la sensibilidad mamaria en mujeres con la afección. Sin embargo, en un pequeño estudio en mujeres con dolor cíclico en los senos, fue ineficaz. También se ha descubierto que la progesterona vaginal es eficaz en el tratamiento del dolor y la sensibilidad en los senos.
Síndrome premenstrual
Históricamente, la progesterona se ha utilizado ampliamente en el tratamiento del síndrome premenstrual . Una revisión Cochrane de 2012 no encontró pruebas suficientes a favor o en contra de la efectividad de la progesterona para esta indicación. Otra revisión de 10 estudios encontró que la progesterona no fue efectiva para esta condición, aunque indicó que actualmente no hay evidencia suficiente disponible para hacer una declaración definitiva sobre la progesterona en el síndrome premenstrual.
Epilepsia catamenial
La progesterona se puede usar para tratar la epilepsia catamenial con suplementos durante ciertos períodos del ciclo menstrual.
Formas disponibles
La progesterona está disponible en una variedad de formas diferentes, incluidas cápsulas orales ; tabletas sublinguales ; cápsulas, comprimidos , geles , supositorios y anillos vaginales ; supositorios rectales ; soluciones oleosas para inyección intramuscular ; y soluciones acuosas para inyección subcutánea . Un gel de progesterona tópica al 1% está aprobado para aplicación local en los senos para tratar el dolor mamario, pero no está indicado para terapia sistémica. La progesterona estaba disponible anteriormente como un dispositivo intrauterino para su uso en la anticoncepción hormonal, pero esta formulación se suspendió. La progesterona también está disponible de forma limitada en combinación con estrógenos como estradiol y benzoato de estradiol para su uso por inyección intramuscular.
Además de los productos farmacéuticos aprobados, la progesterona está disponible en formulaciones compuestas y de venta libre no reguladas, como cremas transdérmicas sistémicas y otras preparaciones. La eficacia sistémica de la progesterona transdérmica es controvertida y no se ha demostrado.
| Ruta | Formulario | Dosis | Nombre de la marca | Disponibilidad |
|---|---|---|---|---|
| Oral | Cápsula | 100, 200, 300 mg | Prometrio | Generalizado |
| Tableta ( SR ) | 200, 300, 400 mg | Dubagest SR | India | |
| Sublingual | Tableta | 10, 25, 50, 100 mg | Luteina | Europa |
| Transdérmico | Gel | 1% (25 mg) | Progestogel | Europa |
| Vaginal | Cápsula | 100, 200 magnesio | Utrogestan | Generalizado |
| Tableta | 100 magnesio | Endometrina | Generalizado | |
| Gel | 4, 8% (45, 90 mg) | Crinone | Generalizado | |
| Supositorio | 200, 400 magnesio | Ciclogest | Europa | |
| Anillo | 10 mg / día | Fertiring | Sudamerica | |
| Rectal | Supositorio | 200, 400 magnesio | Ciclogest | Europa |
| Uterino | DIU | 38 magnesio | Progestasert | Interrumpido |
|
Inyección intramuscular |
Solución de aceite | 2, 5, 10, 20, 25, 50, 100 mg / mL |
Proluton | Generalizado |
| Aq. susp. | 12,5, 30, 100 mg / ml | Agolutin | Europa | |
| Emulsión | 5, 10, 25 mg / ml | Di-Pro-Emulsión | Interrumpido | |
| Microsph. | 20, 100 mg / ml | ProSphere | México | |
| Subcutáneo | Aq. soln. ( inj. ) | 25 mg / vial | Prolutex | Europa |
| Implante | 50, 100 magnesio | Proluton | Interrumpido | |
| Intravenoso | Aq. soln. ( inj. ) | 20 mg / mL | Primolut | Interrumpido |
|
Fuentes y notas al pie:
|
||||
Contraindicaciones
Las contraindicaciones de la progesterona incluyen hipersensibilidad a la progesterona o progestágenos, prevención de enfermedades cardiovasculares (una advertencia de recuadro negro), tromboflebitis , trastorno tromboembólico , hemorragia cerebral , función o enfermedad hepática alterada , cáncer de mama , cánceres de órganos reproductivos , sangrado vaginal no diagnosticado , menstruación perdida , aborto espontáneo , o un historial de estas condiciones. La progesterona se debe utilizar con precaución en personas con afecciones que pueden verse afectados negativamente por la retención de líquidos , tales como la epilepsia , migraña dolores de cabeza , asma , disfunción cardiaca y disfunción renal . También debe usarse con precaución en pacientes con anemia , diabetes mellitus , antecedentes de depresión , embarazo ectópico previo , enfermedad venérea y citología vaginal anormal no resuelta . No se recomienda el uso de progesterona durante el embarazo y la lactancia . Sin embargo, la Academia Estadounidense de Pediatría ha considerado que el medicamento generalmente es seguro para la lactancia , pero no debe usarse durante los primeros cuatro meses de embarazo. Algunas formulaciones de progesterona contienen alcohol bencílico , y esto puede causar un "síndrome de jadeo" potencialmente fatal si se administra a bebés prematuros .
Efectos secundarios
La progesterona se tolera bien y muchos estudios clínicos no han informado efectos secundarios. Los efectos secundarios de la progesterona pueden incluir calambres abdominales , dolor de espalda , sensibilidad en los senos , estreñimiento , náuseas , mareos , edema , sangrado vaginal , hipotensión , fatiga , disforia , depresión e irritabilidad , entre otros. También puede ocurrir depresión del sistema nervioso central , como sedación y deterioro cognitivo / de la memoria .
La progesterona vaginal puede estar asociada con irritación vaginal , picazón y secreción , disminución de la libido , relaciones sexuales dolorosas , sangrado vaginal o manchado en asociación con calambres y calor local o una "sensación de frescor" sin secreción. La inyección intramuscular puede causar un dolor leve a moderado en el lugar de la inyección . Se han asociado altas dosis intramusculares de progesterona con aumento de la temperatura corporal , que puede aliviarse con el tratamiento con paracetamol .
La progesterona carece de actividad hormonal indeseable fuera del objetivo , a diferencia de varias progestinas. Como resultado, no se asocia con efectos androgénicos , antiandrogénicos , estrogénicos o glucocorticoides . Por el contrario, la progesterona todavía puede producir efectos secundarios relacionados con su actividad antimineralocorticoide y neurosteroide . En comparación con el acetato de progestina medroxiprogesterona , hay menos informes de sensibilidad en los senos con progesterona. Además, se informa que la magnitud y la duración del sangrado vaginal con progesterona son menores que con acetato de medroxiprogesterona.
Depresión central
La progesterona puede producir depresión del sistema nervioso central como efecto adverso , particularmente con la administración oral o con dosis altas de progesterona. Estos efectos secundarios pueden incluir somnolencia , sedación , somnolencia , fatiga , lentitud , disminución del vigor , mareos , aturdimiento , confusión y deterioro cognitivo , de memoria y / o motor . La evidencia disponible limitada ha mostrado una influencia adversa mínima o nula sobre la cognición con progesterona oral (100 a 600 mg), progesterona vaginal (gel de 45 mg) o progesterona por inyección intramuscular (25 a 200 mg). Sin embargo, se ha descubierto que las dosis altas de progesterona oral (300 a 1200 mg), progesterona vaginal (100 a 200 mg) y progesterona intramuscular (100 a 200 mg) producen fatiga , somnolencia y disminución del vigor dependientes de la dosis . Además, altas dosis únicas de progesterona oral (1200 mg) produjeron un deterioro cognitivo y de memoria significativo. Se ha descubierto que la infusión intravenosa de altas dosis de progesterona (p. Ej., 500 mg) induce el sueño profundo en los seres humanos. Algunas personas son más sensibles y pueden experimentar efectos sedantes e hipnóticos considerables con dosis más bajas de progesterona oral (p. Ej., 400 mg).
La sedación y el deterioro cognitivo y de la memoria con la progesterona son atribuibles a sus metabolitos inhibidores de los neurosteroides . Estos metabolitos ocurren en mayor medida con la progesterona oral y pueden minimizarse cambiando a una vía parenteral . La progesterona también se puede tomar antes de acostarse para evitar estos efectos secundarios y ayudar a conciliar el sueño. Los efectos neuroesteroides de la progesterona son exclusivos de la progesterona y no se comparten con las progestinas.
Cáncer de mama
Se ha descubierto que la proliferación de células mamarias aumenta significativamente con la combinación de un estrógeno oral más acetato de medroxiprogesterona cíclico en mujeres posmenopáusicas, pero no con la combinación de estradiol transdérmico más progesterona oral. Se ha encontrado que los estudios de estradiol y progesterona tópicos aplicados a los senos durante 2 semanas dan como resultado niveles locales altamente farmacológicos de estradiol y progesterona. Estos estudios han evaluado los marcadores de proliferación mamaria y han encontrado un aumento de la proliferación con estradiol solo, una disminución de la proliferación con progesterona y ningún cambio en la proliferación con estradiol y progesterona combinados. En el ensayo de intervenciones posmenopáusicas con estrógeno / progestina (PEPI), la combinación de estrógeno y progesterona oral cíclica dio como resultado una densidad mamográfica mamográfica más alta que el estrógeno solo (3,1% frente a 0,9%) pero una densidad mamaria no significativamente menor que la combinación de estrógenos y acetato de medroxiprogesterona cíclico o continuo (3,1% frente a 4,4-4,6%). Una densidad mamaria más alta es un factor de riesgo conocido importante para el cáncer de mama. Sin embargo, otros estudios han tenido resultados mixtos. Una revisión sistemática de 2018 informó que la densidad mamaria con un estrógeno más progesterona oral aumentó significativamente en tres estudios y sin cambios en dos estudios. Los cambios en la densidad mamaria con progesterona parecen ser menores que con las progestinas comparadas.
En grandes estudios observacionales a corto plazo , el estrógeno solo y la combinación de estrógeno y progesterona oral generalmente no se han asociado con un mayor riesgo de cáncer de mama. Por el contrario, la combinación de estrógeno y casi cualquier progestina , como acetato de medroxiprogesterona o acetato de noretisterona , se ha asociado con un mayor riesgo de cáncer de mama. La única excepción entre las progestinas es la didrogesterona , que ha mostrado un riesgo similar al de la progesterona oral. El riesgo de cáncer de mama con la terapia con estrógenos y progestágenos depende de la duración, y el riesgo es significativamente mayor con más de 5 años de exposición en comparación con menos de 5 años. En contraste con los estudios a más corto plazo, las observaciones a más largo plazo (> 5 años) del estudio francés E3N mostraron asociaciones significativas de estrógeno más progesterona oral y estrógeno más didrogesterona con un mayor riesgo de cáncer de mama, de manera similar al estrógeno más otros progestágenos. La progesterona oral tiene una biodisponibilidad muy baja y efectos progestágenos relativamente débiles. La aparición tardía del riesgo de cáncer de mama con estrógeno más progesterona oral es potencialmente compatible con un efecto proliferativo débil de la progesterona oral en las mamas. Como tal, puede ser necesaria una mayor duración de exposición para que ocurra un aumento detectable en el riesgo de cáncer de mama. En cualquier caso, el riesgo sigue siendo menor que el de la mayoría de las progestinas. Una revisión sistemática de 2018 de la progesterona y el cáncer de mama concluyó que el uso a corto plazo (<5 años) de un estrógeno más progesterona no está asociado con un aumento significativo en el riesgo de cáncer de mama, pero que el uso a largo plazo (> 5 años) está asociado con mayor riesgo. Las conclusiones para la progesterona fueron las mismas en un metanálisis de 2019 de la evidencia epidemiológica mundial realizado por el Grupo Colaborativo sobre Factores Hormonales en el Cáncer de Mama (CGHFBC).
La mayoría de los datos sobre los cambios en la densidad mamaria y el riesgo de cáncer de mama se obtienen con progesterona oral. Los datos sobre la seguridad de los senos con progesterona vaginal son escasos. El ensayo de intervención temprana versus tardía con estradiol (ELITE) fue un ensayo controlado aleatorio de aproximadamente 650 mujeres posmenopáusicas que usaron estradiol y 45 mg / día de progesterona vaginal cíclica. La incidencia de cáncer de mama se informó como efecto adverso. Las incidencias absolutas fueron 10 casos en el grupo de estradiol más progesterona vaginal y 8 casos en el grupo de control . Sin embargo, el estudio no tenía el poder estadístico adecuado para cuantificar el riesgo de cáncer de mama.
| Terapia | <5 años | 5-14 años | 15+ años | |||
|---|---|---|---|---|---|---|
| Casos | RR ( IC del 95%) | Casos | RR ( IC del 95%) | Casos | RR ( IC del 95%) | |
| Estrógeno solo | 1259 | 1,18 (1,10-1,26) | 4869 | 1,33 (1,28-1,37) | 2183 | 1,58 (1,51–1,67) |
| Por estrógeno | ||||||
| Estrógenos conjugados | 481 | 1,22 (1,09-1,35) | 1910 | 1,32 (1,25-1,39) | 1179 | 1,68 (1,57–1,80) |
| Estradiol | 346 | 1,20 (1,05–1,36) | 1580 | 1,38 (1,30–1,46) | 435 | 1,78 (1,58-1,99) |
| Estropipato (sulfato de estrona) | 9 | 1,45 (0,67–3,15) | 50 | 1,09 (0,79-1,51) | 28 | 1,53 (1,01–2,33) |
| Estriol | 15 | 1,21 (0,68–2,14) | 44 | 1,24 (0,89–1,73) | 9 | 1,41 (0,67–2,93) |
| Otros estrógenos | 15 | 0,98 (0,46–2,09) | 21 | 0,98 (0,58–1,66) | 5 | 0,77 (0,27–2,21) |
| Por ruta | ||||||
| Estrógenos orales | - | - | 3633 | 1,33 (1,27–1,38) | - | - |
| Estrógenos transdérmicos | - | - | 919 | 1,35 (1,25-1,46) | - | - |
| Estrógenos vaginales | - | - | 437 | 1,09 (0,97–1,23) | - | - |
| Estrógeno y progestágeno | 2419 | 1,58 (1,51–1,67) | 8319 | 2.08 (2.02–2.15) | 1424 | 2,51 (2,34–2,68) |
| Por progestágeno | ||||||
| (Levo) norgestrel | 343 | 1,70 (1,49–1,94) | 1735 | 2,12 (1,99–2,25) | 219 | 2,69 (2,27–3,18) |
| Acetato de noretisterona | 650 | 1,61 (1,46–1,77) | 2642 | 2,20 (2,09-2,32) | 420 | 2,97 (2,60–3,39) |
| Acetato de medroxiprogesterona | 714 | 1,64 (1,50–1,79) | 2012 | 2,07 (1,96–2,19) | 411 | 2,71 (2,39–3,07) |
| Didrogesterona | sesenta y cinco | 1,21 (0,90–1,61) | 162 | 1,41 (1,17–1,71) | 26 | 2,23 (1,32–3,76) |
| Progesterona | 11 | 0,91 (0,47–1,78) | 38 | 2,05 (1,38–3,06) | 1 | - |
| Promegestona | 12 | 1,68 (0,85–3,31) | 19 | 2,06 (1,19-3,56) | 0 | - |
| Acetato de nomegestrol | 8 | 1,60 (0,70–3,64) | 14 | 1,38 (0,75-2,53) | 0 | - |
| Otros progestágenos | 12 | 1,70 (0,86–3,38) | 19 | 1,79 (1,05–3,05) | 0 | - |
| Por frecuencia de progestágeno | ||||||
| Continuo | - | - | 3948 | 2,30 (2,21–2,40) | - | - |
| Intermitente | - | - | 3467 | 1,93 (1,84–2,01) | - | - |
| Progestágeno solo | 98 | 1,37 (1,08–1,74) | 107 | 1,39 (1,11–1,75) | 30 | 2,10 (1,35–3,27) |
| Por progestágeno | ||||||
| Acetato de medroxiprogesterona | 28 | 1,68 (1,06–2,66) | 18 | 1,16 (0,68–1,98) | 7 | 3,42 (1,26–9,30) |
| Acetato de noretisterona | 13 | 1,58 (0,77–3,24) | 24 | 1,55 (0,88–2,74) | 6 | 3,33 (0,81-13,8) |
| Didrogesterona | 3 | 2,30 (0,49-10,9) | 11 | 3,31 (1,39–7,84) | 0 | - |
| Otros progestágenos | 8 | 2,83 (1,04–7,68) | 5 | 1,47 (0,47–4,56) | 1 | - |
| Diverso | ||||||
| Tibolona | - | - | 680 | 1,57 (1,43–1,72) | - | - |
| Notas: Metanálisis de la evidencia epidemiológica mundial sobre la terapia hormonal menopáusica y el riesgo de cáncer de mama por el Grupo Colaborativo sobre Factores Hormonales en el Cáncer de Mama (CGHFBC). Riesgos relativos completamente ajustados para las usuarias actuales versus las que nunca han usado la terapia hormonal para la menopausia. Fuente : Ver plantilla. | ||||||
| Estudio | Terapia | Razón de riesgo ( IC del 95% ) |
|---|---|---|
| E3N-EPIC: Fournier et al. (2005) | Estrógeno solo | 1,1 (0,8-1,6) |
| Estrógeno más progesterona Estrógeno transdérmico Estrógeno oral |
0,9 (0,7-1,2) 0,9 (0,7-1,2) Sin eventos |
|
| Estrógeno más progestina Estrógeno transdérmico Estrógeno oral |
1,4 (1,2–1,7) 1,4 (1,2–1,7) 1,5 (1,1–1,9) |
|
| E3N-EPIC: Fournier et al. (2008) | Estrógeno oral solo | 1,32 (0,76–2,29) |
| El estrógeno oral más progestágeno progesterona Dydrogesterone medrogestona clormadinona acetato de ciproterona acetato promegestona Nomegestrol acetato de acetato de noretisterona acetato de medroxiprogesterona |
No analizado a 0,77 (0,36–1,62) 2,74 (1,42–5,29) 2,02 (1,00–4,06) 2,57 (1,81–3,65) 1,62 (0,94–2,82) 1,10 (0,55–2,21) 2,11 (1,56–2,86) 1,48 (1,02–2,16 ) |
|
| Estrógeno transdérmico solo | 1,28 (0,98–1,69) | |
| Transdérmica estrógeno más progestógeno progesterona Dydrogesterone medrogestona clormadinona acetato de ciproterona acetato promegestona Nomegestrol acetato de acetato de noretisterona acetato de medroxiprogesterona |
1,08 (0,89–1,31) 1,18 (0,95–1,48) 2,03 (1,39–2,97) 1,48 (1,05–2,09) No analizado a 1,52 (1,19–1,96) 1,60 (1,28–2,01) No analizado a No analizado a |
|
| E3N-EPIC: Fournier et al. (2014) | Estrógeno solo | 1,17 (0,99–1,38) |
| Estrógeno más progesterona o didrogesterona | 1,22 (1,11-1,35) | |
| Estrógeno más progestina | 1,87 (1,71-2,04) | |
| CECILE: Cordina-Duverger et al. (2013) | Estrógeno solo | 1,19 (0,69-2,04) |
| Estrógeno más progestágeno Progesterona Progestinas Derivados de progesterona Derivados de testosterona |
1,33 (0,92–1,92) 0,80 (0,44–1,43) 1,72 (1,11–2,65) 1,57 (0,99–2,49) 3,35 (1,07–10,4) |
|
| Notas al pie: a = No analizado, menos de 5 casos. Fuentes : Ver plantilla. | ||
| Estudio | Terapia | Razón de riesgo ( IC del 95% ) |
|---|---|---|
| E3N-EPIC: Fournier et al. (2005) a | Estrógeno transdérmico más progesterona <2 años 2-4 años ≥4 años |
0,9 (0,6–1,4) 0,7 (0,4–1,2) 1,2 (0,7–2,0) |
| Estrógeno transdérmico más progestina <2 años 2-4 años ≥4 años |
1,6 (1,3–2,0) 1,4 (1,0–1,8) 1,2 (0,8–1,7) |
|
| Estrógeno oral más progestina <2 años 2-4 años ≥4 años |
1,2 (0,9–1,8) 1,6 (1,1–2,3) 1,9 (1,2–3,2) |
|
| E3N-EPIC: Fournier et al. (2008) | Estrógeno más progesterona <2 años 2-4 años 4-6 años ≥6 años |
0,71 (0,44–1,14) 0,95 (0,67–1,36) 1,26 (0,87–1,82) 1,22 (0,89–1,67) |
| Estrógeno más didrogesterona <2 años 2-4 años 4-6 años ≥6 años |
0,84 (0,51–1,38) 1,16 (0,79–1,71) 1,28 (0,83–1,99) 1,32 (0,93–1,86) |
|
| Estrógeno más otros progestágenos <2 años 2-4 años 4-6 años ≥6 años |
1,36 (1,07–1,72) 1,59 (1,30–1,94) 1,79 (1,44–2,23) 1,95 (1,62–2,35) |
|
| E3N-EPIC: Fournier et al. (2014) | Estrógenos más progesterona o didrogesterona <5 años ≥5 años |
1,13 (0,99-1,29) 1,31 (1,15-1,48) |
| Estrógeno más otros progestágenos <5 años ≥5 años |
1,70 (1,50–1,91) 2,02 (1,81–2,26) |
|
| Notas al pie: a = No se analizó el estrógeno oral más progesterona porque hubo un número bajo de mujeres que usaron esta terapia. Fuentes : Ver plantilla. | ||
Coágulos de sangre
Mientras que la combinación de estrógeno y una progestina se asocia con un mayor riesgo de tromboembolismo venoso (TEV) en comparación con el estrógeno solo, no hay diferencia en el riesgo de TEV con la combinación de estrógeno y progesterona oral en comparación con el estrógeno solo. Por tanto, a diferencia de las progestinas, la progesterona oral añadida al estrógeno no parece aumentar el riesgo de coagulación o TEV. La razón de las diferencias entre la progesterona y las progestinas en términos de riesgo de TEV no está clara. Sin embargo, pueden deberse a niveles muy bajos de progesterona y efectos progestágenos relativamente débiles producidos por la progesterona oral. A diferencia de la progesterona oral, la progesterona no oral, que puede alcanzar niveles mucho más altos de progesterona, no se ha evaluado en términos de riesgo de TEV.
Sobredosis
Es probable que la progesterona sea relativamente segura en caso de sobredosis . Los niveles de progesterona durante el embarazo son hasta 100 veces más altos que durante el ciclo menstrual normal, aunque los niveles aumentan gradualmente durante el transcurso del embarazo. En ensayos clínicos se han evaluado dosis orales de progesterona de hasta 3.600 mg / día, siendo el principal efecto secundario la sedación. Existe un informe de caso de uso indebido de progesterona con una dosis oral de 6.400 mg por día. La administración de hasta 500 mg de progesterona por infusión intravenosa en humanos fue sin complicaciones en términos de toxicidad , pero indujo un sueño profundo , aunque los individuos aún pudieron despertarse con suficiente estimulación.
Interacciones
Hay varias interacciones medicamentosas notables con la progesterona. Ciertos inhibidores selectivos de la recaptación de serotonina (ISRS) como fluoxetina , paroxetina y sertralina pueden aumentar los efectos depresores centrales de la progesterona relacionados con el receptor GABA A al aumentar su conversión en 5α-dihidroprogesterona y alopregnanolona mediante la activación de 3α-HSD. La progesterona potencia los efectos sedantes de las benzodiazepinas y el alcohol . En particular, hay un informe de caso de abuso de progesterona sola con dosis muy altas. Los inhibidores de la 5α-reductasa como la finasterida y la dutasterida inhiben la conversión de progesterona en la alopregnanolona , un neurosteroide inhibidor , y por esta razón, pueden tener el potencial de reducir los efectos sedantes y relacionados de la progesterona.
La progesterona es un agonista débil pero significativo del receptor X del pregnano (PXR), y se ha encontrado que induce varias enzimas hepáticas del citocromo P450, como CYP3A4 , especialmente cuando las concentraciones son altas, como en los niveles de rango de embarazo. Como tal, la progesterona puede tener el potencial de acelerar el metabolismo de varios medicamentos.
Farmacología
Farmacodinamia
La progesterona es un progestágeno o un agonista de los receptores nucleares de progesterona (PR), PR-A , PR-B y PR-C . Además, la progesterona es un agonista de los receptores de progesterona de membrana (mPR), incluidos mPRα , mPRβ , mPRγ , mPRδ y mPRϵ . Aparte de los PR y mPR, la progesterona es un potente antimineralocorticoide o antagonista del receptor de mineralocorticoide , el objetivo biológico del mineralocorticoide aldosterona . Además de su actividad como hormona esteroidea, la progesterona es un neuroesteroide . Entre otras actividades de los neuroesteroides, y a través de sus metabolitos activos alopregnanolona y pregnanolona , la progesterona es un potente modulador alostérico positivo del receptor GABA A , el principal receptor de señalización del neurotransmisor inhibidor del ácido γ-aminobutírico (GABA).
Las RP se expresan ampliamente en todo el cuerpo, incluso en el útero , el cuello uterino , la vagina , las trompas de Falopio , los senos , la grasa , la piel , la glándula pituitaria , el hipotálamo y otras áreas del cerebro . De acuerdo, la progesterona tiene numerosos efectos en todo el cuerpo. Entre otros efectos, la progesterona produce cambios en el sistema reproductor femenino , los senos y el cerebro . La progesterona tiene efectos antiestrogénicos funcionales debido a su actividad progestágena, incluso en el útero , el cuello uterino y la vagina . Los efectos de la progesterona pueden influir en la salud tanto de forma positiva como negativa. Además de los efectos antes mencionados, la progesterona tiene efectos antigonadotrópicos debido a su actividad progestágena y puede inhibir la ovulación y suprimir la producción de hormonas sexuales gonadales .
Las actividades de la progesterona además de las mediadas por los RP y mPR también son importantes. La progesterona reduce la presión arterial y reduce la retención de agua y sal, entre otros efectos, a través de su actividad antimineralocorticoide. Además, la progesterona puede producir efectos sedantes , hipnóticos , ansiolíticos , eufóricos , cognitivos , de memoria y motrices , anticonvulsivos e incluso anestésicos a través de la formación de concentraciones suficientemente altas de sus metabolitos neurosteroides y la consiguiente potenciación del receptor GABA A en el cerebro. .
Existen diferencias entre la progesterona y las progestinas, como el acetato de medroxiprogesterona y la noretisterona , con implicaciones para la farmacodinámica y farmacocinética, así como para la eficacia, tolerabilidad y seguridad.
Farmacocinética
La farmacocinética de la progesterona depende de su vía de administración . El medicamento está aprobado en forma de cápsulas llenas de aceite que contienen progesterona micronizada para administración oral , denominada progesterona micronizada oral u OMP . También está disponible en forma de supositorios o pesarios vaginales o rectales , cremas y geles tópicos, soluciones oleosas para inyección intramuscular y soluciones acuosas para inyección subcutánea .
Las vías de administración por las que se ha utilizado la progesterona incluyen inyección oral , intranasal , transdérmica / tópica , vaginal , rectal , intramuscular , subcutánea e intravenosa . La progesterona vaginal está disponible en forma de cápsulas, tabletas o insertos de progesterona , geles , supositorios o pesarios y anillos .
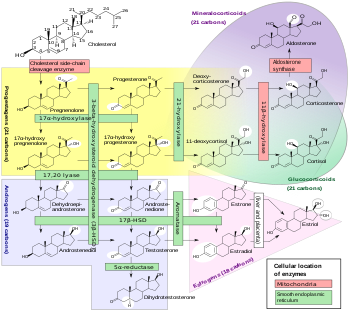
Química
La progesterona es un esteroide pregnano natural y también se conoce como pregn-4-eno-3,20-diona. Tiene un doble enlace (4- eno ) entre las posiciones C4 y C5 y dos grupos cetona (3,20- diona ), uno en la posición C3 y el otro en la posición C20. Debido a su núcleo de pregnano y al doble enlace C4 (5), la progesterona a menudo se abrevia como P4. Se contrasta con la pregnenolona , que tiene un doble enlace C5 (6) y a menudo se abrevia como P5.
Derivados
Un gran número de progestágenos , o progestágenos sintéticos, se han derivado de la progesterona. Se pueden clasificar en varios grupos estructurales, incluidos los derivados de retroprogesterona , 17α-hidroxiprogesterona , 17α-metilprogesterona y 19-norprogesterona , con un ejemplo respectivo de cada grupo que incluye didrogesterona , acetato de medroxiprogesterona , medrogestona y promegestona . Los éteres de progesterona quingestrona ( éter de progesterona 3-ciclopentil enol) y el éter de progesterona 3-acetil enol se encuentran entre los únicos ejemplos que no pertenecen a ninguno de estos grupos. Otro grupo importante de progestinas, los derivados de la 19-nortestosterona , ejemplificados por la noretisterona (noretindrona) y el levonorgestrel , no se derivan de la progesterona sino de la testosterona .
Se han derivado una variedad de neuroesteroides inhibidores sintéticos a partir de la progesterona y sus metabolitos neurosteroides, alopregnanolona y pregnanolona . Los ejemplos incluyen alfadolona , alfaxolona , ganaxolona , hidroxidiona , minaxolona y renanolona . Además, los conjugados C3 y C20 de progesterona, como progesterona carboximetiloxima (progesterona 3- ( O -carboximetil) oxima; P4-3-CMO), P1-185 (progesterona 3- O - ( L -valina) - E -oxima ), EIDD-1723 (progesterona 20 E - [ O - [(fosfonooxi) metil] oxima] sal sódica), EIDD-036 (progesterona 20-oxima; P4-20-O) y VOLT-02 (estructura química inédita) , se han desarrollado como profármacos solubles en agua de progesterona y sus metabolitos neurosteroides.
Síntesis
Se han publicado síntesis químicas de progesterona.
Historia
Descubrimiento y síntesis
La acción hormonal de la progesterona se descubrió en 1929. En 1934 se aisló progesterona cristalina pura y se determinó su estructura química . Más tarde ese año, se logró la síntesis química de progesterona. Poco después de su síntesis química, la progesterona comenzó a probarse clínicamente en mujeres.
Inyecciones e implantes
En 1933 o 1934, Schering introdujo la progesterona en solución de aceite como medicamento por inyección intramuscular bajo la marca Proluton. Esta fue la primera formulación farmacéutica de progesterona que se comercializó para uso médico. Inicialmente era un extracto de cuerpo lúteo , convirtiéndose en progesterona pura sintetizada solo posteriormente. En 1933 se publicó un estudio clínico de la formulación. En 1936 se disponía de múltiples formulaciones de progesterona en solución oleosa para inyección intramuscular, bajo las marcas Proluton, Progestin y Gestone. Se utilizó una vía parenteral porque la progesterona oral tenía una actividad muy baja y se pensó que estaba inactivo. La progesterona era inicialmente muy cara debido a las grandes dosis requeridas. Sin embargo, con el inicio de la fabricación de esteroides a partir de diosgenina en la década de 1940, los costos disminuyeron considerablemente.
Los implantes de gránulos subcutáneos de progesterona se estudiaron por primera vez en mujeres a fines de la década de 1930. Fueron la primera formulación de progestágeno de acción prolongada. Se informó que los gránulos se extruían fuera de la piel en unas pocas semanas a altas velocidades, incluso cuando se implantaban debajo de la fascia profunda , y también producían reacciones inflamatorias frecuentes en el sitio de implantación. Además, se absorbieron con demasiada lentitud y alcanzaron niveles de progesterona insatisfactoriamente bajos. En consecuencia, pronto se abandonaron en favor de otras preparaciones como las suspensiones acuosas. Sin embargo, los implantes de gránulos subcutáneos de progesterona se estudiaron más tarde como una forma de control de la natalidad en mujeres en la década de 1980 y principios de la de 1990, aunque finalmente no se comercializó ningún preparado.
Las suspensiones acuosas de cristales de progesterona para inyección intramuscular se describieron por primera vez en 1944. Estas preparaciones se comercializaron en la década de 1950 con una variedad de marcas comerciales que incluían Flavolutan, Luteosan, Lutocyclin M y Lutren, entre otras. Se desarrollaron suspensiones acuosas de esteroides porque mostraban una duración mucho más prolongada que la inyección intramuscular de esteroides en solución oleosa . Sin embargo, las reacciones locales en el lugar de la inyección , que no ocurren con las soluciones oleosas , han limitado el uso clínico de las suspensiones acuosas de progesterona y otros esteroides. Hoy, un preparado con la marca Agolutin Depot permanece en el mercado en la República Checa y Eslovaquia . También sigue estando disponible una preparación combinada de progesterona, benzoato de estradiol y lidocaína con la marca Clinomin Forte en Paraguay . Además de las suspensiones acuosas, en 1949 se estudiaron las emulsiones de esteroides de agua en aceite y las emulsiones de progesterona de acción prolongada se introdujeron para su uso por inyección intramuscular bajo las marcas Progestin y Di-Pro-Emulsion (con benzoato de estradiol ) por la década de 1950. Debido a la falta de estandarización de los tamaños de los cristales, las suspensiones cristalinas de esteroides tenían marcadas variaciones en el efecto. Se decía que las emulsiones eran aún menos fiables.
Las suspensiones acuosas macrocristalinas de progesterona, así como las microesferas de progesterona, se investigaron como posibles anticonceptivos inyectables de progestágeno solo y anticonceptivos inyectables combinados (con estradiol ) a fines de la década de 1980 y principios de la de 1990, pero nunca se comercializaron.
Las soluciones acuosas de esteroides insolubles en agua se desarrollaron por primera vez mediante asociación con potenciadores de solubilidad coloide en la década de 1940. Schering AG comercializó una solución acuosa de progesterona para uso por inyección intravenosa bajo el nombre comercial Primolut Intravenoso en 1962. Uno de sus usos previstos fue el tratamiento de la amenaza de aborto , en el que era deseable un efecto de acción rápida. Una solución acuosa de progesterona complejada con ciclodextrina para aumentar su solubilidad en agua se introdujo para su uso mediante inyección subcutánea una vez al día en Europa con el nombre comercial Prolutex a mediados de la década de 2010.
En la década de 1950, se desarrollaron e introdujeron progestágenos parenterales de acción prolongada como el caproato de hidroxiprogesterona , el acetato de medroxiprogesterona y el enantato de noretisterona para su uso por inyección intramuscular. Carecían de la necesidad de inyecciones frecuentes y las reacciones en el lugar de la inyección asociadas con la progesterona por inyección intramuscular y pronto suplantaron la progesterona para la terapia parenteral en la mayoría de los casos.
Oral y sublingual
El primer estudio de la progesterona oral en humanos se publicó en 1949. Encontró que la progesterona oral producía efectos progestacionales significativos en el endometrio de las mujeres. Antes de este estudio, la investigación en animales había sugerido que la progesterona oral estaba inactiva y, por esta razón, la progesterona oral nunca se había evaluado en humanos. En las décadas de 1950 y 1960 también se publicaron otros estudios preliminares sobre la progesterona oral en humanos. Estos estudios generalmente informaron que la progesterona oral tiene una actividad muy débil. La progesterona oral no micronizada se introdujo como medicamento farmacéutico alrededor de 1953, por ejemplo, como ciclogesterina ( sustancias estrogénicas de 1 mg y tabletas de progesterona de 30 mg ) para los trastornos menstruales de Upjohn , aunque tuvo un uso limitado. Otra preparación, que contenía progesterona sola, fue Synderone ( marca comercial registrada por Chemical Specialties en 1952).
La progesterona sublingual en mujeres fue estudiada por primera vez en 1944 por Robert Greenblatt . Los comprimidos de progesterona bucal fueron comercializados por Schering con el nombre comercial Proluton Buccal Tablets en 1949. Los comprimidos sublinguales de progesterona se comercializaron con los nombres comerciales Progesterone Lingusorbs y Progesterone Membrettes en 1951. Una formulación de tableta sublingual de progesterona ha sido aprobada con el nombre comercial Luteina en Polonia y Ucrania y sigue comercializándose en la actualidad.
La progesterona fue el primer progestágeno que inhibió la ovulación, tanto en animales como en mujeres. Se demostró por primera vez que las inyecciones de progesterona inhibían la ovulación en animales entre 1937 y 1939. La inhibición de la fertilización mediante la administración de progesterona durante la fase lútea también se demostró en animales entre 1947 y 1949. Posteriormente, la inhibición de la ovulación por la progesterona en animales se volvió a confirmar y ampliar por Gregory Pincus y sus colegas en 1953 y 1954. Los hallazgos sobre la inhibición de la ovulación por la progesterona en mujeres se presentaron por primera vez en la Quinta Conferencia Internacional sobre Planificación de la Familia en Tokio , Japón en octubre de 1955. Tres grupos de investigación diferentes presentaron sus hallazgos sobre este tema en la Conferencia. Entre ellos estaban Pincus (junto con John Rock , que no asistió a la conferencia); un grupo japonés de nueve miembros dirigido por Masaomi Ishikawa; y el equipo de dos miembros de Abraham Stone y Herbert Kupperman. La conferencia marcó el comienzo de una nueva era en la historia del control de la natalidad. Los resultados se publicaron posteriormente en revistas científicas en 1956 en el caso de Pincus y en 1957 en el caso de Ishikawa et al. Rock y Pincus también describieron posteriormente los hallazgos de 1952 de que la terapia de " pseudoembarazo " con una combinación de altas dosis de dietilestilbestrol y progesterona oral evitaba la ovulación y el embarazo en las mujeres.
Desafortunadamente, el uso de progesterona oral como anticonceptivo hormonal estuvo plagado de problemas. Estos incluían las grandes y, por extensión, costosas dosis requeridas, la inhibición incompleta de la ovulación incluso en dosis altas y una incidencia frecuente de hemorragia intermenstrual . En la conferencia de Tokio de 1955, Pincus también había presentado los primeros hallazgos de la inhibición de la ovulación por progestágenos orales en animales, específicamente derivados de 19-nortestosterona como noretinodrel y noretisterona . Estas progestinas eran mucho más potentes que la progesterona y requerían dosis mucho más pequeñas por vía oral. En diciembre de 1955, se había demostrado en mujeres la inhibición de la ovulación por el noretinodrel y la noretisterona orales. Estos hallazgos, así como los resultados en animales, se publicaron en 1956. El noretinodrel y la noretisterona no mostraron los problemas asociados con la progesterona oral; en los estudios, inhibieron completamente la ovulación y no produjeron efectos secundarios relacionados con la menstruación. En consecuencia, la progesterona oral se abandonó como anticonceptivo hormonal en las mujeres. Las primeras píldoras anticonceptivas que se introdujeron fueron un producto que contenía noretinodrel en 1957 y un producto que contenía noretisterona en 1963, seguidos de muchos otros que contienen una diversidad de progestágenos. La progesterona en sí nunca se ha introducido para su uso en píldoras anticonceptivas.
Estudios clínicos más modernos de progesterona oral que demuestran niveles elevados de progesterona y respuestas de órganos diana en mujeres, específicamente cambios endometriales progestacionales, se publicaron entre 1980 y 1983. Hasta este punto, muchos médicos e investigadores aparentemente todavía pensaban que la progesterona oral estaba inactiva. No fue hasta casi medio siglo después de la introducción de la progesterona en la medicina que se comercializó una formulación oral de progesterona razonablemente eficaz. La micronización de progesterona y suspensión en cápsulas llenas de aceite, que permitió que la progesterona se absorbiera varias veces más eficazmente por vía oral, se estudió por primera vez a fines de la década de 1970 y se describió en la literatura en 1982. Esta formulación, conocida como progesterona oral micronizada ( OMP), se introdujo para uso médico bajo la marca Utrogestan en Francia en 1982. Posteriormente, la progesterona oral micronizada se introdujo bajo la marca Prometrium en los Estados Unidos en 1998. Para 1999, la progesterona oral micronizada se había comercializado en más de 35 países. En 2019, se introdujo la primera combinación de estradiol oral y progesterona bajo la marca Bijuva en los Estados Unidos.
Una formulación de liberación sostenida (SR) de progesterona micronizada oral, también conocida como "liberación sostenida de progesterona natural micronizada oral" o "NMP SR oral", se comercializó en la India en 2012 con el nombre comercial Gestofit SR. Siguieron muchas marcas adicionales. La preparación fue desarrollada originalmente en 1986 por una farmacia de compuestos llamada Madison Pharmacy Associates en Madison, Wisconsin en los Estados Unidos .
Vaginal, rectal y uterino
Los supositorios vaginales de progesterona fueron estudiados por primera vez en mujeres por Robert Greenblatt en 1954. Poco después, los supositorios vaginales de progesterona se introdujeron para uso médico bajo la marca Colprosterone en 1955. Los supositorios rectales de progesterona fueron estudiados por primera vez en hombres y mujeres por Christian Hamburger en 1965. Vaginal y los supositorios de progesterona rectal se introdujeron para su uso con el nombre comercial Cyclogest en 1976. Los geles y cápsulas de progesterona micronizada vaginales se introdujeron para uso médico con nombres comerciales como Utrogestan y Crinone a principios de la década de 1990. La progesterona fue aprobada en los Estados Unidos como gel vaginal en 1997 y como inserto vaginal en 2007. Un anillo vaginal anticonceptivo de progesterona conocido como Progering se estudió por primera vez en mujeres en 1985 y se siguió investigando durante la década de 1990. Fue aprobado para su uso como anticonceptivo en madres lactantes en América Latina en 2004. Un segundo anillo vaginal de progesterona conocido como Fertiring fue desarrollado como un suplemento de progesterona para uso durante la reproducción asistida y fue aprobado en América Latina en 2007.
El desarrollo de un dispositivo intrauterino (DIU) que contiene progesterona para la anticoncepción comenzó en la década de 1960. La incorporación de progesterona en los DIU se estudió inicialmente para ayudar a reducir el riesgo de expulsión del DIU. Sin embargo, aunque la adición de progesterona a los DIU no mostró ningún beneficio en las tasas de expulsión, se encontró inesperadamente que inducía atrofia endometrial. Esto llevó en 1976 al desarrollo e introducción de Progestasert, un producto que contiene progesterona y el primer DIU que contiene progestágeno. Desafortunadamente, el producto tenía varios problemas que limitaban su uso. Estos incluyeron una corta duración de la eficacia de solo un año, un alto costo, una tasa de fracaso relativamente alta del 2,9%, una falta de protección contra el embarazo ectópico e inserciones difíciles y a veces dolorosas que podrían requerir el uso de un anestésico o analgésico local . Como resultado de estos problemas, Progestasert nunca llegó a ser de uso generalizado y se suspendió en 2001. Se usó principalmente en los Estados Unidos y Francia mientras se comercializaba.
Transdérmico y tópico
En 1972 se introdujo en Europa una formulación de gel tópico de progesterona, para aplicación directa en los senos como terapia local para trastornos mamarios, como el dolor mamario , con el nombre comercial Progestogel . No se han comercializado con éxito formulaciones transdérmicas de progesterona para uso sistémico. a pesar de los esfuerzos de las empresas farmacéuticas hacia este objetivo. La baja potencia de la progesterona transdérmica hasta ahora la ha excluido como una posibilidad. Aunque no hay formulaciones de progesterona transdérmica están aprobados para uso sistémico, la progesterona transdérmico está disponible en forma de cremas y geles de encargo farmacias de compuestos en algunos países, y también está disponible a través de venta libre sin receta en los Estados Unidos. Sin embargo, estos preparados no están regulados y no se han caracterizado adecuadamente, con una eficacia baja y sin fundamento.
sociedad y Cultura
Nombres genéricos
La progesterona es el nombre genérico del fármaco en inglés y su INN , USAN , USP , BAN , DCIT y JAN , mientras que la progestérona es su nombre en francés y su DCF . También se le conoce como progesteronum en latín , progesterona en español y portugués y progesteron en alemán .
Nombres de marca
La progesterona se comercializa con una gran cantidad de marcas en todo el mundo. Ejemplos de las principales marcas bajo las cuales se ha comercializado la progesterona incluyen Crinone, Crinone 8%, Cyclogest, Endogest, Endometrin, Estima, Geslutin, Gesterol, Gestone, Luteina, Luteinol, Lutigest, Lutinus, Microgest, Progeffik, Progelan, Progendo, Progering, Progest, Progestaject, Progestan, Progesterone, Progestin, Progestogel, Prolutex, Proluton, Prometrium, Prontogest, Strone, Susten, Utrogest y Utrogestan.
Disponibilidad
La progesterona está ampliamente disponible en países de todo el mundo en una variedad de formulaciones. Progesterona en forma de cápsulas orales; cápsulas, comprimidos / insertos y geles vaginales; y el aceite intramuscular tienen una amplia disponibilidad. Las siguientes formulaciones / rutas de progesterona tienen una disponibilidad selectiva o más limitada:
- Una tableta de progesterona micronizada que se comercializa con la marca Luteina está indicada para la administración sublingual además de la administración vaginal y está disponible en Polonia y Ucrania .
- Un supositorio de progesterona que se comercializa con la marca Cyclogest está indicado para la administración rectal además de la administración vaginal y está disponible en Chipre , Hong Kong , India, Malasia , Malta , Omán , Singapur , Sudáfrica , Tailandia , Túnez , Turquía , Reino Unido y Vietnam .
- Una solución acuosa de progesterona complejada con β-ciclodextrina para inyección subcutánea se comercializa con el nombre comercial Prolutex en la República Checa , Hungría , Italia , Polonia , Portugal , Eslovaquia , España y Suiza .
- Una formulación de gel tópico no sistémico de progesterona para aplicación local en los senos para tratar el dolor de senos se comercializa con la marca Progestogel y está disponible en Bélgica , Bulgaria , Colombia , Ecuador , Francia , Georgia , Alemania , Hong Kong , Líbano , Perú. , Rumania , Rusia , Serbia , Suiza , Túnez , Venezuela y Vietnam . También estaba disponible anteriormente en Italia , Portugal y España , pero se suspendió en estos países.
- Un dispositivo intrauterino de progesterona se comercializaba anteriormente con el nombre comercial Progestasert y estaba disponible en Canadá , Francia , Estados Unidos y posiblemente en otros países, pero se suspendió.
- Los anillos vaginales de progesterona se comercializan con las marcas Fertiring y Progering y están disponibles en Chile , Ecuador y Perú .
- Una formulación en tabletas de liberación sostenida de progesterona micronizada oral (también conocida como "liberación prolongada de progesterona micronizada natural oral" o "NMP SR oral") se comercializa en la India con las marcas Dubagest SR, Gestofit SR y Susten SR, entre muchas otras. .
Además de las formulaciones de un solo fármaco, se comercializan o se han comercializado las siguientes formulaciones de combinación de progesterona, aunque con disponibilidad limitada:
- Un paquete combinado de cápsulas de progesterona para uso oral y gel de estradiol para uso transdérmico se comercializa con la marca Estrogel Propak en Canadá .
- Un paquete combinado de cápsulas de progesterona y tabletas de estradiol para uso oral se comercializa bajo la marca Duogestan en Bélgica .
- La progesterona y el estradiol en suspensión acuosa para inyección intramuscular se comercializa bajo la marca Cristerona FP en Argentina .
- La progesterona y el estradiol en microesferas en una solución de aceite para uso por inyección intramuscular se comercializa bajo la marca Juvenum en México .
- La progesterona y el benzoato de estradiol en una solución de aceite para uso por inyección intramuscular se comercializa con las marcas Duogynon, Duoton Fort TP, Emmenovis, Gestrygen, Lutofolone, Menovis, Mestrolar, Metrigen Fuerte, Nomestrol, Phenokinon-F, Prodiol, Pro-Estramon- S, Proger F, Progestediol y Vermagest y está disponible en Belice , Egipto , El Salvador , Etiopía , Guatemala , Honduras , Italia , Líbano , Malasia , México , Nicaragua , Taiwán , Tailandia y Turquía .
- El hemisuccinato de progesterona y estradiol en una solución de aceite para uso por inyección intramuscular se comercializa bajo la marca Hosterona en Argentina .
- La progesterona y la estrona para uso por inyección intramuscular se comercializan bajo la marca Synergon en Mónaco .
Estados Unidos
En noviembre de 2016, la progesterona está disponible en los Estados Unidos en las siguientes formulaciones:
- Oral: Cápsulas: Prometrium (100 mg, 200 mg, 300 mg)
- Vaginal: Tabletas: Endometrina (100 mg); Geles: Crinone (4%, 8%)
- Inyección intramuscular: Aceite: Progesterona (50 mg / mL)
Se suspendió una concentración de aceite de progesterona de 25 mg / ml para inyección intramuscular y un dispositivo intrauterino de progesterona de 38 mg / dispositivo (Progestasert).
En los Estados Unidos se comercializa una formulación de combinación oral de progesterona micronizada y estradiol en cápsulas llenas de aceite (nombre comercial Bijuva) para el tratamiento de los síntomas de la menopausia y la hiperplasia endometrial.
La progesterona también está disponible en preparaciones personalizadas no reguladas en farmacias de compuestos en los Estados Unidos. Además, la progesterona transdérmica está disponible sin receta en los Estados Unidos, aunque la eficacia clínica de la progesterona transdérmica es controvertida.
Investigar
La progesterona se estudió como anticonceptivo inyectable de progestágeno solo , pero nunca se comercializó. Las combinaciones de estradiol y progesterona como suspensión acuosa macrocristalina y como suspensión acuosa de microesferas se han estudiado como anticonceptivos inyectables combinados una vez al mes , pero tampoco se comercializaron nunca.
La progesterona se ha evaluado para la supresión del deseo sexual y la espermatogénesis en los hombres. En un estudio, los supositorios rectales de 100 mg de progesterona administrados cinco veces al día durante 9 días dieron como resultado niveles de progesterona de 5,5 a 29 ng / ml y suprimieron los niveles circulantes de testosterona y hormona del crecimiento en aproximadamente un 50% en los hombres, pero no afectaron la libido ni potencia eréctil en este corto período de tratamiento. En otros estudios, 50 mg / día de progesterona por inyección intramuscular durante 10 semanas en hombres produjeron azoospermia , disminución del tamaño testicular , disminución marcada de la libido y la potencia eréctil, y resultó en un volumen de semen mínimo tras la eyaculación .
En la década de 2000, Novavax estaba desarrollando una nanoemulsión de progesterona (partículas de <1 mm de diámetro) de aceite y agua que utilizaba tecnología de nanopartículas micelares para administración transdérmica conocida como Progestsorb NE para su uso en la terapia hormonal menopáusica . Sin embargo, el desarrollo se interrumpió en 2007 y la formulación nunca se comercializó.
Ver también
- Estradiol / progesterona
- Benzoato de estradiol / progesterona
- Hemisuccinato de estradiol / progesterona
Referencias
Otras lecturas
- Sitruk-Ware R, Bricaire C, De Lignieres B, Yaneva H, Mauvais-Jarvis P (octubre de 1987). "Progesterona oral micronizada. Farmacocinética de biodisponibilidad, implicaciones farmacológicas y terapéuticas: una revisión". Anticoncepción . 36 (4): 373–402. doi : 10.1016 / 0010-7824 (87) 90088-6 . PMID 3327648 .
- Ruan X, Mueck AO (noviembre de 2014). "¿Terapia sistémica con progesterona: oral, vaginal, inyecciones e incluso transdérmica?". Maturitas . 79 (3): 248–55. doi : 10.1016 / j.maturitas.2014.07.009 . PMID 25113944 .