Acetato de medroxiprogesterona - Medroxyprogesterone acetate
 | |
 | |
| Datos clinicos | |
|---|---|
| Pronunciación | / M ɛ ˌ d r ɒ k s i p r oʊ dʒ ɛ s t ər oʊ n æ s ɪ t eɪ t / me- DROKS -ee-proh- JES -tər-ohn CULO -i-Tayt |
| Nombres comerciales | Provera, Depo-Provera, Depo-SubQ Provera 104, Curretab, Cycrin, Farlutal, Gestapuran, Perlutex, Veramix, otros |
| Otros nombres | MPA; DMPA; Acetato de metilhidroxiprogesterona |
| AHFS / Drugs.com | Monografía |
| MedlinePlus | a604039 |
| Vías de administración |
Por vía oral , sublingual , inyección intramuscular , inyección subcutánea |
| Clase de droga | Progestágeno ; Progestina ; Éster de progestágeno ; Antigonadotropina ; Antiandrógeno esteroide |
| Código ATC | |
| Estatus legal | |
| Estatus legal | |
| Datos farmacocinéticos | |
| Biodisponibilidad | Vía oral: ~ 100% |
| Enlace proteico | 88% (a albúmina ) |
| Metabolismo | Hígado ( hidroxilación ( CYP3A4 ), reducción , conjugación ) |
| Vida media de eliminación | Por vía oral: 12 a 33 horas IM ( sospecha acuosa ): ~ 50 días SC ( sospecha acuosa ): ~ 40 días |
| Excreción | Orina (como conjugados ) |
| Identificadores | |
| |
| Número CAS | |
| PubChem CID | |
| IUPHAR / BPS | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| KEGG | |
| CHEBI | |
| CHEMBL | |
| Tablero CompTox ( EPA ) | |
| Tarjeta de información ECHA |
100.000.689 |
| Datos químicos y físicos | |
| Fórmula | C 24 H 34 O 4 |
| Masa molar | 386,532 g · mol −1 |
| Modelo 3D ( JSmol ) | |
| Punto de fusion | 207 a 209 ° C (405 a 408 ° F) |
| |
| |
| (verificar) | |
El acetato de medroxiprogesterona ( MPA ), también conocido como acetato de medroxiprogesterona de depósito ( DMPA ) en forma inyectable y vendido bajo la marca Depo-Provera entre otros, es un medicamento hormonal de tipo progestágeno . Se utiliza como método anticonceptivo y como parte de la terapia hormonal para la menopausia . También se usa para tratar la endometriosis , el sangrado uterino anormal , la sexualidad anormal en los hombres y ciertos tipos de cáncer . El medicamento está disponible tanto solo como en combinación con un estrógeno . Se toma por vía oral , se usa debajo de la lengua o se inyecta en un músculo o grasa .
Los efectos secundarios comunes incluyen alteraciones menstruales como ausencia de períodos , dolor abdominal y dolores de cabeza . Los efectos secundarios más graves incluyen pérdida de masa ósea , coágulos de sangre , reacciones alérgicas y problemas hepáticos . No se recomienda su uso durante el embarazo ya que puede dañar al bebé . El MPA es un progestágeno artificial y, como tal, activa el receptor de progesterona , el objetivo biológico de la progesterona . También tiene una actividad glucocorticoide débil y una actividad androgénica muy débil , pero ninguna otra actividad hormonal importante . Debido a su actividad progestágena, el MPA disminuye la liberación de gonadotropinas en el cuerpo y puede suprimir los niveles de hormonas sexuales . Funciona como una forma de control de la natalidad al prevenir la ovulación .
El MPA fue descubierto en 1956 y se introdujo para uso médico en los Estados Unidos en 1959. Está en la Lista de Medicamentos Esenciales de la Organización Mundial de la Salud . El MPA es la progestina más utilizada en la terapia hormonal de la menopausia y en el control de la natalidad con progestágeno solo . El DMPA está aprobado para su uso como método anticonceptivo de acción prolongada en más de 100 países. En 2018, fue el medicamento 202o más comúnmente recetado en los Estados Unidos, con más de 2 millones de recetas.
Usos médicos
El uso más común de MPA es en forma de DMPA como anticonceptivo inyectable de progestágeno solo de acción prolongada para prevenir el embarazo en las mujeres. Es un anticonceptivo extremadamente eficaz cuando se usa con dosis relativamente altas para prevenir la ovulación . El MPA también se usa en combinación con un estrógeno en la terapia hormonal de la menopausia en mujeres posmenopáusicas para tratar y prevenir síntomas de la menopausia como sofocos , atrofia vaginal y osteoporosis . Se utiliza en la terapia hormonal de la menopausia específicamente para prevenir la hiperplasia endometrial y el cáncer que de otro modo serían inducidos por la terapia prolongada con estrógenos sin oposición en mujeres con úteros intactos . Además de la anticoncepción y la terapia hormonal menopáusica, el MPA se usa en el tratamiento de trastornos ginecológicos y menstruales como dismenorrea , amenorrea y endometriosis . Junto con otras progestinas, el MPA se desarrolló para permitir la terapia con progestágenos orales, ya que la progesterona (la hormona progestágena producida por el cuerpo humano) no se pudo tomar por vía oral durante muchas décadas antes de que se desarrollara el proceso de micronización y se volviera factible en términos de fabricación farmacéutica. .
El DMPA reduce el deseo sexual en los hombres y se usa como una forma de castración química para controlar el comportamiento sexual inapropiado o no deseado en personas con parafilias o hipersexualidad , incluso en delincuentes sexuales condenados . El DMPA también se ha utilizado para tratar la hiperplasia prostática benigna , como estimulante paliativo del apetito en pacientes con cáncer , y en dosis altas (800 mg por día) para tratar ciertos cánceres hormonodependientes, incluidos el cáncer de endometrio , el cáncer renal y el cáncer de mama . El MPA también se ha prescrito en la terapia hormonal feminizante para mujeres transgénero debido a sus efectos antiandrogénicos progestágenos y funcionales . Se ha utilizado para retrasar la pubertad en niños con pubertad precoz, pero no es satisfactorio para este propósito, ya que no puede suprimir completamente la pubertad. También se ha informado que el DMPA en dosis altas es definitivamente eficaz en el tratamiento del hirsutismo .
Aunque no se utiliza como tratamiento para la epilepsia , se ha descubierto que el MPA reduce la frecuencia de las convulsiones y no interactúa con los medicamentos antiepilépticos . El MPA no interfiere con la coagulación de la sangre y parece mejorar los parámetros sanguíneos de las mujeres con anemia de células falciformes . De manera similar, el MPA no parece afectar el metabolismo hepático y puede mejorar la cirrosis biliar primaria y la hepatitis crónica activa . Las mujeres que toman MPA pueden experimentar manchado poco después de comenzar a tomar el medicamento, pero generalmente no es lo suficientemente grave como para requerir intervención médica. Con un uso prolongado, puede ocurrir amenorrea (ausencia de menstruación ) al igual que la menstruación irregular, que es una fuente importante de insatisfacción, aunque ambos pueden resultar en mejoras con deficiencia de hierro y riesgo de enfermedad inflamatoria pélvica y, a menudo, no dan como resultado la interrupción del medicamento.
Control de la natalidad
| Acetato de medroxiprogesterona de depósito (DMPA) | |
|---|---|
 | |
| Fondo | |
| Escribe | Hormonal |
| Primer uso | 1969 |
| Nombres comerciales | Depo-Provera, Depo-SubQ Provera 104, otros |
| AHFS / Drugs.com | depo-provera |
| Tasas de fracaso (primer año) | |
| Uso perfecto | 0,2% |
| Uso típico | 6% |
| Uso | |
| Efecto de duración | 3 meses (12-14 semanas) |
| Reversibilidad | 3-18 meses |
| Recordatorios de usuario | El intervalo máximo es de poco menos de 3 meses. |
| Revisión de la clínica | 12 semanas |
| Ventajas y desventajas | |
| Protección de ITS | No |
| Desventajas del período | Especialmente en la primera inyección puede haber manchado frecuente. |
| Ventajas del período | Por lo general, no hay períodos desde la segunda inyección |
| Beneficios | Especialmente bueno si el cumplimiento de la píldora es deficiente. Reducción del riesgo de cáncer de endometrio. |
| Riesgos | Densidad ósea reducida, que puede revertirse después de la interrupción |
| Notas médicas | |
| Para aquellos que tengan la intención de formar una familia, sugiera que se cambien 6 meses antes por un método alternativo (por ejemplo, POP ), lo que permite una fertilidad de retorno más confiable. | |
El DMPA, con nombres de marca como Depo-Provera y Depo-SubQ Provera 104, se usa en el control de la natalidad hormonal como un anticonceptivo inyectable de progestágeno solo de larga duración para prevenir el embarazo en las mujeres. Se administra por inyección intramuscular o subcutánea y forma un depósito de larga duración , del que se libera lentamente durante un período de varios meses. Tarda una semana en surtir efecto si se administra después de los primeros cinco días del ciclo menstrual, y entra en vigencia inmediatamente si se administra durante los primeros cinco días del ciclo menstrual. Las estimaciones de las tasas de fracaso del primer año son aproximadamente del 0,3%. La MPA es eficaz para prevenir el embarazo, pero no ofrece protección contra las infecciones de transmisión sexual (ITS).
Eficacia
Tasa estimada de falla del primer año de uso perfecto de Trussell para el DMPA como el promedio de las tasas de falla en siete ensayos clínicos en 0.3%. Se consideró un uso perfecto porque los ensayos clínicos midieron la eficacia durante el uso real de DMPA definido como no más de 14 o 15 semanas después de una inyección (es decir, no más de 1 o 2 semanas de retraso para la siguiente inyección).
Antes de 2004, el índice de fallas de uso típico de Trussell para DMPA era el mismo que su índice de fallas de uso perfecto : 0.3%.
- Tasa de falla en el primer año de uso típico estimado del DMPA = 0.3% en:
- Tecnología anticonceptiva, 16a edición revisada (1994)
-
Tecnología anticonceptiva, 17a edición revisada (1998)
- Adoptado en 1998 por la FDA para su guía actual de etiquetado uniforme de anticonceptivos
En 2004, utilizando la tasa de falla del NSFG de 1995, Trussell aumentó (en 10 veces) su tasa de falla de uso típico para el DMPA de 0.3% a 3%.
- Tasa de fracaso del primer año de uso típico estimado del DMPA = 3% en:
- Tecnología anticonceptiva, 18a edición revisada (2004)
- Tecnología anticonceptiva, 19a edición revisada (2007)
Trussell no usó las tasas de falla de NSFG de 1995 como tasas de falla de uso típicas para los otros dos anticonceptivos de acción prolongada disponibles en ese momento, el implante Norplant (2.3%) y el DIU de cobre ParaGard T 380A (3.7%), que fueron (como con DMPA ) un orden de magnitud mayor que en los ensayos clínicos. Dado que Norplant y ParaGard no permiten ningún margen para el error del usuario, Trussell atribuyó sus tasas de falla de NSFG de 1995 mucho más altas a la notificación excesiva de anticonceptivos en el momento de una concepción que condujo a un nacimiento vivo.
Ventajas
El DMPA tiene una serie de ventajas y beneficios:
- Muy eficaz para prevenir el embarazo.
- Inyectado cada 12 semanas. La única acción continua es reservar las siguientes inyecciones de seguimiento cada doce semanas y controlar los efectos secundarios para asegurarse de que no requieran atención médica.
- Sin estrógeno . No hay mayor riesgo de trombosis venosa profunda , embolia pulmonar , accidente cerebrovascular o infarto de miocardio .
- Interacciones farmacológicas mínimas (en comparación con otros anticonceptivos hormonales ).
- Disminución del riesgo de cáncer de endometrio . El DMPA reduce el riesgo de cáncer de endometrio en un 80%. Se cree que el riesgo reducido de cáncer de endometrio en usuarias de DMPA se debe tanto al efecto antiproliferativo directo del progestágeno en el endometrio como a la reducción indirecta de los niveles de estrógeno por supresión del desarrollo folicular ovárico.
- Disminución del riesgo de anemia por deficiencia de hierro , enfermedad pélvica inflamatoria (EPI) , embarazo ectópico y fibromas uterinos .
- Disminución de los síntomas de la endometriosis .
- Reducción de la incidencia de dismenorrea primaria , dolor de ovulación y quistes ováricos funcionales .
- Disminución de la incidencia de convulsiones en mujeres con epilepsia . Además, a diferencia de la mayoría de los otros anticonceptivos hormonales, la eficacia anticonceptiva del DMPA no se ve afectada por los fármacos antiepilépticos inductores de enzimas .
- Disminución de la incidencia y la gravedad de las crisis de células falciformes en mujeres con anemia de células falciformes.
El Departamento de Salud del Reino Unido ha promovido activamente el uso de anticonceptivos reversibles de acción prolongada desde 2008, especialmente para los jóvenes; siguiendo las directrices del Instituto Nacional de Salud y Excelencia Clínica de octubre de 2005 . El asesoramiento sobre estos métodos anticonceptivos se ha incluido en las "buenas prácticas" del Marco de resultados y calidad de 2009 para la atención primaria.
Comparación
Los defensores de la terapia con hormonas bioidénticas creen que la progesterona ofrece menos efectos secundarios y una mejor calidad de vida en comparación con el MPA. La evidencia de este punto de vista ha sido cuestionada; El MPA se absorbe mejor cuando se toma por vía oral, con una vida media de eliminación mucho más prolongada que conduce a niveles sanguíneos más estables, aunque puede provocar una mayor sensibilidad en los senos y un sangrado vaginal más esporádico . Los dos compuestos no se diferencian en su capacidad para suprimir la hiperplasia endometrial , ni tampoco aumentan el riesgo de embolia pulmonar . Los dos medicamentos no se han comparado adecuadamente en pruebas directas para obtener conclusiones claras sobre seguridad y superioridad.
Formas disponibles
El MPA está disponible solo en forma de tabletas orales de 2.5, 5 y 10 mg , como una suspensión acuosa microcristalina de 150 mg / ml (1 ml) o 400 mg / ml (2.5 ml) para inyección intramuscular , y como una suspensión acuosa microcristalina de 104 mg ( 0,65 mL de 160 mg / mL) de suspensión acuosa microcristalina para inyección subcutánea . También se ha comercializado en forma de comprimidos orales de 100, 200, 250, 400 y 500 mg; Suspensiones orales de 500 y 1000 mg; y como una suspensión acuosa microcristalina de 50 mg / ml para inyección intramuscular. También se disponía anteriormente de una suspensión acuosa microcristalina de 100 mg / ml para inyección intramuscular. Además de las formulaciones de un solo fármaco, el MPA está disponible en forma de comprimidos orales en combinación con estrógenos conjugados (CEE), estradiol y valerato de estradiol para su uso en la terapia hormonal menopáusica, y está disponible en combinación con cipionato de estradiol en forma acuosa microcristalina. suspensión como anticonceptivo inyectable combinado .
Depo-Provera es el nombre comercial de una suspensión acuosa microcristalina de 150 mg de DMPA que se administra mediante inyección intramuscular . La inyección debe inyectarse en el muslo, el glúteo o el músculo deltoides cuatro veces al año (cada 11 a 13 semanas) y brinda protección contra el embarazo instantáneamente después de la primera inyección. Depo-subQ Provera 104 es una variación del DMPA intramuscular original que, en cambio, es una dosis microcristalina de 104 mg en suspensión acuosa administrada por inyección subcutánea. Contiene 69% del MPA que se encuentra en la formulación original de DMPA intramuscular. Puede inyectarse con una aguja de inyección más pequeña que inserta el medicamento justo debajo de la piel, en lugar de en el músculo, ya sea en el abdomen o en el muslo. Esta inyección subcutánea pretende reducir los efectos secundarios del DMPA mientras mantiene los mismos beneficios del DMPA intramuscular original.
Contraindicaciones
Por lo general, no se recomienda el MPA debido a un riesgo para la salud inaceptable o porque no está indicado en los siguientes casos:
Condiciones en las que los riesgos teóricos o probados generalmente superan las ventajas de usar DMPA:
- Múltiples factores de riesgo de enfermedad cardiovascular arterial.
- Trombosis venosa profunda actual o embolia pulmonar
- Dolor de cabeza por migraña con aura mientras usa DMPA
- Antes de la evaluación de un sangrado vaginal inexplicable sospechoso de ser una afección grave
- Antecedentes de cáncer de mama y sin evidencia de enfermedad actual durante cinco años.
- Enfermedad hepática activa : ( hepatitis viral aguda , cirrosis descompensada grave , tumores hepáticos benignos o malignos )
- Condiciones de preocupación por deficiencia de estrógenos y niveles reducidos de HDL que teóricamente aumentan el riesgo cardiovascular:
- Hipertensión con enfermedad vascular
- Antecedentes y antecedentes de cardiopatía isquémica
- Historia de accidente cerebrovascular
- Diabetes durante más de 20 años o con nefropatía / retinopatía / neuropatía o enfermedad vascular
Condiciones que representan un riesgo de salud inaceptable si se usa DMPA:
- Cáncer de mama actual o reciente (un tumor sensible a las hormonas)
Condiciones en las que el uso no está indicado y no debe iniciarse:
No se recomienda el uso de MPA antes de la menarquia o antes o durante la recuperación de la cirugía .
Efectos secundarios
En las mujeres, los efectos adversos más comunes del MPA son acné, cambios en el flujo menstrual, somnolencia y pueden causar defectos de nacimiento si lo toman mujeres embarazadas. Otros efectos secundarios comunes incluyen sensibilidad en los senos , aumento del vello facial, disminución del cabello en el cuero cabelludo, dificultad para conciliar el sueño o permanecer dormido, dolor de estómago y pérdida o aumento de peso. Se ha informado una disminución de la libido como efecto secundario del MPA en mujeres. El DMPA puede afectar el sangrado menstrual. Después de un año de uso, el 55% de las mujeres experimentan amenorrea (falta de menstruación); después de 2 años, la tasa aumenta al 68%. En los primeros meses de uso, se informó "sangrado o manchado irregular o impredecible o, raramente, sangrado abundante o continuo". El MPA no parece estar asociado con la deficiencia de vitamina B12 . Los datos sobre el aumento de peso con DMPA también son inconsistentes.
En dosis altas para el tratamiento del cáncer de mama, el MPA puede provocar aumento de peso y empeorar la diabetes mellitus y el edema (especialmente en la cara). Los efectos adversos alcanzan su punto máximo a las cinco semanas y se reducen con dosis más bajas. Los efectos menos frecuentes pueden incluir trombosis (aunque no está claro si esto es realmente un riesgo, no se puede descartar), dolor al orinar , dolor de cabeza , náuseas y vómitos . Cuando se usa como una forma de terapia de privación de andrógenos en hombres, las quejas más frecuentes incluyen reducción de la libido , impotencia , reducción del volumen de eyaculación y, dentro de los tres días, castración química . En dosis extremadamente altas (utilizado para tratar el cáncer, no como anticonceptivo), el MPA puede causar supresión suprarrenal y puede interferir con el metabolismo de los carbohidratos, pero no causa diabetes .
Cuando se utiliza como método anticonceptivo inyectado, se produce un retraso en el retorno de la fertilidad . El retorno promedio a la fertilidad es de 9 a 10 meses después de la última inyección, lo que toma más tiempo para las mujeres obesas o con sobrepeso. A los 18 meses después de la última inyección, la fertilidad es la misma que en las ex usuarias de otros métodos anticonceptivos. Los fetos expuestos a progestágenos han demostrado tasas más altas de anomalías genitales, bajo peso al nacer y aumento de embarazos ectópicos, particularmente cuando se usa MPA como una forma inyectable de anticonceptivo a largo plazo. Un estudio de embarazos accidentales entre mujeres pobres en Tailandia encontró que los bebés que habían estado expuestos al DMPA durante el embarazo tenían un mayor riesgo de bajo peso al nacer y una probabilidad 80% mayor de lo habitual de morir en el primer año de vida.
Cambios de humor
Ha habido preocupaciones sobre el posible riesgo de depresión y cambios de humor con progestinas como MPA, y esto ha llevado a que algunos médicos y mujeres se muestren renuentes a usarlas. Sin embargo, contrariamente a las creencias generalizadas, la mayoría de las investigaciones sugieren que las progestinas no causan efectos psicológicos adversos como la depresión o la ansiedad . Una revisión sistemática de 2018 de la relación entre la anticoncepción basada en progestina y la depresión incluyó tres estudios grandes de DMPA y no informó asociación entre DMPA y depresión. Según una revisión de 2003 del DMPA, la mayoría de los estudios clínicos publicados indican que el DMPA no está asociado con la depresión, y los datos generales apoyan la idea de que el medicamento no afecta significativamente el estado de ánimo.
En el estudio más grande que ha evaluado la relación entre el MPA y la depresión hasta la fecha, en el que más de 3900 mujeres fueron tratadas con DMPA durante un máximo de 7 años, la incidencia de depresión fue infrecuente al 1,5% y la tasa de interrupción debido a la depresión fue del 0,5%. . Este estudio no incluyó datos de referencia sobre la depresión, y debido a la incidencia de depresión en el estudio, la FDA requirió que el etiquetado del paquete del DMPA estableciera que las mujeres con depresión deben ser observadas cuidadosamente y que el DMPA debe suspenderse si la depresión reaparece. Un estudio posterior de 495 mujeres tratadas con DMPA durante el transcurso de 1 año encontró que la puntuación media de depresión disminuyó ligeramente en todo el grupo de usuarias continuas de 7,4 a 6,7 (en un 9,5%) y disminuyó en el quintil de ese grupo con la mayor puntuaciones de depresión al inicio del estudio de 15,4 a 9,5 (en un 38%). Con base en los resultados de este estudio y otros, comenzó a surgir un consenso de que el DMPA de hecho no aumenta el riesgo de depresión ni empeora la gravedad de la depresión preexistente.
De manera similar al caso del DMPA para la anticoncepción hormonal, el Heart and Estrogen / Progestin Replacement Study (HERS), un estudio de 2763 mujeres posmenopáusicas tratadas con 0,625 mg / día de CEE orales más 2,5 mg / día de MPA oral o placebo durante 36 meses como tratamiento método de terapia hormonal para la menopausia , no encontró cambios en los síntomas depresivos. Sin embargo, algunos estudios pequeños han informado que las progestinas como el MPA podrían contrarrestar los efectos beneficiosos de los estrógenos contra la depresión.
Efectos a largo plazo
La Women's Health Initiative investigó el uso de una combinación de CEE y MPA orales en comparación con placebo. El estudio terminó prematuramente cuando se descubrieron riesgos previamente inesperados, específicamente el hallazgo de que aunque la mortalidad por todas las causas no se vio afectada por la terapia hormonal, los beneficios de la terapia hormonal menopáusica (riesgo reducido de fractura de cadera , cáncer colorrectal y endometrial y todos los demás causas de muerte) se compensaron con un mayor riesgo de enfermedad coronaria , cáncer de mama , accidentes cerebrovasculares y embolia pulmonar .
Cuando se combina con CEE, MPA se ha asociado con un mayor riesgo de cáncer de mama , demencia y trombo en el ojo. En combinación con los estrógenos en general, el MPA puede aumentar el riesgo de enfermedad cardiovascular , con una asociación más fuerte cuando lo usan las mujeres posmenopáusicas que también toman CEE. Debido a estas interacciones inesperadas, el estudio de Women's Health Initiative se terminó antes de tiempo debido a los riesgos adicionales de la terapia hormonal para la menopausia , lo que resultó en una disminución dramática de las recetas nuevas y renovadas de la terapia hormonal.
Los estudios a largo plazo de usuarias de DMPA han encontrado un aumento leve o nulo del riesgo general de cáncer de mama. Sin embargo, la población del estudio mostró un riesgo ligeramente mayor de cáncer de mama en usuarias recientes (uso de DMPA en los últimos cuatro años) menores de 35 años, similar al observado con el uso de píldoras anticonceptivas orales combinadas .
| Resultado clínico | Efecto hipotético sobre el riesgo |
Estrógeno y progestágeno ( CE 0,625 mg / día por vía oral + MPA 2,5 mg / día por vía oral) (n = 16.608, con útero, 5,2 a 5,6 años de seguimiento) |
Estrógeno solo ( CE 0,625 mg / día VO) (n = 10,739, sin útero, 6,8 a 7,1 años de seguimiento) |
||||
|---|---|---|---|---|---|---|---|
| HORA | IC del 95% | Arkansas | HORA | IC del 95% | Arkansas | ||
| Enfermedad coronaria | Disminuido | 1,24 | 1,00-1,54 | +6 / 10,000 PY | 0,95 | 0,79-1,15 | −3 / 10,000 PY |
| Carrera | Disminuido | 1,31 | 1.02–1.68 | +8 / 10,000 PY | 1,37 | 1.09–1.73 | +12 / 10,000 PY |
| Embolia pulmonar | Aumentado | 2.13 | 1.45-3.11 | +10 / 10,000 PY | 1,37 | 0,90–2,07 | +4 / 10,000 PY |
| Tromboembolismo venoso | Aumentado | 2,06 | 1,57–2,70 | +18 / 10,000 PY | 1,32 | 0,99–1,75 | +8 / 10,000 PY |
| Cáncer de mama | Aumentado | 1,24 | 1.02–1.50 | +8 / 10,000 PY | 0,80 | 0,62–1,04 | −6 / 10.000 PY |
| Cáncer colonrectal | Disminuido | 0,56 | 0,38-0,81 | −7 / 10,000 PY | 1.08 | 0,75-1,55 | +1 / 10,000 PY |
| Cáncer endometrial | - | 0,81 | 0,48–1,36 | −1 / 10,000 PY | - | - | - |
| Fracturas de cadera | Disminuido | 0,67 | 0,47–0,96 | −5 / 10,000 PY | 0,65 | 0,45-0,94 | −7 / 10,000 PY |
| Fracturas totales | Disminuido | 0,76 | 0,69-0,83 | −47 / 10,000 PY | 0,71 | 0,64-0,80 | −53 / 10.000 PY |
| Mortalidad total | Disminuido | 0,98 | 0,82–1,18 | −1 / 10,000 PY | 1.04 | 0,91–1,12 | +3 / 10,000 PY |
| Índice global | - | 1,15 | 1.03–1.28 | +19 / 10,000 PY | 1.01 | 1.09–1.12 | +2 / 10,000 PY |
| Diabetes | - | 0,79 | 0,67-0,93 | 0,88 | 0,77–1,01 | ||
| Enfermedad de la vesícula | Aumentado | 1,59 | 1,28–1,97 | 1,67 | 1.35–2.06 | ||
| Incontinencia de esfuerzo | - | 1,87 | 1,61–2,18 | 2.15 | 1,77–2,82 | ||
| Incontinencia de urgencia | - | 1,15 | 0,99–1,34 | 1,32 | 1.10–1.58 | ||
| Enfermedad de las arterias periféricas | - | 0,89 | 0,63-1,25 | 1,32 | 0,99–1,77 | ||
| Probable demencia | Disminuido | 2,05 | 1.21–3.48 | 1,49 | 0,83–2,66 | ||
| Abreviaturas: CEs = estrógenos conjugados . MPA = acetato de medroxiprogesterona . po = por oral . HR = índice de riesgo . AR = riesgo atribuible . PYs = persona-años . IC = intervalo de confianza . Notas: Los tamaños de muestra (n) incluyen a los receptores de placebo , que eran aproximadamente la mitad de los pacientes. El "índice global" se define para cada mujer como el tiempo hasta el diagnóstico más temprano de enfermedad coronaria , accidente cerebrovascular , embolia pulmonar , cáncer de mama , cáncer colorrectal , cáncer de endometrio (solo grupo de estrógeno más progestágeno), fracturas de cadera y muerte por otras causas. Fuentes: Ver plantilla. | |||||||
Coágulos de sangre
El DMPA se ha asociado en múltiples estudios con un mayor riesgo de tromboembolismo venoso (TEV) cuando se usa como una forma de control de la natalidad con progestágeno solo en mujeres premenopáusicas. El aumento de la incidencia de TEV varía de 2,2 a 3,6 veces. El riesgo elevado de TEV con DMPA es inesperado, ya que el DMPA tiene poco o ningún efecto sobre la coagulación y los factores fibrinolíticos , y los progestágenos por sí mismos normalmente no aumentan el riesgo de trombosis. Se ha argumentado que la mayor incidencia con DMPA ha reflejado la prescripción preferencial de DMPA a mujeres consideradas con un mayor riesgo de TEV. Alternativamente, es posible que el MPA sea una excepción entre las progestinas en términos de riesgo de TEV. Un metanálisis de 2018 informó que el MPA se asoció con un riesgo 2,8 veces mayor de TEV que otras progestinas. Es posible que la actividad glucocorticoide del MPA aumente el riesgo de TEV.
Densidad osea
El DMPA puede causar una reducción de la densidad ósea en mujeres premenopáusicas y en hombres cuando se usa sin un estrógeno, particularmente en dosis altas, aunque esto parece ser reversible a un nivel normal incluso después de años de uso.
El 17 de noviembre de 2004, la Administración de Drogas y Alimentos de los Estados Unidos colocó una advertencia de recuadro negro en la etiqueta, lo que indica que había posibles efectos adversos de la pérdida de densidad mineral ósea. Si bien causa pérdida ósea temporal , la mayoría de las mujeres recuperan completamente su densidad ósea después de suspender su uso. La Organización Mundial de la Salud (OMS) recomienda que no se restrinja el uso. El Colegio Estadounidense de Obstetras y Ginecólogos señala que los posibles efectos adversos sobre la DMO deben equilibrarse con los efectos negativos conocidos del embarazo no planeado utilizando otros métodos anticonceptivos o ningún método, particularmente entre las adolescentes.
Tres estudios han sugerido que la pérdida ósea es reversible después de la interrupción del DMPA. Otros estudios han sugerido que el efecto del uso de DMPA sobre la densidad ósea posmenopáusica es mínimo, quizás porque las usuarias de DMPA experimentan menos pérdida ósea en la menopausia. El uso después de la masa ósea máxima se asocia con un aumento del recambio óseo pero sin una disminución de la densidad mineral ósea.
La FDA recomienda que el DMPA no se use por más de 2 años, a menos que no exista un método anticonceptivo alternativo viable, debido a preocupaciones sobre la pérdida ósea. Sin embargo, una Opinión del Comité de 2008 del Congreso Estadounidense de Obstetras y Ginecólogos (ACOG) advierte a los proveedores de atención médica que las preocupaciones sobre la pérdida de densidad mineral ósea no deben impedir la prescripción o la continuación del DMPA más allá de los 2 años de uso.
Riesgo de VIH
Existe incertidumbre con respecto al riesgo de contraer el VIH entre los usuarios de DMPA; algunos estudios observacionales sugieren un mayor riesgo de contraer el VIH entre las mujeres que usan DMPA, mientras que otros no. La Organización Mundial de la Salud emitió declaraciones en febrero de 2012 y julio de 2014 diciendo que los datos no justificaban cambiar su recomendación de no restricción (elegibilidad médica para anticoncepción (MEC) categoría 1) sobre el uso de DMPA en mujeres con alto riesgo de contraer el VIH. En enero de 2015 se publicaron dos metanálisis de estudios observacionales en África subsahariana. Encontraron un aumento de 1,4 a 1,5 veces en el riesgo de contraer el VIH para las usuarias de DMPA en comparación con el no uso de anticonceptivos hormonales. En enero de 2015, la Facultad de Salud Sexual y Reproductiva del Royal College of Obstetricians and Gynecologists emitió una declaración en la que reafirmaba que no hay razón para desaconsejar el uso de DMPA en el Reino Unido, incluso para mujeres con 'alto riesgo' de infección por VIH. Una revisión sistemática y un metanálisis del riesgo de infección por VIH en usuarios de DMPA publicados en el otoño de 2015 indicaron que "la evidencia epidemiológica y biológica ahora demuestra que el DMPA aumenta significativamente el riesgo de transmisión del VIH de hombre a mujer". En 2019, un ensayo controlado aleatorio no encontró una asociación significativa entre el uso de DMPA y el VIH.
Amamantamiento
Las madres que amamantan pueden usar MPA . Es posible que haya sangrado abundante si se administra en el posparto inmediato y es mejor retrasarlo hasta seis semanas después del nacimiento. Puede usarse dentro de los cinco días si no está amamantando. Si bien un estudio mostró "ninguna diferencia significativa en el peso al nacer o la incidencia de defectos congénitos" y "ninguna alternancia significativa de inmunidad a las enfermedades infecciosas causadas por la leche materna que contiene DMPA", un subgrupo de bebés cuyas madres comenzaron con DMPA a los 2 días después del parto tuvo un 75 % mayor incidencia de visitas al médico por enfermedades infecciosas durante su primer año de vida.
Un estudio más amplio con un seguimiento más prolongado concluyó que "el uso de DMPA durante el embarazo o la lactancia no afecta negativamente el crecimiento y desarrollo a largo plazo de los niños". Este estudio también señaló que "los niños con exposición al DMPA durante el embarazo y la lactancia tenían un mayor riesgo de crecimiento subóptimo en altura", pero que "después del ajuste de los factores socioeconómicos mediante regresión logística múltiple, no hubo un mayor riesgo de deterioro del crecimiento entre los DMPA- niños expuestos ". El estudio también señaló que los efectos de la exposición al DMPA en la pubertad requieren más estudios, ya que se observaron muy pocos niños mayores de 10 años.
Sobredosis
El MPA se ha estudiado en dosis "masivas" de hasta 5000 mg por día por vía oral y 2000 mg por día mediante inyección intramuscular, sin que se describan problemas importantes de tolerabilidad o seguridad . La sobredosis no se describe en las etiquetas de productos de la Administración de Alimentos y Medicamentos (FDA) para MPA inyectado (Depo-Provera o Depo-SubQ Provera 104). En la etiqueta del producto de la FDA para MPA oral (Provera), se establece que la sobredosis de un estrógeno y progestina puede causar náuseas y vómitos , sensibilidad en los senos , mareos , dolor abdominal , somnolencia , fatiga y hemorragia por privación . Según la etiqueta, el tratamiento de la sobredosis debe consistir en la interrupción del tratamiento con MPA y la atención sintomática.
Interacciones
El MPA aumenta el riesgo de cáncer de mama , demencia y trombos cuando se usa en combinación con CEE para tratar los síntomas de la menopausia . Cuando se usa como anticonceptivo, el MPA generalmente no interactúa con otros medicamentos. La combinación de MPA con aminoglutetimida para tratar las metástasis del cáncer de mama se ha asociado con un aumento de la depresión . La hierba de San Juan puede disminuir la eficacia del MPA como anticonceptivo debido a la aceleración de su metabolismo .
Farmacología
Farmacodinamia
MPA actúa como un agonista de la progesterona , andrógeno , y receptores de glucocorticoides (PR, AR, y GR, respectivamente), la activación de estos receptores con CE 50 valores de aproximadamente 0,01 nM, 1 nM, y 10 nM, respectivamente. Tiene una afinidad insignificante por el receptor de estrógeno . El medicamento tiene una afinidad relativamente alta por el receptor de mineralocorticoides , pero a pesar de esto, no tiene actividad mineralocorticoide o antimineralocorticoide . Se ha informado que las actividades intrínsecas del MPA en la activación del PR y el AR son al menos equivalentes a las de la progesterona y la dihidrotestosterona (DHT), respectivamente, lo que indica que es un agonista completo de estos receptores.
| PR | Arkansas | ER | GRAMO | SEÑOR | |
|---|---|---|---|---|---|
| Progesterona | 50 | 0 | 0 | 10 | 100 |
| Acetato de clormadinona | 67 | 5 | 0 | 8 | 0 |
| Acetato de ciproterona | 90 | 6 | 0 | 6 | 8 |
| Acetato de medroxiprogesterona | 115 | 5 | 0 | 29 | 160 |
| Acetato de megestrol | sesenta y cinco | 5 | 0 | 30 | 0 |
| Notas: Los valores son porcentajes (%). Los ligandos de referencia (100%) fueron promegestona para el PR , metribolona para el AR , estradiol para el RE , dexametasona para el GR y aldosterona para el MR . Fuentes: | |||||
Actividad progestágena
El MPA es un potente agonista del receptor de progesterona con afinidad y eficacia similares en relación con la progesterona . Mientras que tanto el MPA como su análogo desacetilado medroxiprogesterona se unen y agonizan el PR, el MPA tiene aproximadamente 100 veces mayor afinidad de unión y potencia de transactivación en comparación. Como tal, a diferencia del MPA, la medroxiprogesterona no se usa clínicamente, aunque ha tenido algún uso en medicina veterinaria . La dosis oral de MPA necesaria para inhibir la ovulación (es decir, la dosis anticonceptiva eficaz) es de 10 mg / día, mientras que 5 mg / día no fue suficiente para inhibir la ovulación en todas las mujeres. De acuerdo, la dosis de MPA usada en anticonceptivos orales en el pasado era de 10 mg por tableta. En comparación con el MPA, la dosis de progesterona necesaria para inhibir la ovulación es de 300 mg / día, mientras que la de los derivados de la 19-nortestosterona , noretisterona y acetato de noretisterona, es sólo de 0,4 a 0,5 mg / día.
El mecanismo de acción de los anticonceptivos con progestágeno solo, como el DMPA, depende de la actividad y la dosis del progestágeno. Los anticonceptivos de dosis alta de progestágeno solo, como el DMPA, inhiben el desarrollo folicular y previenen la ovulación como su mecanismo de acción principal. El progestágeno disminuye la frecuencia del pulso de la hormona liberadora de gonadotropina (GnRH) liberada por el hipotálamo , lo que disminuye la liberación de la hormona estimulante del folículo (FSH) y la hormona luteinizante (LH) por la hipófisis anterior . Los niveles reducidos de FSH inhiben el desarrollo folicular, evitando un aumento en los niveles de estradiol . La retroalimentación negativa de progestágeno y la falta de retroalimentación positiva de estrógeno sobre la liberación de LH previenen un aumento de LH. La inhibición del desarrollo folicular y la ausencia de un pico de LH previenen la ovulación. Un mecanismo de acción secundario de todos los anticonceptivos que contienen progestágeno es la inhibición de la penetración de los espermatozoides por cambios en el moco cervical . La inhibición de la función ovárica durante el uso de DMPA hace que el endometrio se vuelva delgado y atrófico. Estos cambios en el endometrio podrían, teóricamente, prevenir la implantación. Sin embargo, debido a que el DMPA es muy eficaz para inhibir la ovulación y la penetración de los espermatozoides, la posibilidad de fertilización es insignificante. No hay datos disponibles que apoyen la prevención de la implantación como mecanismo de acción del DMPA.
| Compuesto | K yo (nM) | EC 50 (nM) a | EC 50 (nM) b |
|---|---|---|---|
| Progesterona | 4.3 | 0,9 | 25 |
| Medroxiprogesterona | 241 | 47 | 32 |
| Acetato de medroxiprogesterona | 1.2 | 0,6 | 0,15 |
| Notas a pie de página: a = Reclutamiento de coactivadores. b = línea celular informadora. Fuentes: | |||
| Progestágeno |
OID (mg / día) |
TFD (mg / ciclo) |
TFD (mg / día) |
ODP (mg / día) |
ECD (mg / día) |
|---|---|---|---|---|---|
| Progesterona | 300 | 4200 | 200–300 | - | 200 |
| Acetato de clormadinona | 1,7 | 20-30 | 10 | 2.0 | 5-10 |
| Acetato de ciproterona | 1.0 | 20 | 1.0 | 2.0 | 1.0 |
| Acetato de medroxiprogesterona | 10 | 50 | 5-10 | ? | 5,0 |
| Acetato de megestrol | ? | 50 | ? | ? | 5,0 |
| Abreviaturas: OID = dosis inhibidora de la ovulación (sin estrógeno adicional). TFD = dosis de transformación endometrial . ODP = dosis oral en preparaciones anticonceptivas comerciales. ECD = dosis comparable estimada. Fuentes: | |||||
| Compuesto | Formulario | Dosis para usos específicos (mg) | DOA | |||
|---|---|---|---|---|---|---|
| TFD | POICD | CICD | ||||
| Acetofenida de algestona | Solución de aceite. | - | - | 75-150 | 14 a 32 días | |
| Caproato de gestonorona | Solución de aceite. | 25–50 | - | - | 8 a 13 días | |
| Hidroxiprogest. acetato | Aq. susp. | 350 | - | - | 9-16 días | |
| Hidroxiprogest. caproato | Solución de aceite. | 250–500 | - | 250–500 | 5-21 días | |
| Medroxyprog. acetato | Aq. susp. | 50-100 | 150 | 25 | 14–50 + d | |
| Acetato de megestrol | Aq. susp. | - | - | 25 | > 14 días | |
| Enantato de noretisterona | Solución de aceite. | 100-200 | 200 | 50 | 11 a 52 días | |
| Progesterona | Solución de aceite. | 200 | - | - | 2 a 6 días | |
| Aq. soln. | ? | - | - | 1-2 días | ||
| Aq. susp. | 50-200 | - | - | 7-14 días | ||
|
Notas y fuentes:
|
||||||
Efectos antigonadotrópicos y anticorticotrópicos
MPA suprime los ejes hipotalámico-pituitario-suprarrenal (HPA) e hipotalámico-pituitario-gonadal (HPG) en dosis suficientes, lo que resulta en niveles reducidos de gonadotropinas , andrógenos , estrógenos , hormona adrenocorticotrópica (ACTH) y cortisol , así como los niveles de sexo globulina transportadora de hormonas (SHBG). Existe evidencia de que los efectos supresores del MPA sobre el eje HPG están mediados por la activación tanto del PR como del AR en la glándula pituitaria . Debido a sus efectos sobre los niveles de andrógenos, el MPA puede producir fuertes efectos antiandrogénicos funcionales y se usa en el tratamiento de afecciones dependientes de andrógenos como la pubertad precoz en los niños y la hipersexualidad en los hombres. Además, dado que el medicamento también suprime los niveles de estrógeno, el MPA puede producir fuertes efectos antiestrogénicos funcionales de manera similar, y se ha utilizado para tratar afecciones dependientes de estrógenos como la pubertad precoz en las niñas y la endometriosis en las mujeres. Debido a los bajos niveles de estrógeno, el uso de MPA sin un estrógeno presenta un riesgo de disminución de la densidad mineral ósea y otros síntomas de deficiencia de estrógenos .
Se ha encontrado que el MPA oral suprime los niveles de testosterona en los hombres en aproximadamente un 30% (de 831 ng / dL a 585 ng / dL) a una dosis de 20 mg / día, en aproximadamente un 45 a 75% (promedio del 60%; a 150– 400 ng / dL) a una dosis de 60 mg / día, y alrededor de 70 a 75% (de 832 a 862 ng / dL a 214-251 ng / dL) a una dosis de 100 mg / día. Se han usado dosis de MPA oral de 2.5 a 30 mg / día en combinación con estrógenos para ayudar a suprimir los niveles de testosterona en mujeres transgénero. Dosis muy altas de MPA intramuscular de 150 a 500 mg por semana (pero hasta 900 mg por semana) pueden suprimir los niveles de testosterona a menos de 100 ng / dL. La dosis inicial típica de MPA intramuscular para la supresión de testosterona en hombres con parafilias es de 400 o 500 mg por semana.
Actividad androgénica
El MPA es un potente agonista completo del AR. Su activación del AR puede jugar un papel importante y principal en sus efectos antigonadotrópicos y en sus efectos beneficiosos contra el cáncer de mama . Sin embargo, aunque el MPA puede producir efectos secundarios androgénicos como acné e hirsutismo en algunas mujeres, rara vez lo hace, y cuando se presentan tales síntomas, tienden a ser leves, independientemente de la dosis utilizada. De hecho, probablemente debido a sus acciones supresoras sobre los niveles de andrógenos, se ha informado que el MPA es generalmente muy eficaz para mejorar los síntomas preexistentes de hirsutismo en mujeres con la afección. Además, el MPA rara vez causa efectos androgénicos en niños con pubertad precoz, incluso en dosis muy altas. La razón de la falta general de efectos virilizantes con MPA, a pesar de que se une y activa el AR con alta afinidad y esta acción potencialmente juega un papel importante en muchos de sus efectos fisiológicos y terapéuticos, no está del todo clara. Sin embargo, se ha encontrado que el MPA interactúa con el AR de manera diferente en comparación con otros agonistas del receptor, como la dihidrotestosterona (DHT). El resultado de esta diferencia parece ser que el MPA se une al AR con una afinidad y actividad intrínseca similar a la de la DHT, pero requiere concentraciones aproximadamente 100 veces más altas para una inducción comparable de la transcripción génica , mientras que al mismo tiempo no antagoniza el gen. actividad transcripcional de andrógenos normales como DHT a cualquier concentración. Por tanto, esto puede explicar la baja propensión del MPA a producir efectos secundarios androgénicos.
El MPA muestra efectos androgénicos débiles sobre la síntesis de proteínas hepáticas , de manera similar a otras progestinas androgénicas débiles como el acetato de megestrol y los derivados de la 19-nortestosterona . Si bien no antagoniza los aumentos inducidos por el estrógeno en los niveles de triglicéridos y colesterol HDL , el DMPA cada dos semanas puede disminuir los niveles de colesterol HDL. Además, se ha descubierto que el MPA suprime la producción de globulina transportadora de hormonas sexuales (SHBG) en el hígado . En una dosis de 10 mg / día de MPA oral, se ha encontrado que disminuye los niveles circulantes de SHBG en un 14 a 18% en mujeres que toman 4 mg / día de valerato de estradiol oral . Por el contrario, en un estudio que combinó 2,5 mg / día de MPA oral con varios estrógenos orales, no se discernió ninguna influencia del MPA en los aumentos inducidos por los estrógenos en los niveles de SHBG. En otro estudio de dosis más altas, los niveles de SHBG fueron más bajos en un 59% en un grupo de mujeres tratadas con 50 mg / día de MPA oral solo en comparación con un grupo de control de mujeres no tratadas. En un estudio de dosis masiva de MPA oral (1000 mg / día), el medicamento redujo los niveles de SHBG en aproximadamente un 80%.
A diferencia de los esteroides relacionados, el acetato de megestrol y el acetato de ciproterona , el MPA no es un antagonista del AR y no tiene actividad antiandrogénica directa . Como tal, aunque el MPA a veces se describe como un antiandrógeno , no es un antiandrógeno "verdadero" (es decir, un antagonista de AR).
Actividad glucocorticoide
Como agonista del GR, el MPA tiene actividad glucocorticoide y, como resultado, puede causar síntomas del síndrome de Cushing , diabetes esteroidea e insuficiencia suprarrenal en dosis suficientemente altas. Se ha sugerido que la actividad glucocorticoide del MPA puede contribuir a la pérdida ósea. La actividad glucocorticoide del MPA también puede resultar en una regulación positiva del receptor de trombina en las paredes de los vasos sanguíneos , lo que puede contribuir a los efectos procoagulantes del MPA y al riesgo de tromboembolismo venoso y aterosclerosis . La actividad glucocorticoide relativa del MPA se encuentra entre las más altas de las progestinas utilizadas clínicamente.
| Esteroide | Clase | TR ( ↑ ) a | GR (%) b |
|---|---|---|---|
| Dexametasona | Corticosteroide | ++ | 100 |
| Etinilestradiol | Estrógeno | - | 0 |
| Etonogestrel | Progestina | + | 14 |
| Gestodene | Progestina | + | 27 |
| Levonorgestrel | Progestina | - | 1 |
| Acetato de medroxiprogesterona | Progestina | + | 29 |
| Noretisterona | Progestina | - | 0 |
| Norgestimate | Progestina | - | 1 |
| Progesterona | Progestágeno | + | 10 |
| Notas a pie de página: a = regulación positiva (↑) del receptor de trombina (TR ) en las células del músculo liso vascular (CMLV). b = RBA (%) para el receptor de glucocorticoides (GR). Fuerza: - = Sin efecto. + = Efecto pronunciado. ++ = Efecto fuerte. Fuentes: | |||
Inhibición de la esteroidogénesis
Se ha descubierto que el MPA actúa como un inhibidor competitivo de la 3α-hidroxiesteroide deshidrogenasa de rata (3α-HSD). Esta enzima es esencial para la transformación de progesterona , desoxicorticosterona y DHT en neuroesteroides inhibidores como alopregnanolona , THDOC y 3α-androstanodiol , respectivamente. MPA se ha descrito como muy potente en su inhibición de la rata 3α-HSD, con un IC 50 de 0,2 M y una K i (en rata testiculares homogeneizados ) de 0,42? M. Sin embargo, la inhibición de 3α-HSD por MPA no parece haber sido confirmada usando proteínas humanas todavía, y las concentraciones requeridas con proteínas de rata están muy por encima de las concentraciones terapéuticas humanas típicas.
El MPA se ha identificado como un inhibidor competitivo de la 3β-hidroxiesteroide deshidrogenasa / Δ 5-4 isomerasa II humana (3β-HSD II). Esta enzima es esencial para la biosíntesis de esteroides sexuales y corticosteroides . El K i de MPA para la inhibición de 3β-HSD II es 3,0 M, y esta concentración es según se informa cerca de los niveles circulantes de la medicación que se logran por muy altas dosis terapéuticas de MPA de 5 a 20 mg / kg / día (dosis de 300 a 1200 mg / día para una persona de 60 kg (132 lb)). Aparte de la 3β-HSD II, otras enzimas esteroidogénicas humanas , incluida la enzima de escisión de la cadena lateral del colesterol (P450scc / CYP11A1) y la 17α-hidroxilasa / 17,20-liasa (CYP17A1), no resultaron inhibidas por el MPA. Se ha descubierto que el MPA es eficaz en el tratamiento de la pubertad precoz independiente de las gonadotropinas y en el cáncer de mama en mujeres posmenopáusicas a dosis altas, y la inhibición de 3β-HSD II podría ser responsable de su eficacia en estas afecciones.
Modulación alostérica del receptor GABA A
La progesterona , mediante la transformación en neuroesteroides como 5α-dihidroprogesterona , 5β-dihidroprogesterona , alopregnanolona y pregnanolona (catalizada por las enzimas 5α- y 5β-reductasa y 3α- y 3β-HSD), es un modulador alostérico positivo del receptor GABA A , y está asociado con una variedad de efectos mediados por esta propiedad que incluyen mareos , sedación , estados hipnóticos , cambios de humor , ansiolisis y deterioro cognitivo / de la memoria , así como efectividad como anticonvulsivo en el tratamiento de la epilepsia catamenial . También se ha encontrado que produce anestesia a través de esta acción en animales cuando se administra en dosis suficientemente altas. Se encontró que el MPA reduce significativamente la incidencia de convulsiones cuando se agrega a los regímenes anticonvulsivos existentes en 11 de 14 mujeres con epilepsia no controlada , y también se ha informado que induce anestesia en animales, lo que aumenta la posibilidad de que pueda modular el receptor GABA A de manera similar a la progesterona.
El MPA comparte algunas de las mismas rutas metabólicas de la progesterona y, de manera análoga, se puede transformar en metabolitos como 5α-dihidro-MPA (DHMPA) y 3α, 5α-tetrahidro-MPA (THMPA). Sin embargo, a diferencia de los metabolitos reducidos de la progesterona, se ha encontrado que DHMPA y THMPA no modulan el receptor GABA A. Por el contrario, a diferencia de la progesterona, el MPA en sí mismo modula el receptor GABA A , aunque notablemente no en el sitio de unión del neuroesteroide. Sin embargo, en lugar de actuar como un potenciador del receptor, el MPA parece actuar como un modulador alostérico negativo . Mientras que los metabolitos reducidos de la progesterona mejoran la unión de la benzodiazepina flunitrazepam al receptor GABA A in vitro , el MPA puede inhibir parcialmente la unión de flunitrazepam hasta en un 40% con una inhibición semimáxima a 1 μM. Sin embargo, las concentraciones de MPA necesarias para la inhibición son elevadas en relación con las concentraciones terapéuticas y, por tanto, esta acción probablemente tenga poca o ninguna relevancia clínica. La falta de potenciación del receptor GABA A por el MPA o sus metabolitos es sorprendente en consideración de los aparentes efectos anticonvulsivos y anestésicos del MPA descritos anteriormente, y siguen sin explicación.
Los estudios clínicos que utilizan dosis masivas de hasta 5000 mg / día de MPA oral y 2000 mg / día de MPA intramuscular durante 30 días en mujeres con cáncer de mama avanzado no han informado "efectos secundarios relevantes", lo que sugiere que el MPA no tiene una acción directa significativa sobre el Receptor GABA A en humanos incluso en dosis extremadamente altas.
Estimulación del apetito
Aunque el MPA y el acetato de megestrol, un medicamento estrechamente relacionado, son estimulantes del apetito eficaces en dosis muy altas, el mecanismo de acción de sus efectos beneficiosos sobre el apetito no está del todo claro. Sin embargo, se cree que posiblemente estén involucrados los glucocorticoides , las citocinas y posiblemente los mecanismos relacionados con los anabólicos , y se han implicado varios cambios posteriores, incluida la estimulación de la liberación del neuropéptido Y en el hipotálamo , la modulación de los canales de calcio en el hipotálamo ventromedial e inhibición de la secreción de citocinas proinflamatorias, incluidas IL-1α , IL-1β , IL-6 y TNF-α , acciones que se han relacionado todas con un aumento del apetito.
Otra actividad
MPA estimula débilmente la proliferación de células MCF-7 de cáncer de mama células in vitro , una acción que es independiente de la ERP clásicos y en su lugar se mediado a través de la membrana del receptor de progesterona componente-1 (PGRMC1). Algunas otras progestinas también son activas en este ensayo, mientras que la progesterona actúa de forma neutra. No está claro si estos hallazgos pueden explicar los diferentes riesgos de cáncer de mama observados con progesterona, didrogesterona y otras progestinas como el acetato de medroxiprogesterona y la noretisterona en estudios clínicos .
Farmacocinética
Absorción
Sorprendentemente, se han realizado pocos estudios sobre la farmacocinética del MPA en dosis de reemplazo posmenopáusicas. La biodisponibilidad del MPA con la administración oral es aproximadamente del 100%. Se ha encontrado que una sola dosis oral de 10 mg de MPA da como resultado niveles máximos de MPA de 1.2 a 5.2 ng / mL dentro de las 2 horas posteriores a la administración mediante radioinmunoensayo . Después de esto, los niveles de MPA disminuyeron de 0,09 a 0,35 ng / ml 12 horas después de la administración. En otro estudio, los niveles máximos de MPA fueron de 3.4 a 4.4 ng / mL dentro de 1 a 4 horas después de la administración de 10 mg de MPA oral mediante radioinmunoensayo. Posteriormente, los niveles de MPA cayeron de 0,3 a 0,6 ng / ml 24 horas después de la administración. En un tercer estudio, los niveles de MPA fueron de 4.2 a 4.4 ng / mL después de una dosis oral de 5 mg MPA y 6.0 ng / mL después de una dosis oral de 10 mg MPA, ambos usando radioinmunoensayo también.
Se ha descubierto que el tratamiento de mujeres posmenopáusicas con 2,5 o 5 mg / día de MPA en combinación con valerato de estradiol durante dos semanas aumenta rápidamente los niveles circulantes de MPA, alcanzándose concentraciones en estado estacionario después de 3 días y concentraciones máximas entre 1,5 y 2 horas después de la ingestión. Con 2,5 mg / día de MPA, los niveles del medicamento fueron de 0,3 ng / ml (0,8 nmol / L) en mujeres menores de 60 años y de 0,45 ng / ml (1,2 nmol / L) en mujeres de 65 años o más, y con 5 mg / día de MPA, los niveles fueron de 0,6 ng / ml (1,6 nmol / L) en mujeres menores de 60 años y en mujeres de 65 años o más. Por lo tanto, los niveles de área bajo la curva del medicamento fueron de 1,6 a 1,8 veces más altos en los que tenían 65 años o más en comparación con los que tenían 60 años o menos. Como tal, se ha encontrado que los niveles de MPA varían con la edad, y el MPA puede tener un mayor riesgo de efectos secundarios en mujeres posmenopáusicas de edad avanzada. Este estudio evaluó los niveles de MPA mediante cromatografía líquida y espectrometría de masas en tándem (LC-MS / MS), un método más preciso de determinaciones de sangre.
Los comprimidos orales de MPA se pueden administrar por vía sublingual en lugar de por vía oral. También se ha estudiado la administración rectal de MPA.
Con la administración intramuscular de 150 mg de MPA microcristalino en suspensión acuosa , el medicamento es detectable en la circulación en 30 minutos, las concentraciones séricas varían pero generalmente se estabilizan en 1.0 ng / mL (2.6 nmol / L) durante 3 meses. Después de esto, hay una disminución gradual de los niveles de MPA y el medicamento se puede detectar en la circulación hasta 6 a 9 meses después de la inyección. El tamaño de partícula de los cristales de MPA influye significativamente en su tasa de absorción en el cuerpo desde el depósito de tejido local cuando se usa como una suspensión acuosa microcristalina por inyección intramuscular. Los cristales más pequeños se disuelven más rápido y se absorben más rápidamente, lo que reduce la duración de la acción. Los tamaños de partículas pueden diferir entre las diferentes formulaciones de MPA, lo que puede influir en la eficacia clínica y la tolerabilidad.
Distribución
La unión de MPA a proteínas plasmáticas es del 88%. Se une débilmente a la albúmina y no a la globulina transportadora de hormonas sexuales ni a la globulina transportadora de corticosteroides .
Metabolismo
Se ha informado que la semivida de eliminación del MPA por vía oral es tanto de 11,6 a 16,6 horas como de 33 horas, mientras que la semivida de eliminación con inyección intramuscular y subcutánea de MPA microcristalino en suspensión acuosa es de 50 y 40 días, respectivamente. El metabolismo del MPA es principalmente por hidroxilación , incluso en las posiciones C6β, C21, C2β y C1β, mediado principalmente por CYP3A4 , pero también se forman metabolitos 3- y 5-dihidro y 3,5-tetrahidro del MPA. También se ha observado que la desacetilación del MPA y sus metabolitos (en, por ejemplo, medroxiprogesterona ) ocurre en la investigación con primates no humanos en un grado sustancial (30 a 70%). El MPA y / o sus metabolitos también se metabolizan por conjugación . El C6α metilo y C17α acetoxi grupos de MPA que sea más resistente al metabolismo y permiten una mayor biodisponibilidad que la oral progesterona .
Eliminación
El MPA se elimina del 20 al 50% en la orina y del 5 al 10% en las heces después de la administración intravenosa . Menos del 3% de una dosis se excreta en forma no conjugada .
Relaciones nivel-efecto
Con la administración intramuscular, los niveles elevados de MPA en sangre inhiben la hormona luteinizante y la ovulación durante varios meses, con una disminución de la progesterona sérica por debajo de 0,4 ng / ml. La ovulación se reanuda una vez que los niveles sanguíneos de MPA caen por debajo de 0,1 ng / ml. El estradiol sérico permanece en aproximadamente 50 pg / ml durante aproximadamente cuatro meses después de la inyección (con un rango de 10 a 92 pg / ml después de varios años de uso) y aumenta una vez que los niveles de MPA caen por debajo de 0,5 ng / ml.
Los sofocos son raros, mientras que el MPA se encuentra en niveles sanguíneos significativos en el cuerpo y el revestimiento vaginal permanece húmedo y arrugado. Los endometrio sufre atrofian , con glándulas pequeñas, rectas y un estroma que se decidualized . El moco cervical permanece viscoso . Debido a sus niveles sanguíneos constantes a largo plazo y a los múltiples efectos que previenen la fertilización , el MPA es un método anticonceptivo muy eficaz .
Curvas de tiempo-concentración
Niveles de MPA con 2,5 o 5 mg / día de MPA oral en combinación con 1 o 2 mg / día de valerato de estradiol ( Indivina ) en mujeres posmenopáusicas.
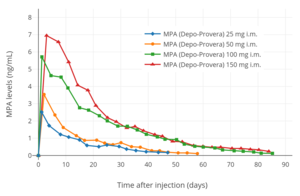
Niveles de MPA después de una única inyección intramuscular de 150 mg de MPA (Depo-Provera) en suspensión acuosa en mujeres.
Niveles de MPA después de una única inyección intramuscular de MPA (Depo-Provera) en suspensión acuosa de 25 a 150 mg en mujeres.
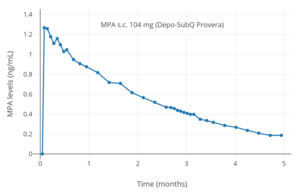
Niveles de MPA después de una única inyección subcutánea de 104 mg de MPA (Depo-SubQ Provera) en suspensión acuosa en mujeres.
Química
El MPA es un esteroide pregnano sintético y un derivado de la progesterona y la 17α-hidroxiprogesterona . Específicamente, es el éster 17α- acetato de medroxiprogesterona o el análogo 6α- metilado del acetato de hidroxiprogesterona . El MPA se conoce químicamente como 6α-metil-17α-acetoxiprogesterona o como 6α-metil-17α-acetoxipregn-4-eno-3,20-diona, y su nombre genérico es una contracción del acetato de 6α-metil-17α-hidroxiprogesterona. El MPA está estrechamente relacionado con otros derivados de la 17α-hidroxiprogesterona, como el acetato de clormadinona , el acetato de ciproterona y el acetato de megestrol , así como con la medrogestona y el acetato de nomegestrol . El acetato de 9α-fluoromedroxiprogesterona (FMPA), el análogo fluoro C9α del MPA y un inhibidor de la angiogénesis con una potencia dos órdenes de magnitud mayor en comparación con el MPA, se investigó para el tratamiento potencial de cánceres, pero nunca se comercializó.
Historia
El MPA fue descubierto de forma independiente en 1956 por Syntex y Upjohn Company . Fue introducido por primera vez el 18 de junio de 1959 por Upjohn en los Estados Unidos bajo la marca Provera (tabletas de 2.5, 5 y 10 mg) para el tratamiento de amenorrea , metrorragia y aborto espontáneo recurrente . También se introdujo una formulación intramuscular de MPA, ahora conocida como DMPA (400 mg / ml de MPA), bajo el nombre comercial Depo-Provera, en 1960 en los EE. UU. Para el tratamiento del cáncer de endometrio y riñón . El MPA en combinación con etinilestradiol fue introducido en 1964 por Upjohn en los EE. UU. Con el nombre comercial Provest (tabletas de 10 mg de MPA y 50 mg de etinilestradiol) como anticonceptivo oral , pero esta formulación se suspendió en 1970. Esta formulación fue comercializada por Upjohn fuera de EE. UU. bajo las marcas Provestral y Provestrol, mientras que Cyclo-Farlutal (o Ciclofarlutal) y Nogest-S eran formulaciones disponibles fuera de EE. UU. con una dosis diferente (5 mg de MPA y tabletas de 50 o 75 μg de etinilestradiol).
Después de su desarrollo a fines de la década de 1950, el DMPA se evaluó por primera vez en ensayos clínicos para su uso como anticonceptivo inyectable en 1963. Upjohn buscó la aprobación de la FDA para el DMPA intramuscular como anticonceptivo de acción prolongada con el nombre comercial Depo-Provera (150 mg / mL MPA ) en 1967, pero la solicitud fue rechazada. Sin embargo, esta formulación se introdujo con éxito en países fuera de los Estados Unidos por primera vez en 1969 y estaba disponible en más de 90 países en todo el mundo en 1992. Upjohn intentó obtener la aprobación de la FDA del DMPA como anticonceptivo nuevamente en 1978, y una vez más en 1983, pero ambas solicitudes fallaron de manera similar a la solicitud de 1967. Sin embargo, en 1992, la FDA aprobó finalmente el medicamento, con el nombre comercial Depo-Provera, para su uso en anticoncepción. En los Estados Unidos se introdujo una formulación subcutánea de DMPA como anticonceptivo con el nombre comercial Depo-SubQ Provera 104 (104 mg / 0,65 ml de MPA) en diciembre de 2004, y posteriormente también se aprobó para el tratamiento del dolor pélvico relacionado con la endometriosis .
MPA también se ha comercializado ampliamente en todo el mundo bajo muchas otras marcas como Farlutal, Perlutex y Gestapuran, entre otras.
sociedad y Cultura
Nombres genéricos
El acetato de medroxiprogesterona es el nombre genérico del fármaco y su INN , USAN , BAN y JAN , mientras que la medrossiprogesterona es el DCIT y la médroxiprogestérona el DCF de su forma de alcohol libre. También se conoce como acetato de 6α-metil-17α-acetoxiprogesterona ( MAP ) o 6α-metil-17α-hidroxiprogesterona .
Nombres de marca
MPA se comercializa bajo una gran cantidad de marcas en todo el mundo. Sus marcas más importantes son Provera como tabletas orales y Depo-Provera como suspensión acuosa para inyección intramuscular. Una formulación de MPA como suspensión acuosa para inyección subcutánea también está disponible en los Estados Unidos con el nombre comercial Depo-SubQ Provera 104. Otras marcas comerciales de MPA formuladas solas incluyen Farlutal y Sayana para uso clínico y Depo-Promone, Perlutex, Promone -E y Veramix para uso veterinario. Además de las formulaciones de un solo fármaco, el MPA se comercializa en combinación con los CEE de estrógenos, estradiol y valerato de estradiol. Las marcas de MPA en combinación con CEE como tabletas orales en diferentes países incluyen Prempro, Premphase, Premique, Premia y Premelle. Las marcas comerciales de MPA en combinación con estradiol como tabletas orales incluyen Indivina y Tridestra.
Disponibilidad
El MPA oral y el DMPA están ampliamente disponibles en todo el mundo. El MPA oral está disponible tanto solo como en combinación con los CEE de estrógenos, estradiol y valerato de estradiol. El DMPA está registrado para su uso como método anticonceptivo en más de 100 países en todo el mundo. La combinación de MPA inyectado y cipionato de estradiol está aprobada para su uso como método anticonceptivo en 18 países.
Estados Unidos
A partir de noviembre de 2016, MPA está disponible en los Estados Unidos en las siguientes formulaciones:
- Pastillas orales: Amen, Curretab, Cycrin, Provera - 2.5 mg, 5 mg, 10 mg
- Suspensión acuosa para inyección intramuscular: Depo-Provera - 150 mg / mL (para anticoncepción), 400 mg / mL (para cáncer)
- Suspensión acuosa para inyección subcutánea: Depo-SubQ Provera 104-104 mg / 0,65 ml (para anticoncepción)
También está disponible en combinación con un estrógeno en las siguientes formulaciones:
- Pastillas orales: CEE y MPA (Prempro, Prempro (Premarin, Cycrin), Premphase (Premarin, Cycrin 14/14), Premphase 14/14, Prempro / Premphase) - 0,3 mg / 1,5 mg; 0,45 mg / 1,5 mg; 0,625 mg / 2,5 mg; 0,625 mg / 5 mg
Si bien se han descontinuado las siguientes formulaciones:
- Pastillas orales: etinilestradiol y MPA (Provest) - 50 μg / 10 mg
- Suspensión acuosa para inyección intramuscular: cipionato de estradiol y MPA (Lunelle) - 5 mg / 25 mg (para anticoncepción)
El estado de Louisiana permite que los delincuentes sexuales reciban MPA.
Generacion
Las progestinas en las píldoras anticonceptivas a veces se agrupan por generación. Mientras que las progestinas de 19-nortestosterona se agrupan sistemáticamente en generaciones, las progestinas de pregnano que se utilizan o se han utilizado en las píldoras anticonceptivas suelen omitirse de dichas clasificaciones o se agrupan simplemente como "misceláneas" o "preñadas". En cualquier caso, con base en su fecha de introducción en tales formulaciones de 1964, el MPA podría considerarse una progestina de "primera generación".
Controversia
Fuera de los Estados Unidos
- En 1994, cuando se aprobó el DMPA en la India, el Economic and Political Weekly de la India informó que "la FDA finalmente autorizó el medicamento en 1990 en respuesta a las preocupaciones sobre la explosión demográfica en el tercer mundo y la renuencia de los gobiernos del tercer mundo a otorgar licencias para un medicamento que no con licencia en su país de origen ". Algunos científicos y grupos de mujeres de la India continúan oponiéndose al DMPA. En 2016, India introdujo el preparado IM de depo-medroxiprogesterona DMPA en el sistema de salud pública.
- La Coalición Canadiense sobre Depo-Provera, una coalición de profesionales de la salud de la mujer y grupos de defensa, se opuso a la aprobación del DMPA en Canadá. Desde la aprobación del DMPA en Canadá en 1997, los usuarios de DMPA que desarrollaron osteoporosis han presentado una demanda colectiva por $ 700 millones contra Pfizer . En respuesta, Pfizer argumentó que había cumplido con su obligación de divulgar y discutir los riesgos del DMPA con la comunidad médica canadiense.
- Los ensayos clínicos de este medicamento con mujeres en Zimbabwe fueron controvertidos con respecto a los abusos de los derechos humanos y la experimentación médica en África .
- Una controversia estalló en Israel cuando el gobierno fue acusado de dar DMPA a inmigrantes etíopes sin su consentimiento. Algunas mujeres afirmaron que les dijeron que era una vacuna. El gobierno israelí negó las acusaciones, pero ordenó a las cuatro organizaciones de mantenimiento de la salud que dejen de administrar inyecciones de DMPA a las mujeres "si existe la más mínima duda de que no han entendido las implicaciones del tratamiento".
Estados Unidos
Hubo una historia larga y controvertida con respecto a la aprobación del DMPA por la Administración de Drogas y Alimentos de los EE. UU . El fabricante original, Upjohn , solicitó repetidamente la aprobación. Los comités asesores de la FDA recomendaron unánimemente la aprobación en 1973, 1975 y 1992, al igual que el personal médico profesional de la FDA, pero la FDA negó repetidamente la aprobación. Finalmente, el 29 de octubre de 1992, la FDA aprobó el DMPA para el control de la natalidad, que para entonces había sido utilizado por más de 30 millones de mujeres desde 1969 y fue aprobado y utilizado por casi 9 millones de mujeres en más de 90 países, incluido el Reino Unido . Francia , Alemania , Suecia , Tailandia , Nueva Zelanda e Indonesia . Los puntos en la controversia incluyeron:
- Pruebas en animales para determinar la carcinogenicidad : el DMPA causó tumores de cáncer de mama en perros. Los críticos del estudio afirmaron que los perros son más sensibles a la progesterona artificial y que las dosis eran demasiado altas para extrapolarlas a los humanos. La FDA señaló que todas las sustancias cancerígenas para los seres humanos también son cancerígenas para los animales, y que si una sustancia no es cancerígena, no se registra como cancerígena en dosis altas. Los niveles de DMPA que causaron tumores mamarios malignos en perros fueron equivalentes a 25 veces la cantidad del nivel normal de progesterona en la fase lútea para perros. Esto es más bajo que el nivel de progesterona de preñez para perros y es específico de la especie.
El DMPA causó cáncer de endometrio en monos: 2 de 12 monos evaluados, los primeros casos registrados de cáncer de endometrio en monos rhesus . Sin embargo, estudios posteriores han demostrado que en humanos, el DMPA reduce el riesgo de cáncer de endometrio en aproximadamente un 80%.
Hablando en términos comparativos con respecto a los estudios en animales de carcinogenicidad de medicamentos, un miembro de la Oficina de Drogas de la FDA testificó en una audiencia del DMPA de la agencia, "... Los datos en animales de este medicamento son más preocupantes que cualquier otro medicamento que sepamos. dado a la gente sana ". - Cáncer de cuello uterino en estudios Upjohn / NCI. Se descubrió que el cáncer de cuello uterino aumentaba hasta 9 veces en los primeros estudios en humanos registrados por el fabricante y el Instituto Nacional del Cáncer . Sin embargo, numerosos estudios posteriores más grandes han demostrado que el uso de DMPA no aumenta el riesgo de cáncer de cuello uterino.
- Coacción y falta de consentimiento informado. La prueba o el uso de DMPA se centró casi exclusivamente en mujeres en países en desarrollo y mujeres pobres en los Estados Unidos, lo que generó serias dudas sobre la coerción y la falta de consentimiento informado, particularmente para los analfabetos y los discapacitados mentales, a quienes en algunos casos reportados se les dio DMPA a largo plazo por motivos de "higiene menstrual", aunque no eran sexualmente activas.
- Estudio Atlanta / Grady: Upjohn estudió el efecto del DMPA durante 11 años en Atlanta, principalmente en mujeres negras que recibían asistencia pública, pero no presentaron ninguno de los informes de seguimiento requeridos ante la FDA. Los investigadores que finalmente lo visitaron notaron que los estudios estaban desorganizados. "Descubrieron que la recopilación de datos era cuestionable, los formularios de consentimiento y el protocolo estaban ausentes; que a las mujeres cuyo consentimiento se había obtenido en absoluto no se les informó de los posibles efectos secundarios. Se les dio a las mujeres cuyas condiciones médicas conocidas indicaban que el uso de DMPA pondría en peligro su salud Varias de las mujeres en el estudio murieron; algunas de cáncer, pero otras por otras razones, como el suicidio debido a la depresión. Más de la mitad de las 13,000 mujeres en el estudio se perdieron durante el seguimiento debido a un registro descuidado ". En consecuencia, no se pudo utilizar ningún dato de este estudio.
- Revisión de la OMS: en 1992, la OMS presentó a la FDA una revisión del DMPA en cuatro países en desarrollo. La Red Nacional de Salud de la Mujer y otras organizaciones de mujeres testificaron en la audiencia que la OMS no era objetiva, ya que la OMS ya había distribuido DMPA en los países en desarrollo. El DMPA fue aprobado para su uso en Estados Unidos sobre la base de la revisión de la OMS de evidencia enviada previamente de países como Tailandia, evidencia que la FDA consideró insuficiente y con un diseño deficiente para la evaluación del riesgo de cáncer en una audiencia previa.
- El Instituto Alan Guttmacher ha especulado que la aprobación del DMPA en los Estados Unidos puede aumentar su disponibilidad y aceptabilidad en los países en desarrollo.
- En 1995, varios grupos de salud de la mujer pidieron a la FDA que pusiera una moratoria al DMPA e instituyera formularios de consentimiento informado estandarizados.
Investigar
Upjohn estudió el DMPA para su uso como anticonceptivo inyectable de progestágeno solo en mujeres en una dosis de 50 mg una vez al mes, pero produjo un control deficiente del ciclo y no se comercializó para este uso en esta dosis. Se estudió una combinación de DMPA y poliestradiol fosfato , un estrógeno y profármaco de estradiol de larga duración , en mujeres como anticonceptivo inyectable combinado para su uso por inyección intramuscular una vez cada tres meses.
Se ha estudiado la monoterapia con MPA oral e intramuscular en dosis altas para el tratamiento del cáncer de próstata, pero se ha encontrado que es inferior a la monoterapia con acetato de ciproterona o dietilestilbestrol . Se ha estudiado el MPA oral en dosis altas en combinación con dietilestilbestrol y CEE como un agregado a la terapia con estrógenos en dosis altas para el tratamiento del cáncer de próstata en hombres, pero no se encontró que proporcione una mejor efectividad que el dietilestilbestrol solo.
Se ha estudiado el DMPA para su uso como posible anticonceptivo hormonal masculino en combinación con los andrógenos / esteroides anabólicos testosterona y nandrolona (19-nortestosterona) en hombres. Sin embargo, nunca fue aprobado para esta indicación.
El MPA fue investigado por InKine Pharmaceutical, Salix Pharmaceuticals y la Universidad de Pensilvania como un posible medicamento antiinflamatorio para el tratamiento de la anemia hemolítica autoinmune , la enfermedad de Crohn , la púrpura trombocitopénica idiopática y la colitis ulcerosa , pero no completó el desarrollo clínico y nunca se completó. aprobado para estas indicaciones. Se formuló como un medicamento oral en dosis muy altas y se pensó que inhibía la señalización de citocinas proinflamatorias como la interleucina 6 y el factor de necrosis tumoral alfa , con un mecanismo de acción similar al de los corticosteroides . La formulación de MPA tenía los nombres comerciales provisionales Colirest y Hematrol para estas indicaciones.
Se ha descubierto que el MPA es eficaz en el tratamiento de los síntomas maníacos en mujeres con trastorno bipolar .
Uso veterinario
El MPA se ha utilizado para reducir la agresión y la fumigación en gatos machos. Puede ser particularmente útil para controlar dichos comportamientos en gatos machos castrados . El medicamento se puede administrar a los gatos en forma de inyección una vez al mes.
Ver también
- Estrógenos conjugados / acetato de medroxiprogesterona
- Estradiol / acetato de medroxiprogesterona
- Cipionato de estradiol / acetato de medroxiprogesterona
- Fosfato de poliestradiol / acetato de medroxiprogesterona
Notas
Referencias
enlaces externos
- "Acetato de medroxiprogesterona" . Portal de información sobre medicamentos . Biblioteca Nacional de Medicina de EE. UU.