Ictericia Jaundice
| Ictericia | |
|---|---|
| Otros nombres | Ictericia |
 | |
| Ictericia de la piel causada por cáncer de páncreas | |
| Pronunciación | |
| Especialidad | Gastroenterología , hepatología , cirugía general |
| Síntomas | Coloración amarillenta de la piel y el blanco de los ojos , picazón. |
| Causas | Niveles altos de bilirrubina. |
| Factores de riesgo | Cáncer de páncreas , pancreatitis , enfermedad hepática , ciertas infecciones |
| Método de diagnóstico | Bilirrubina en sangre, panel hepático |
| Diagnóstico diferencial | Carotenemia , tomando rifampicina |
| Tratamiento | Basado en la causa subyacente |
La ictericia , también conocida como ictericia , es una pigmentación amarillenta o verdosa de la piel y el blanco de los ojos debido a los altos niveles de bilirrubina . La ictericia en adultos es típicamente un signo que indica la presencia de enfermedades subyacentes que involucran un metabolismo anormal del hemo , disfunción hepática u obstrucción del tracto biliar. La prevalencia de ictericia en adultos es rara, mientras que la ictericia en bebés es común, y se estima que el 80% se ve afectado durante la primera semana de vida. Los síntomas más comúnmente asociados a la ictericia son picazón , heces pálidas y orina oscura .
Los niveles normales de bilirrubina en sangre son inferiores a 1,0 mg / dl (17 μmol / L ), mientras que los niveles superiores a 2 a 3 mg / dl (34 a 51 μmol / L) suelen provocar ictericia. La bilirrubina alta en sangre se divide en dos tipos: bilirrubina conjugada y no conjugada.
Las causas de la ictericia varían desde no graves hasta potencialmente mortales. La bilirrubina alta no conjugada puede deberse a una degradación excesiva de los glóbulos rojos , grandes hematomas , afecciones genéticas como el síndrome de Gilbert , no comer durante un período prolongado de tiempo, ictericia del recién nacido o problemas de tiroides . La bilirrubina conjugada alta puede deberse a enfermedades hepáticas como cirrosis o hepatitis , infecciones, medicamentos o bloqueo del conducto biliar . debido a factores que incluyen cálculos biliares , cáncer o pancreatitis . Otras afecciones también pueden causar piel amarillenta, pero no son ictericia, incluida la carotenemia , que puede desarrollarse por comer grandes cantidades de alimentos que contienen caroteno o medicamentos como la rifampina .
El tratamiento de la ictericia suele estar determinado por la causa subyacente. Si hay una obstrucción del conducto biliar, generalmente se requiere cirugía ; de lo contrario, la gestión es médica. El manejo médico puede implicar el tratamiento de causas infecciosas y la suspensión de los medicamentos que podrían estar contribuyendo a la ictericia. La ictericia en los recién nacidos puede tratarse con fototerapia o transfusión de intercambio según la edad y la prematuridad cuando la bilirrubina es mayor de 4 a 21 mg / dl (68 a 360 μmol / L). La picazón se puede aliviar drenando la vesícula biliar , el ácido ursodesoxicólico o los antagonistas opioides como la naltrexona . La palabra "ictericia" proviene del francés jaunisse , que significa "enfermedad amarilla".
Signos y síntomas

Los signos más comunes de ictericia en adultos son una coloración amarillenta de la zona blanca del ojo ( esclerótica ) y la piel con presencia de ictericia escleral que indica una bilirrubina sérica de al menos 3 mg / dl. Otros signos comunes incluyen orina oscura ( bilirrubinuria ) y heces grasas pálidas ( acolia ) ( esteatorrea ). Debido a que la bilirrubina es un irritante de la piel, la ictericia se asocia comúnmente con picazón severa.
La conjuntiva del ojo tiene una afinidad particularmente alta por la deposición de bilirrubina debido a su alto contenido de elastina. Por lo tanto, los ligeros aumentos de la bilirrubina sérica pueden detectarse desde el principio al observar el color amarillento de las escleróticas. Tradicionalmente conocido como ictericia escleral, este término es en realidad un nombre inapropiado, porque el depósito de bilirrubina técnicamente ocurre en las membranas conjuntivales que recubren la esclerótica avascular. Por lo tanto, el término adecuado para la coloración amarillenta del "blanco de los ojos" es ictericia conjuntival.
Un signo mucho menos común de ictericia específicamente durante la infancia son los dientes amarillentos o verdosos. En los niños en desarrollo, la hiperbilirrubinemia puede causar una decoloración amarilla o verde de los dientes debido al depósito de bilirrubina durante el proceso de calcificación de los dientes. Si bien esto puede ocurrir en niños con hiperbilirrubinemia, no se observa decoloración de los dientes debido a hiperbilirrubinemia en personas con enfermedad hepática de inicio en la edad adulta. Los trastornos asociados con un aumento de los niveles séricos de bilirrubina conjugada durante el desarrollo temprano también pueden causar hipoplasia dental .
Causas
La ictericia es un signo que indica la presencia de enfermedades subyacentes que involucran un metabolismo anormal de la bilirrubina, disfunción hepática u obstrucción del tracto biliar. En general, la ictericia está presente cuando los niveles de bilirrubina en sangre superan los 3 mg / dl. La ictericia se clasifica en tres categorías, según a qué parte del mecanismo fisiológico afecte la patología. Las tres categorías son:
| Categoría | Definición |
|---|---|
| Prehepático / hemolítico | La patología ocurre antes del metabolismo hepático, debido a causas intrínsecas a la ruptura de glóbulos rojos o causas extrínsecas a la ruptura de glóbulos rojos. |
| Hepático / hepatocelular | La patología se debe al daño de las células parenquimatosas del hígado. |
| Posthepático / colestático | La patología ocurre después de la conjugación de bilirrubina en el hígado, debido a la obstrucción del tracto biliar y / o disminución de la excreción de bilirrubina. |
Causas prehepáticas
La ictericia prehepática es causada más comúnmente por un aumento patológico de la tasa de hemólisis de glóbulos rojos (eritrocitos) . El aumento de la degradación de los eritrocitos → aumento de la bilirrubina sérica no conjugada → aumento del depósito de bilirrubina no conjugada en el tejido mucoso. Estas enfermedades pueden causar ictericia debido al aumento de la hemólisis de eritrocitos:
- Anemia falciforme
- Esferocitosis
- Talasemia
- Deficiencia de piruvato quinasa
- Deficiencia de glucosa-6-fosfato deshidrogenasa
- Anemia hemolítica microangiopática
- Síndrome urémico hemolítico
- Paludismo grave (en países endémicos)
Causas hepáticas
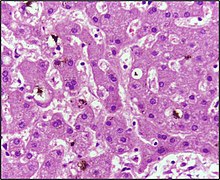
La ictericia hepática es causada por un metabolismo hepático anormal de la bilirrubina. Las principales causas de ictericia hepática son el daño significativo a los hepatocitos debido a una etiología autoinmune infecciosa, inducida por fármacos o medicamentos, o menos comúnmente, debido a enfermedades genéticas hereditarias. La siguiente es una lista parcial de causas hepáticas de ictericia:
- Hepatitis aguda
- Hepatitis crónica
- Hepatotoxicidad
- Cirrosis
- Hepatitis inducida por fármacos
- Enfermedad hepática alcohólica
- El síndrome de Gilbert (que se encuentra en aproximadamente el 5% de la población, produce ictericia leve inducida)
- Síndrome de Crigler-Najjar, tipo I
- Síndrome de Crigler-Najjar, tipo II
- Leptospirosis
Causas poshepáticas (ictericia obstructiva)
La ictericia poshepática (ictericia obstructiva) es causada por un bloqueo de los conductos biliares que transportan la bilis que contiene bilirrubina conjugada fuera del hígado para su excreción. Esta es una lista de afecciones que pueden causar ictericia poshepática:
- Coledocolitiasis (cálculos biliares en el conducto colédoco). Es la causa más común de ictericia obstructiva.
- Cáncer de páncreas de cabeza pancreática
- Estenosis del tracto biliar
- Atresia biliar
- Colangitis biliar primaria
- Colestasis del embarazo
- Pancreatitis aguda
- Pancreatitis crónica
- Pseudoquistes pancreáticos
- El síndrome de Mirizzi
- Parásitos (" trematodos hepáticos " de Opisthorchiidae y Fasciolidae )
Fisiopatología
La ictericia generalmente es causada por un proceso patológico subyacente que ocurre en algún punto a lo largo de la vía fisiológica normal del metabolismo del hemo. Una comprensión más profunda del flujo anatómico del metabolismo normal del hemo es esencial para apreciar la importancia de las categorías prehepática, hepática y poshepática. Por tanto, un enfoque anatómico del metabolismo del hemo precede a la discusión de la fisiopatología de la ictericia.
Metabolismo normal del hemo
Metabolismo prehepático
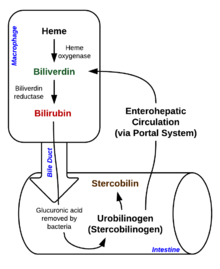
Cuando los glóbulos rojos completan su vida útil de aproximadamente 120 días, o si están dañados, se rompen a medida que atraviesan el sistema reticuloendotelial y el contenido celular, incluida la hemoglobina, se libera a la circulación. Los macrófagos fagocitan la hemoglobina libre y la dividen en hemo y globina . Luego tienen lugar dos reacciones con la molécula de hemo. La primera reacción de oxidación es catalizada por la enzima microsomal hemo oxigenasa y da como resultado biliverdina (pigmento de color verde), hierro y monóxido de carbono . El siguiente paso es la reducción de biliverdina a un pigmento tetrapirrol de color amarillo llamado bilirrubina por la enzima citosólica biliverdina reductasa . Esta bilirrubina es bilirrubina "no conjugada", "libre" o "indirecta". Cada día se producen alrededor de 4 mg de bilirrubina por kg de sangre. La mayor parte de esta bilirrubina proviene de la descomposición del hemo de los glóbulos rojos expirados en el proceso que se acaba de describir. Sin embargo, aproximadamente el 20% proviene de otras fuentes de hemo, incluida la eritropoyesis ineficaz y la degradación de otras proteínas que contienen hemo, como la mioglobina muscular y los citocromos . La bilirrubina no conjugada luego viaja al hígado a través del torrente sanguíneo. Debido a que esta bilirrubina no es soluble, se transporta a través de la sangre unida a la albúmina sérica .
Metabolismo hepático
Una vez que la bilirrubina no conjugada llega al hígado, la enzima hepática UDP-glucuronil transferasa conjuga bilirrubina + ácido glucurónico → bilirrubina diglucurónido (bilirrubina conjugada). La bilirrubina conjugada por el hígado es soluble en agua y se excreta en la vesícula biliar.
Metabolismo poshepático
La bilirrubina ingresa al tracto intestinal a través de la bilis. En el tracto intestinal, la bilirrubina se convierte en urobilinógeno por bacterias intestinales simbióticas. La mayor parte del urobilinógeno se convierte en estercobilinógeno y luego se oxida en estercobilina . La estercobilina se excreta a través de las heces , dando a las heces su característica coloración marrón. Una pequeña porción de urobilinógeno se reabsorbe nuevamente en las células gastrointestinales. La mayoría de los urobilinógenos reabsorbidos experimentan recirculación hepatobiliar. Una porción más pequeña de urobilinógeno reabsorbido se filtra hacia los riñones. En la orina, el urobilinógeno se convierte en urobilina , lo que le da a la orina su característico color amarillo.
Anormalidades en el metabolismo y la excreción del hemo.
Una forma de comprender la fisiopatología de la ictericia es organizarla en trastornos que provocan un aumento de la producción de bilirrubina (metabolismo anormal del hemo) o una disminución de la excreción de bilirrubina (excreción anormal del hemo).
Fisiopatología prehepática
La ictericia prehepática se atribuye a un aumento patológico en la producción de bilirrubina. La fisiopatología es bastante simple; un aumento de la tasa de hemólisis de eritrocitos → aumento de la producción de bilirrubina → aumento de la deposición de bilirrubina en el tejido mucoso → aparición de un tono amarillo.
Fisiopatología hepática
La ictericia hepática (ictericia hepatocelular) se debe a un daño significativo en la función hepática → se produce muerte y necrosis de las células hepáticas → transporte de bilirrubina alterado a través de los hepatocitos. El transporte de bilirrubina a través de los hepatocitos puede verse afectado en cualquier punto entre la captación hepatocelular de bilirrubina no conjugada y el transporte hepatocelular de bilirrubina conjugada hacia la vesícula biliar. Además, el edema celular posterior debido a la inflamación provoca la obstrucción mecánica del tracto biliar intrahepático. Con mayor frecuencia, las interferencias en los tres pasos principales del metabolismo de la bilirrubina (captación, conjugación y excreción) suelen ocurrir en la ictericia hepatocelular. Por tanto, habrá un aumento anormal de la bilirrubina conjugada y no conjugada. Debido a que la excreción (el paso limitante de la velocidad) suele verse afectada en gran medida, predomina la hiperbilirrubinemia conjugada.
La bilirrubina no conjugada aún ingresa a las células del hígado y se conjuga de la manera habitual. Esta bilirrubina conjugada se devuelve luego a la sangre, probablemente por ruptura de los canalículos biliares congestionados y vaciado directo de la bilis hacia la linfa que sale del hígado. Por lo tanto, la mayor parte de la bilirrubina en el plasma se vuelve del tipo conjugado en lugar del tipo no conjugado, y esta bilirrubina conjugada, que no fue al intestino para convertirse en urobilinógeno, le da a la orina un color oscuro.
Fisiopatología poshepática
La ictericia poshepática (ictericia obstructiva) se debe a un bloqueo de la excreción de bilis del tracto biliar → aumento de bilirrubina conjugada y sales biliares. En la obstrucción completa del conducto biliar, la bilirrubina conjugada no puede acceder al tracto intestinal → no hay más conversión de bilirrubina en urobilinógeno → no hay estercobilina ni urobilina. En cambio, el exceso de bilirrubina conjugada se filtra a la orina sin urobilinógeno en la ictericia obstructiva. La bilirrubina conjugada en la orina (bilirrubinuria) le da a la orina un color marrón oscuro anormal. Por tanto, la presencia de heces pálidas (estercobilina ausente en las heces) y orina oscura (bilirrubina conjugada presente en la orina) sugiere una causa obstructiva de ictericia. Debido a que estos signos asociados también son positivos en muchas afecciones de ictericia hepática, no pueden ser una característica clínica confiable para distinguir la obstrucción de las causas de ictericia hepatocelular.
Diagnóstico
La mayoría de las personas que presentan ictericia tienen varios patrones predecibles de anomalías en el panel hepático, aunque existe una variación significativa. El panel hepático típico incluye niveles sanguíneos de enzimas que se encuentran principalmente en el hígado, como las aminotransferasas (ALT, AST) y la fosfatasa alcalina (ALP); bilirrubina (que causa ictericia); y niveles de proteína, específicamente, proteína total y albúmina . Otras pruebas de laboratorio primarias para la función hepática incluyen gamma glutamil transpeptidasa (GGT) y tiempo de protrombina (PT). Ninguna prueba puede diferenciar entre varias clasificaciones de ictericia. Una combinación de pruebas de función hepática y otros hallazgos del examen físico es esencial para llegar a un diagnóstico.
Pruebas de laboratorio
| Ictericia prehepática | Ictericia hepática | Ictericia poshepática | |
|---|---|---|---|
| Bilirrubina sérica total | Normal / aumentado | Aumentado | Aumentado |
| Bilirrubina conjugada | Normal | Aumentado | Aumentado |
| Bilirrubina no conjugada | Normal / aumentado | Aumentado | Normal |
| Urobilinógeno | Normal / aumentado | Disminuido | Disminuido / negativo |
| Color de la orina | Normal | Oscuro (urobilinógeno, bilirrubina conjugada) | Oscuro (bilirrubina conjugada) |
| Color de las heces | marrón | Un poco pálido | Blanco pálido |
| Niveles de fosfatasa alcalina | Normal | Aumentado | Altamente incrementado |
| Niveles de alanina transferasa y aspartato transferasa | Altamente incrementado | Aumentado | |
| Bilirrubina conjugada en orina | No presente | Regalo | Regalo |
Algunos trastornos óseos y cardíacos pueden provocar un aumento de la ALP y las aminotransferasas, por lo que el primer paso para diferenciarlos de los problemas hepáticos es comparar los niveles de GGT, que solo están elevados en afecciones específicas del hígado. El segundo paso es distinguir las causas biliares (colestásicas) o hepáticas de ictericia y los resultados de laboratorio alterados. Los niveles de ALP y GGT generalmente aumentan con un patrón, mientras que la aspartato aminotransferasa (AST) y la alanina aminotransferasa (ALT) aumentan en un patrón separado. Si los niveles de ALP (10-45 UI / l) y GGT (18-85 UI / l) aumentan proporcionalmente tan alto como los niveles de AST (12-38 UI / l) y ALT (10-45 UI / l), esto indica un problema colestático. Sin embargo, si el aumento de AST y ALT es significativamente más alto que el aumento de ALP y GGT, esto indica un problema hepático. Por último, puede resultar útil distinguir entre las causas hepáticas de ictericia y comparar los niveles de AST y ALT. Los niveles de AST suelen ser más altos que los de ALT. Este sigue siendo el caso en la mayoría de los trastornos hepáticos, excepto en la hepatitis (viral o hepatotóxica). El daño hepático alcohólico puede tener niveles de ALT bastante normales, con AST 10 veces mayor que ALT. Sin embargo, si ALT es más alto que AST, esto es indicativo de hepatitis. Los niveles de ALT y AST no están bien correlacionados con la extensión del daño hepático, aunque caídas rápidas de estos niveles desde niveles muy altos pueden indicar una necrosis grave. Los niveles bajos de albúmina tienden a indicar una condición crónica, mientras que el nivel es normal en la hepatitis y la colestasis.
Los resultados de laboratorio de los paneles hepáticos se comparan con frecuencia por la magnitud de sus diferencias, no el número puro, así como por sus proporciones. La relación AST: ALT puede ser un buen indicador de si el trastorno es daño hepático alcohólico (por encima de 10), alguna otra forma de daño hepático (por encima de 1) o hepatitis (menos de 1). Los niveles de bilirrubina superiores a 10 veces lo normal podrían indicar colestasis neoplásica o intrahepática. Los niveles más bajos tienden a indicar causas hepatocelulares. Los niveles de AST superiores a 15 veces lo normal tienden a indicar daño hepatocelular agudo. Menos que esto tienden a indicar causas obstructivas. Los niveles de ALP superiores a 5 veces lo normal tienden a indicar obstrucción, mientras que los niveles superiores a 10 veces lo normal pueden indicar hepatitis colestásica inducida por fármacos (toxina) o infección por citomegalovirus . Ambas condiciones también pueden tener ALT y AST más de 20 veces lo normal. Los niveles de GGT superiores a 10 veces lo normal normalmente indican colestasis. Los niveles de 5 a 10 veces tienden a indicar hepatitis viral. Los niveles inferiores a 5 veces lo normal tienden a indicar toxicidad por fármacos. Por lo general, la hepatitis aguda tiene niveles de ALT y AST que aumentan entre 20 y 30 veces lo normal (por encima de 1000) y pueden permanecer significativamente elevados durante varias semanas. La toxicidad del acetaminofén puede resultar en niveles de ALT y AST superiores a 50 veces los normales.
Los hallazgos de laboratorio dependen de la causa de la ictericia:
- Orina: bilirrubina conjugada presente, urobilinógeno> 2 unidades pero variable (excepto en niños)
- Las proteínas plasmáticas muestran cambios característicos.
- El nivel de albúmina plasmática es bajo, pero las globulinas plasmáticas aumentan debido a una mayor formación de anticuerpos .
La bilirrubina no conjugada es hidrófoba, por lo que no puede excretarse en la orina. Por tanto, el hallazgo de un aumento de urobilinógeno en la orina sin la presencia de bilirrubina en la orina (debido a su estado no conjugado) sugiere ictericia hemolítica como el proceso patológico subyacente. El urobilinógeno será superior a 2 unidades (es decir, la anemia hemolítica aumenta el metabolismo del hemo; excepción: lactantes en los que no se ha desarrollado la flora intestinal ). Por el contrario, la bilirrubina conjugada es hidrófila y, por lo tanto, puede detectarse como presente en la orina ( bilirrubinuria ) en contraste con la bilirrubina no conjugada que está ausente en la orina.
Imagen
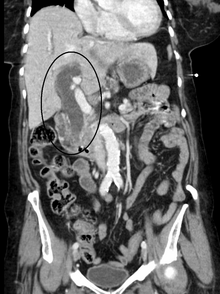
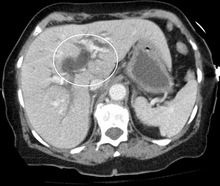
Las imágenes médicas como la ecografía , la tomografía computarizada y la exploración HIDA son útiles para detectar el bloqueo de los conductos biliares.
Diagnóstico diferencial
La decoloración amarilla de la piel, especialmente en las palmas de las manos y las plantas de los pies, pero no en la esclerótica ni en el interior de la boca, se debe a la carotenemia, una afección inofensiva.
Tratamiento
El tratamiento de la ictericia varía según la causa subyacente. Si hay una obstrucción del conducto biliar, generalmente se requiere cirugía ; de lo contrario, la gestión es médica. La cirugía en pacientes con ictericia obstructiva se asocia con tasas significativamente más altas de complicaciones (69% frente a 38%, P = 0,002) y mortalidad. El manejo médico puede implicar el tratamiento de causas infecciosas y la suspensión de los medicamentos que podrían estar contribuyendo a la ictericia. La picazón puede aliviarse drenando la vesícula biliar o el ácido ursodesoxicólico .
Complicaciones
La hiperbilirrubinemia, más precisamente la hiperbilirrubinemia debida a la fracción no conjugada, puede hacer que la bilirrubina se acumule en la sustancia gris del sistema nervioso central , causando potencialmente un daño neurológico irreversible, dando lugar a una condición conocida como kernicterus . Dependiendo del nivel de exposición, los efectos varían desde imperceptibles hasta daño cerebral severo e incluso la muerte. Los recién nacidos son especialmente vulnerables al daño neurológico inducido por la hiperbilirrubinemia, por lo que deben ser monitoreados cuidadosamente para detectar alteraciones en sus niveles de bilirrubina sérica.
Las personas con enfermedad hepática parenquimatosa que tienen alteración de la hemostasia pueden desarrollar problemas hemorrágicos.
Epidemiología
La ictericia en adultos es rara. En el marco del programa DISCOVERY de cinco años en el Reino Unido, la incidencia anual de ictericia fue de 0,74 por 1000 personas mayores de 45 años, aunque esta tasa puede estar ligeramente inflada debido al objetivo principal del programa de recopilar y analizar datos sobre el cáncer en la población. La ictericia se asocia comúnmente con la gravedad de la enfermedad con una incidencia de hasta el 40% de los pacientes que requieren cuidados intensivos en la UCI que experimentan ictericia. Las causas de ictericia en el entorno de cuidados intensivos se deben tanto a la ictericia como el motivo principal de la estancia en la UCI como a la morbilidad de una enfermedad subyacente (es decir, sepsis).
En el mundo desarrollado, las causas más comunes de ictericia son la obstrucción del conducto biliar o la inducida por medicamentos. En el mundo en desarrollo, la causa más común de ictericia es infecciosa, como hepatitis viral , leptospirosis , esquistosomiasis o malaria .
Factores de riesgo
Los factores de riesgo asociados con los niveles altos de bilirrubina sérica incluyen el sexo masculino, la etnia blanca y el tabaquismo activo. Se encontró que los niveles medios de bilirrubina total en suero en adultos eran más altos en hombres (0,72 ± 0,004 mg / dl) que en mujeres (0,52 ± 0,003 mg / dl). Los niveles más altos de bilirrubina en adultos también se encuentran en la población blanca no hispana (0,63 ± 0,004 mg / dl) y la población mexicoamericana (0,61 ± 0,005 mg / dl) mientras que son más bajos en la población negra no hispana (0,55 ± 0,005 mg / dl) . Los niveles de bilirrubina son más altos en fumadores activos.
Poblaciones especiales
Ictericia neonatal
Síntomas
La ictericia en los lactantes se presenta con piel amarillenta y escleróticas icteriales. La ictericia neonatal se disemina con un patrón cefalocaudal, afectando la cara y el cuello antes de extenderse hacia el tronco y las extremidades inferiores en los casos más graves. Otros síntomas pueden incluir somnolencia, mala alimentación y, en casos graves, la bilirrubina no conjugada puede atravesar la barrera hematoencefálica y causar daño neurológico permanente ( kernicterus ).
Causas
La causa más común de ictericia en bebés es la ictericia fisiológica normal . Las causas patológicas de ictericia neonatal incluyen:
- Ictericia de la leche materna
- Ictericia de fórmula
- Esferocitosis hereditaria
- Deficiencia de glucosa-6-fosfato deshidrogenasa
- Deficiencia de piruvato quinasa
- Autoanticuerpos de tipo sanguíneo ABO / Rh
- Deficiencia de alfa 1-antitripsina
- Síndrome de Alagille (defecto genético que resulta en conductos biliares intrahepáticos hipoplásicos)
- Colestasis intrahepática familiar progresiva
- Picnocitosis (debido a deficiencia de vitaminas)
- Cretinismo (hipotiroidismo congénito)
- Sepsis u otras causas infecciosas
Fisiopatología
La ictericia neonatal transitoria es una de las afecciones más comunes que ocurren en los recién nacidos (niños menores de 28 días de edad) con más del ochenta por ciento afectado durante su primera semana de vida. La ictericia en los lactantes, como en los adultos, se caracteriza por un aumento de los niveles de bilirrubina (bilirrubina sérica total superior a 5 mg / dl).
La ictericia fisiológica neonatal normal se debe a la inmadurez de las enzimas hepáticas implicadas en el metabolismo de la bilirrubina, la microbiota intestinal inmadura y el aumento de la degradación de la hemoglobina fetal (HbF). La ictericia de la leche materna es causada por un aumento de la concentración de β-glucuronidasa en la leche materna → ↑ desconjugación y reabsorción de bilirrubina → persistencia de ictericia fisiológica con hiperbilirrubinemia no conjugada. El inicio de la ictericia de la leche materna se produce dentro de las 2 semanas posteriores al nacimiento y dura de 4 a 13 semanas.
Si bien la mayoría de los casos de ictericia del recién nacido no son dañinos, si los niveles de bilirrubina son muy altos, puede ocurrir daño cerebral (kernicterus) que conduce a una discapacidad significativa. El kernicterus se asocia con un aumento de la bilirrubina no conjugada (que no es transportada por la albúmina ). Los recién nacidos son especialmente vulnerables a esto debido al aumento de la permeabilidad de la barrera hematoencefálica y al aumento de la bilirrubina no conjugada dada la degradación de la hemoglobina fetal y la flora intestinal inmadura. Esta condición ha ido aumentando en los últimos años debido a que se pasa menos tiempo al aire libre.
Tratamiento
La ictericia en los recién nacidos suele ser transitoria y se disipa sin intervención médica. En los casos en que los niveles de bilirrubina sérica son superiores a 4-21 mg / dl (68-360 μmol / l), el lactante puede tratarse con fototerapia o transfusión de intercambio según la edad y el estado de prematuridad del lactante. Una lámpara de luz es a menudo la herramienta que se utiliza para el tratamiento temprano, que a menudo consiste en exponer al bebé a una fototerapia intensiva . Una revisión sistemática de 2014 no encontró evidencia que indique si los resultados fueron diferentes para el tratamiento en el hospital o en el hogar. Tomar el sol es un tratamiento eficaz y tiene la ventaja del ultravioleta-B , que promueve la producción de vitamina D. El recuento de bilirrubina también se reduce a través de la excreción (evacuaciones intestinales y micción), por lo que la alimentación frecuente y eficaz es una medida vital para disminuir la ictericia en los bebés.
Etimología
La ictericia proviene del francés jaune , que significa amarillo, jaunisse que significa "enfermedad amarilla". El término médico para ello es icterus de la palabra griega ikteros . El origen de la palabra icterus es bastante extraño, ya que proviene de una antigua creencia de que la ictericia se podía curar mirando la icteria del pájaro amarillo . El término ictericia a veces se usa incorrectamente para referirse a la ictericia específicamente de la esclerótica.
Referencias
enlaces externos
-
 La definición del diccionario de ictericia en Wikcionario
La definición del diccionario de ictericia en Wikcionario -
 Medios relacionados con la ictericia en Wikimedia Commons
Medios relacionados con la ictericia en Wikimedia Commons
| Clasificación | |
|---|---|
| Recursos externos |