Cáncer de orofaringe con VPH positivo - HPV-positive oropharyngeal cancer
| Cáncer de orofaringe positivo al virus del papiloma humano | |
|---|---|
| Otros nombres | Cáncer de orofaringe HPV16 +, OPC HPV16 + |
 | |
| Imagen microscópica del tumor que muestra positividad al VPH mediante hibridación in situ | |
| Especialidad |
Oncología |
| Síntomas | Dolor o ampollas en la parte posterior de la boca, dificultad para hablar, tragar o respirar, hinchazón en el cuello, pérdida de apetito, pérdida de peso y debilidad. |
| Causas | Virus del papiloma humano |
| Factores de riesgo | contacto sexual oral |
| Método de diagnóstico | Endoscopia , biopsia , tinción para p16 , tomografía computarizada , |
| Diagnóstico diferencial | Cáncer de orofaringe asociado al tabaco |
| Prevención | Vacunación |
| Tratamiento | Cirugía , radiación , quimioterapia |
| Frecuencia | 22.000 casos a nivel mundial (2008) |
El cáncer de orofaringe positivo para el virus del papiloma humano ( OPC positivo para VPH o OPC + VPH ) es un cáncer ( carcinoma de células escamosas ) de la garganta causado por el virus del papilomavirus humano tipo 16 (VPH16). En el pasado, el cáncer de orofaringe (garganta) se asociaba con el uso de alcohol o tabaco o ambos, pero la mayoría de los casos ahora están asociados con el virus del VPH , adquirido al tener contacto oral con los genitales ( sexo oral-genital ) de una persona que tiene una infección genital por VPH. Los factores de riesgo incluyen tener una gran cantidad de parejas sexuales, antecedentes de sexo oral-genital o anal-oral , tener una pareja femenina con antecedentes de una prueba de Papanicolaou anormal o displasia cervical , tener periodontitis crónica y, entre los hombres, edad más joven en la primera relación sexual y antecedentes de verrugas genitales . La OPC positiva para VPH se considera una enfermedad separada del cáncer de orofaringe con VPH negativo (también llamado OPC negativa para VPH y OPC para VPH).
El OPC VPH positivo se presenta en una de cuatro formas: como una anomalía asintomática en la boca encontrada por el paciente o un profesional de la salud como un dentista; con síntomas locales como dolor o infección en el sitio del tumor; con dificultades para hablar, tragar y / o respirar; o como una hinchazón en el cuello si el cáncer se ha diseminado a los ganglios linfáticos locales. La detección de una proteína supresora de tumores , conocida como p16 , se usa comúnmente para diagnosticar una OPC asociada al VPH. La extensión de la enfermedad se describe en el sistema estándar de estadificación del cáncer , utilizando el sistema AJCC TNM , según el estadio T (tamaño y extensión del tumor), el estadio N (grado de afectación de los ganglios linfáticos regionales ) y el estadio M (si existe propagación de la enfermedad fuera de la región o no) y se combinan en una etapa general de I a IV. En 2016, se desarrolló un sistema de estadificación independiente para HPV + OPC, distinto de HPV-OPC.
Mientras que la mayoría de los cánceres de cabeza y cuello han ido disminuyendo a medida que disminuyeron las tasas de tabaquismo reducidas, la OPC positiva para VPH ha aumentado. En comparación con los pacientes con VPH-OPC, los pacientes con VPH positivos tienden a ser más jóvenes, tienen un nivel socioeconómico más alto y tienen menos probabilidades de fumar. Además, tienden a tener tumores más pequeños, pero es más probable que afecten los ganglios linfáticos cervicales. En los Estados Unidos y otros países, el número de casos de cáncer de orofaringe ha aumentado de manera constante, y la incidencia de OPC positiva para VPH aumenta más rápido que la disminución de OPC negativa para HPV. El aumento se ve particularmente en hombres jóvenes en países desarrollados , y OPC VPH positivo ahora representa la mayoría de todos los casos de OPC. Se están realizando esfuerzos para reducir la incidencia de OPC VPH positivo mediante la introducción de una vacuna que incluya los tipos 16 y 18 del VPH, que se encuentran en el 95% de estos cánceres, antes de la exposición al virus. Los primeros datos sugieren una reducción de las tasas de infección.
En el pasado, el tratamiento de la OPC era una cirugía radical, con abordaje a través del cuello y hendidura del hueso de la mandíbula , lo que provocaba morbilidad y bajas tasas de supervivencia. Más tarde, la radioterapia con o sin la adición de quimioterapia , proporcionó una alternativa menos desfigurante, pero con resultados pobres comparables. Ahora, las nuevas técnicas quirúrgicas mínimamente invasivas a través de la boca han mejorado los resultados; en casos de alto riesgo, esta cirugía suele ir seguida de radiación y / o quimioterapia. En ausencia de evidencia de alta calidad con respecto a qué tratamiento proporciona los mejores resultados, las decisiones de manejo a menudo se basan en uno o más de los siguientes factores: factores técnicos, probable pérdida funcional y preferencia del paciente. La presencia de VPH en el tumor se asocia con una mejor respuesta al tratamiento y un mejor resultado, independientemente de los métodos de tratamiento utilizados, y con una reducción de casi el 60% del riesgo de morir a causa del cáncer. La mayoría de las recurrencias ocurren localmente y durante el primer año después del tratamiento. El consumo de tabaco reduce las posibilidades de supervivencia.
Signos y síntomas
El VPH + OPC se presenta en una de cuatro formas: como una anomalía asintomática en la boca encontrada por el paciente o un profesional de la salud como un dentista; con síntomas locales como dolor o infección en el sitio del tumor; con dificultades para hablar, tragar y / o respirar; o como hinchazón en el cuello (si el cáncer se ha diseminado a los ganglios linfáticos). Estos pueden ir acompañados de síntomas más generales, como pérdida de apetito, pérdida de peso y debilidad.
Porque

La mayoría de los cánceres de cabeza y cuello de células escamosas de la mucosa , incluido el cáncer de orofaringe (OPC), se han atribuido históricamente al consumo de tabaco y alcohol. Sin embargo, este patrón ha cambiado considerablemente desde la década de 1980. Se advirtió que algunos cánceres ocurren en ausencia de estos factores de riesgo y una asociación entre el virus del papiloma humano (VPH) y varios cánceres de células escamosas, incluido el OPC, se describió por primera vez en 1983. Desde entonces, se han ido acumulando pruebas tanto moleculares como epidemiológicas , con la Agencia Internacional para la Investigación del Cáncer (IARC), que declaró que los tipos 16 y 18 de VPH de alto riesgo son cancerígenos en humanos, en 1995, y en 2007 que el VPH era una causa de cánceres orales. La incidencia de cáncer con virus del papiloma humano (VPH) positivo (VPH + OPC) ha ido en aumento, mientras que la incidencia de cáncer con VPH negativo (VPH-OPC) está disminuyendo, una tendencia que se estima que seguirá aumentando en los próximos años. Dado que existen marcadas diferencias en la presentación clínica y el tratamiento en relación con el estado del VPH, ahora se considera que el VPH + OPC es una afección biológica y clínica distinta.
El VPH humano ha estado implicado durante mucho tiempo en la patogenia de varios cánceres anogenitales, incluidos los de ano , vulva , vagina , cuello uterino y pene . En 2007 también estuvo implicado por evidencia molecular y epidemiológica en cánceres que surgen fuera del tracto anogenital, es decir, cánceres bucales. La infección por VPH es común entre personas sanas y se adquiere a través del sexo oral . Aunque se dispone de menos datos, la prevalencia de la infección por VPH es al menos tan común entre los hombres como entre las mujeres, con estimaciones de 2004 de alrededor del 27% entre las mujeres estadounidenses de 14 a 59 años.
La infección oral por VPH precede al desarrollo de VPH + OPC. Las lesiones leves en la membrana mucosa sirven como puerta de entrada para el VPH, que por lo tanto trabaja en la capa basal del epitelio . Las personas que dan positivo en la prueba de infección oral por el virus del VPH tipo 16 (VPH16) tienen un riesgo 14 veces mayor de desarrollar VPH + OPC. La inmunosupresión parece ser un factor de riesgo aumentado para VPH + OPC. Los individuos con variaciones genéticas de TGF-β1 , especialmente T869C, tienen más probabilidades de tener OPC HPV16 +. TGF-β1 juega un papel importante en el control del sistema inmunológico. En 1993 se observó que los pacientes con cánceres anogenitales asociados al virus del papiloma humano (VPH) tenían un riesgo 4 veces mayor de carcinoma de células escamosas de amígdalas. Aunque la evidencia sugiere que el VPH16 es la principal causa de OPC en humanos no expuestos al tabaco y al alcohol, el grado en que el consumo de tabaco y / o alcohol puede contribuir a aumentar el riesgo de VPH + OPC no siempre ha sido claro, pero parece que ambos el tabaquismo y la infección por VPH son factores de riesgo independientes y aditivos para desarrollar OPC. La conexión entre la infección por VPH y el cáncer de orofaringe es más fuerte en regiones de tejido linfoepitelial (base de la lengua y amígdalas palatinas) que en regiones de epitelio escamoso estratificado (paladar blando y úvula). La infección por el virus del herpes humano-8 puede potenciar los efectos del VPH-16.
Factores de riesgo
Los factores de riesgo incluyen una gran cantidad de parejas sexuales (aumento del 25%> = 6 parejas), antecedentes de sexo oral-genital (125%> = 4 parejas) o sexo anal-oral , una pareja femenina con antecedentes de frotis de Papanicolaou anormal o displasia cervical , periodontitis crónica y, entre los hombres, disminución de la edad en la primera relación sexual y antecedentes de verrugas genitales .
Patología

Los cánceres de la orofaringe surgen principalmente en el tejido linfoide de las amígdalas lingual y palatina que está revestido por epitelio mucoso escamoso respiratorio , que puede estar invaginado dentro del tejido linfoide. Por lo tanto, el tumor surge primero en criptas ocultas. La OPC se clasifica según el grado de diferenciación escamosa y de queratina en grados bien, moderados o pobremente (altos) diferenciados. Otras características patológicas incluyen la presencia de invasión en forma de dedo, invasión perineural , profundidad de invasión y distancia del tumor desde los márgenes de resección. Las variantes fenotípicas incluyen el carcinoma escamoso basaloide , una forma de grado alto ( véase la figura 35-3 (C) de Chung y la ilustración aquí). Por lo general, no son queratinizantes. El HPV + OPC también se diferencia del HPV-OPC en que es más focal que multifocal y no se asocia con displasia premaligna . Por lo tanto, los pacientes con VPH + OPC tienen menos riesgo de desarrollar otras neoplasias en la región de la cabeza y el cuello, a diferencia de otros tumores primarios de cabeza y cuello que pueden tener segundas neoplasias asociadas, que pueden ocurrir al mismo tiempo (sincrónico) o en un tiempo distante (metacrónico ), tanto dentro de la región de la cabeza como del cuello o más lejos. Esto sugiere que las alteraciones oncogénicas producidas por el virus son espacialmente limitadas más que relacionadas con un defecto de campo.
Anatomía
La orofaringe , en la parte posterior de la boca , forma un círculo e incluye la base de la lengua (tercio posterior) debajo, las amígdalas a cada lado y el paladar blando arriba, junto con las paredes de la faringe , incluida la epiglotis anterior. , valéculas epiglóticas y hendidura branquial en su base. La orofaringe es una de las tres divisiones del interior de la faringe según su relación con las estructuras adyacentes (faringe nasal ( nasofaringe ), faringe oral (orofaringe) y faringe laríngea ( laringofaringe , también conocida como hipofaringe), de arriba a abajo ). La faringe es un tubo fibromuscular semicircular que une las cavidades nasales arriba con la laringe ( laringe ) y el esófago (garganta), abajo, donde la laringe está situada frente al esófago.
La orofaringe se encuentra entre la boca (cavidad bucal) al frente y la laringofaringe debajo, que la separa de la laringe. El límite superior de la orofaringe está marcado por el paladar blando y su límite inferior por la epiglotis y la raíz de la lengua. La orofaringe se comunica con la boca, por delante a través de lo que se conoce como istmo orofaríngeo o istmo de las fauces . El istmo (es decir, la conexión) está formado arriba por el paladar blando, abajo por el tercio posterior de la lengua y a los lados por los arcos palatoglosos . El tercio posterior de la lengua, o base de la lengua, contiene numerosos folículos de tejido linfático que forman las amígdalas linguales . Adyacente a la base de la lengua, la superficie lingual de la epiglotis, que se curva hacia adelante, está unida a la lengua por pliegues glosoepiglóticos medianos y laterales . Los pliegues forman pequeñas depresiones conocidas como valéculas epiglóticas. Los muros laterales están marcados por dos pilares verticales a cada lado, los pilares de las fauces o arcos palatoglosos. Más correctamente, se denominan por separado arco palatogloso en la parte anterior y arco palatofaríngeo en la parte posterior. El arco anterior recibe su nombre del músculo palatogloso interno , que va desde el paladar blando hasta la lengua ( glossus ), mientras que el arco posterior contiene de manera similar el músculo palatofaríngeo que va desde el paladar blando hasta la faringe lateral. Entre los arcos se encuentra un espacio triangular, la fosa amigdalina en la que se encuentra la amígdala palatina , otro órgano linfoide.
Las paredes faríngeas externas que consisten en los cuatro músculos constrictores forman parte del mecanismo de deglución . La anatomía microscópica está compuesta por cuatro capas, siendo desde el lumen hacia afuera, la mucosa , submucosa , músculos y la fibrosa o capa fibrosa. La mucosa está formada por un epitelio escamoso estratificado, que generalmente no está queratinizado, excepto cuando se expone a irritantes crónicos como el humo del tabaco. La submucosa contiene agregados de tejido linfoide.
Patrones de propagación
Los cánceres que surgen en la fosa amigdalina se diseminan a los ganglios linfáticos cervicales , principalmente a los ganglios linfáticos subdigástricos (yugular superior) (nivel II), con afectación secundaria de los ganglios yugulares medios (nivel III) y bajos (nivel IV) y, a veces, a los ganglios cervicales posteriores. nodos (nivel V). Los cánceres de la base de la lengua se diseminan a los ganglios subdigástricos y yugulares medios y, en ocasiones, a los ganglios cervicales posteriores, pero al estar más cerca de la línea media, es más probable que padezcan enfermedad ganglionar bilateral. Los cánceres de amígdalas rara vez se diseminan hacia el lado contralateral, a menos que afecten la línea media.
Mecanismo
Virología
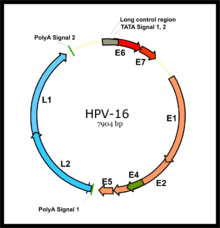
Los cánceres asociados al VPH son causados por cepas de VPH de alto riesgo, principalmente VPH-16 y VPH-18. El VPH es un pequeño virus de ADN no envuelto de la familia del virus del papiloma . Su genoma codifica las oncoproteínas tempranas (E) E5, E6 y E7 y las proteínas de la cápside tardía (L) L1 y L2. El virus accede a la mucosa a través de microlesiones, donde infecta la capa basal de células, que aún pueden proliferar. Si bien el virus no se replica en estas células, la expresión de sus genes tempranos estimula la proliferación y expansión lateral de las células basales. A medida que esto mueve las partículas del virus a las capas suprabasales superpuestas, se produce la expresión génica viral tardía, lo que permite la replicación del genoma viral circular ( ver figura) y las proteínas estructurales. A medida que estos son empujados hacia las capas mucosas más superficiales, las partículas virales completas se ensamblan y liberan.
Oncogénesis
Se observa un mayor riesgo de VPH + OPC más de 15 años después de la exposición al VPH, lo que indica un desarrollo lento de la enfermedad, similar al observado en el cáncer de cuello uterino. En relación con HPV-OPC, la progresión molecular oncogénica de HPV + OPC es poco conocida. Las dos principales oncoproteínas virales de los tipos de VPH de alto riesgo son E6 y E7. Estos se expresan constantemente en líneas celulares malignas y, si se inhibe su expresión , se bloquea el fenotipo maligno de las células cancerosas. Cualquiera de estas oncoproteínas puede inmortalizar líneas celulares, pero son más eficientes cuando ambas se expresan, ya que sus funciones moleculares separadas son sinérgicas . Los oncogenes E6 y E7 se integran en el ADN de la célula huésped y las oncoproteínas que expresan interfieren con una variedad de mecanismos reguladores celulares predominantemente antiproliferativos . Se unen e inactivan el más conocido de estos mecanismos, las proteínas supresoras de tumores p53 y la proteína pRB del retinoblastoma (pRb), lo que conduce a la inestabilidad genómica y luego a la desregulación del ciclo celular ( ver Chung et al., 2016, Fig. 35.2). Además, aún por determinar, se requieren mecanismos para las etapas finales de la transformación maligna de las células infectadas por HPV.
HPV- y HPV + OPC se distinguen a nivel molecular. El p53 de origen natural ( tipo salvaje ) está ampliamente involucrado en procesos celulares , incluida la autofagia , la respuesta al daño del ADN, la regulación y senescencia del ciclo celular , la apoptosis y la generación de trifosfato de adenosina (ATP) a través de la fosforilación oxidativa . El gen que codifica p53 es inactivado por E6 a nivel de proteína y se encuentra como el tipo salvaje en HPV + OPC pero mutado en HPV-OPC. En HPV + OPC, la proteína p53 sufre una degradación acelerada por E6, reduciendo drásticamente sus niveles, mientras que en HPV-OPC sufre una mutación genética , que puede resultar en la síntesis de una proteína p53 anormal, que puede no solo ser inactiva como supresora de tumores, sino que también puede unirse e inactivar cualquier p53 de tipo salvaje no mutado, con un aumento de la actividad oncogénica. Aunque las mutaciones de p53 ocurren en HPV + OPC, son mucho menos comunes que en HPV-OPC (26% frente a 48%) y no parecen afectar el resultado clínico.
La proteína pRb es inactivada por E7 en HPV + OPC, pero en HPV-OPC es la parte supresora de tumores p16 de la red supresora de tumores pRb la que está inactivada. Además, la vía pRb es inactivada por E7 en lugar de la amplificación de Ciclina D1 . CDKN2A es un gen supresor de tumores que codifica una proteína supresora de tumores, p16 (inhibidor de quinasa dependiente de ciclina 2A) e inhibe la actividad quinasa de las quinasas dependientes de ciclina CDK4 y CDK6 , que a su vez inducen la detención del ciclo celular. La expresión de p16 depende del ciclo celular y se expresa de manera focal sólo en alrededor del 5 al 10% del epitelio escamoso normal. Como la mayoría de los cánceres HPV +, HPV + OPC expresa p16 pero este último no funciona como supresor de tumores, porque el mecanismo por el cual esto se logra, pRb, ha sido inactivado por E7. p16 está regulado al alza (sobreexpresado) debido a la pérdida de pRB relacionada con E7 con retroalimentación negativa reducida, mientras que está regulado a la baja en hasta el 90% de HPV-OPC. Esta sobreexpresión difusa en las células tumorales proporciona un marcador de diagnóstico de la participación del VPH. Aunque los VPH E6 y E7 reducen la actividad supresora de tumores, lo hacen menos que los procesos genéticos y epigenéticos en el VPH-OPC.
El epitelio amigdalino ( palatino y lingual ) comparte características similares de no queratinización con el cuello uterino , donde la infección por VPH juega el papel principal en los casos de cáncer de cuello uterino . También E6 y E7 pueden hacer HPV + OPC más inmunogénica de HPV-OPC, ya que anti-E6 y E7 anticuerpos pueden ser detectados en estos pacientes. Esto a su vez podría restringir el comportamiento maligno de VPH + OPC y la presencia de anticuerpos se ha asociado a un mejor pronóstico, mientras que el tratamiento puede potenciar la inmunogenicidad del tumor y, por tanto, mejorar la respuesta, aunque no está claro en qué medida. Los resultados también están asociados con una inmunidad adaptativa mejorada .
Diagnóstico

Biopsia
El diagnóstico inicial requiere la visualización del tumor a través de la boca o endoscópicamente a través de la nariz usando un rinoscopio , ilustrado a la derecha, seguido de una biopsia .
Diferenciar HPV + OPC de HPV-OPC
El HPV + OPC generalmente se diagnostica en una etapa más avanzada que el HPV-OPC, y 75 a 90% tiene compromiso de los ganglios linfáticos regionales. Además, el carcinoma de células escamosas no queratinizante está fuertemente asociado con HPV-OPC.
Las firmas genéticas de HPV + y HPV- OPC son diferentes. HPV + OPC está asociado con el nivel de expresión de los ARNm de E6 / E7 y de p16 . Los casos de HPV16 E6 / E7-positivos se caracterizan histopatológicamente por su estructura verrugosa o papilar ( similar a un pezón ) y la koilocitosis de la mucosa adyacente. Aproximadamente el 15% de los HNSCC son causados por la infección por HPV16 y la posterior expresión constitutiva de E6 y E7, y algunos tumores iniciados por HPV pueden perder sus características originales durante la progresión del tumor . Los tipos de VPH de alto riesgo pueden estar asociados con el carcinoma oral, por la desregulación del control del ciclo celular , lo que contribuye a la carcinogénesis oral y la sobreexpresión de mdm2, p27 y catepsina B.
HPV + OPC no se caracteriza simplemente por la presencia de HPV-16: solo la expresión de oncogenes virales dentro de las células tumorales más la presencia sérica de anticuerpos E6 o E7 es inequívocamente concluyente para HPV + OPC.
No existe un método estándar de prueba del VPH en los cánceres de cabeza y cuello, tanto la hibridación in situ (ISH) como la reacción en cadena de la polimerasa (PCR) se utilizan comúnmente. Ambos métodos tienen un rendimiento comparable para la detección del VPH; sin embargo, es importante utilizar controles de sensibilidad adecuados . La tinción inmunohistoquímica (IHC) del tejido para p16 se usa con frecuencia como un sustituto rentable del VPH en OPC, en comparación con ISH o PCR, pero hay una pequeña incidencia de enfermedad positiva para p16 negativa para VPH que representa aproximadamente el 5% de los VPH. -OPC.
Puesta en escena
La estadificación se realiza generalmente mediante el sistema UICC / AJCC TNM (tumor, ganglios, metástasis). La estadificación se basa en el examen clínico , el diagnóstico por imágenes y la patología. En las imágenes, los ganglios linfáticos afectados pueden aparecer quísticos , una característica de HPV + OPC.
El VPH + OPC se ha tratado de manera similar a la OPC no relacionada con el VPH del lugar y del estadio, pero sus características únicas, que contrastan con los cánceres de cabeza y cuello del VPH-OPC relacionados con el tabaquismo, para los cuales los datos demográficos de los pacientes, las comorbilidades, los factores de riesgo y la carcinogénesis difieren notablemente, sugieren que se desarrolle un sistema de estadificación distinto para representar de manera más apropiada la gravedad de la enfermedad y su pronóstico. La estadificación estándar AJCC TNM, como la séptima edición (2009), aunque es predictiva para HPV-OPC, no tiene valor pronóstico en HPV + OPC. La octava edición del Manual de estadificación TNM del AJCC (2016) incorpora esta estadificación específica para HPV + OPC. A partir de 2018, las pautas de tratamiento están evolucionando para tener en cuenta los diferentes resultados observados en HPV + OPC. En consecuencia, se está investigando un uso menos intensivo (desintensificación) de radioterapia o quimioterapia, así como una terapia específica, que inscriba VPH + OPC en ensayos clínicos para preservar el control de la enfermedad y minimizar la morbilidad en grupos seleccionados según la estadificación TNM modificada y el estado de tabaquismo. .
El cáncer de orofaringe VPH + se clasifica como (AJCC 8th ed.2016): Etapa del tumor
- T0 no primario identificado
- T1 2 cm o menos en la mayor dimensión
- T2 2-4 cm
- T3> 4 cm, o extensión a la superficie lingual de la epiglotis
- T4 enfermedad local moderadamente avanzada, laringe invasora, músculo extrínseco de la lengua, pterigoideo medial, paladar duro o mandíbula o más allá
Etapa nodal
- No se pueden evaluar los ganglios linfáticos regionales Nx
- N0 sin compromiso de los ganglios linfáticos regionales
- N1 uno o más ganglios ipsolaterales afectados, menos de 6 cm
- N2 ganglios linfáticos contralaterales o bilaterales, menos de 6 cm
- Ganglio (s) linfático N3 de más de 6 cm
Estadio clínico
- Estadio I: T0N1, T1–2N0–1
- Estadio II: T0N2, T1–3N2, T3N0–2
- Estadio III: T0–3N3, T4N0-3
- Estadio IV: cualquier metástasis (M1)
Sin embargo, la literatura publicada y los ensayos clínicos en curso utilizan la séptima edición anterior que no distingue entre HPV + OPC y HPV-OPC; consulte Cáncer de orofaringe - Etapas . Las etapas T son esencialmente similares entre AJCC 7 y AJCC 8. con dos excepciones. Tis ( carcinoma in situ ) se ha eliminado y se ha eliminado la división de T4 en subestaciones (por ejemplo, T4a). Los principales cambios se encuentran en las etapas N y, por lo tanto, en la etapa clínica general. N0 permanece igual, pero al igual que con la etapa T, se han eliminado subestaciones como N2a. La extensión extracapsular (ECE), también denominada extensión extraganglionar (ENE), que es la invasión del tumor más allá de la cápsula del ganglio linfático, se ha eliminado como criterio de estadificación.
Esto da como resultado que un tumor HPV + OPC reciba un estadio más bajo que si fuera HPV-OPC. Por ejemplo, un tumor de 5 cm con un ganglio ipsolateral afectado que mide 5 cm pero tiene ECE se consideraría T3N3bM0 en estadio IVB si es VPH- pero T3N1M0 en estadio II si VPH +.
Prevención

Evitando la exposición
La prevención de VPH + OPC implica evitar o reducir la exposición a factores de riesgo siempre que sea posible.
Vacunación
Aproximadamente el 90% de los VPH + OPC son portadores del VPH 16 y otro 5% del tipo 18. Estos dos tipos son objetivos de las vacunas disponibles. Las vacunas contra el VPH administradas antes de la exposición pueden prevenir la infección genital persistente y el consiguiente estado precanceroso. Por lo tanto, tienen un potencial teórico para prevenir la infección oral por VPH. Un estudio de revisión de 2010 encontró que la infección oral por VPH16 era rara (1.3%) entre los 3977 sujetos sanos analizados.
Tratamiento
Los objetivos del tratamiento son optimizar la supervivencia y el control de la enfermedad locorregional, y prevenir la diseminación a áreas distantes del cuerpo ( metástasis ), al tiempo que se minimiza la morbilidad a corto y largo plazo . No hay evidencia de nivel I de alta calidad de ensayos clínicos prospectivos en VPH + OPC, por lo tanto, las pautas de tratamiento deben basarse en datos del tratamiento de OPC en general y de algunos subconjuntos retrospectivos no planificados de esos estudios, junto con datos para el cáncer de cabeza y cuello en general. . El tratamiento para OPC se ha basado tradicionalmente en radioterapia , quimioterapia y / u otros tratamientos sistémicos y resección quirúrgica. Según el estadio y otros factores, el tratamiento puede incluir una combinación de modalidades . El pilar ha sido la radioterapia en la mayoría de los casos. un análisis conjunto de estudios publicados sugirió un control de la enfermedad comparable entre la radiación y la cirugía, pero tasas más altas de complicaciones para la cirugía +/- radiación. Idealmente, se prefiere un enfoque de modalidad única, ya que la modalidad triple se asocia con mucha más toxicidad, y se recomienda un equipo multidisciplinario en un centro grande con un gran volumen de pacientes.
Las diferencias en respuesta al tratamiento entre HPV-OPC y HPV + OPC pueden incluir diferencias en la extensión y la manera en que las vías reguladoras del crecimiento celular se alteran en las dos formas de OPC. Por ejemplo, en HPV + OPC, los oncogenes HPV E6 y E7 simplemente hacen que las rutas p53 y pRb permanezcan inactivas, dejando abierta la posibilidad de reactivación de estas rutas mediante la regulación descendente (reductora) de la expresión de los oncogenes. Esto contrasta con la forma mutante de p53 encontrada en HPV-OPC que está asociada con la resistencia al tratamiento. Además, se sugiere que los efectos de E6 y E7 en estas vías hacen que el tumor sea más radiosensible, posiblemente por interferencia con mecanismos como la reparación del ADN , la señalización de la repoblación y la redistribución del ciclo celular. El microambiente también es importante, ya que la radiación aumenta la respuesta inmune del huésped a los antígenos virales expresados en el tumor. Además, existe una asociación entre un aumento de los linfocitos infiltrantes de tumores y de los glóbulos blancos circulantes en pacientes con VPH + OPC y un mejor pronóstico. Esto implica un papel para un sistema inmunológico adaptativo en la supresión de la progresión del tumor .
Cirugía
Históricamente, la cirugía ofrecía el único enfoque para el cáncer de cabeza y cuello. El tratamiento quirúrgico de la OPC conllevó una morbilidad significativa con un abordaje transcervical (a través del cuello), que a menudo implicaba mandibulotomía, en la que se divide el hueso de la mandíbula ( mandíbula ). Esto se conoce como técnica quirúrgica abierta. En consecuencia, los abordajes quirúrgicos declinaron a favor de la radiación. En los Estados Unidos, el uso de cirugía disminuyó del 41% de los casos en 1998 al 30% en 2009, año en que la Administración de Alimentos y Medicamentos aprobó el uso de las técnicas más nuevas.
Estas mejoras en las técnicas quirúrgicas han permitido resecar (extirpar) muchos tumores mediante abordajes quirúrgicos transorales (a través de la boca) (TOS), utilizando cirugía endoscópica transoral de cabeza y cuello (HNS). En consecuencia, la cirugía se utilizó más, aumentando al 35% de los casos en 2012. Este enfoque ha demostrado seguridad, eficacia y tolerabilidad, e incluye dos técnicas principales mínimamente invasivas , cirugía robótica transoral (TORS) y microcirugía láser transoral (TLM). No se han realizado comparaciones directas de estas dos técnicas, y los ensayos clínicos en cáncer de cabeza y cuello como ECOG 3311 lo permiten. Se asocian con una morbilidad posoperatoria sustancial, según la extensión de la resección, pero en comparación con las técnicas más antiguas, tienen una estancia hospitalaria más corta, una recuperación más rápida, menos dolor y menos necesidad de gastrostomía o traqueostomía , y menos efectos a largo plazo, que son mínimos en ausencia de radiación posoperatoria (RT) o quimiorradiación (CRT). TORS tiene la ventaja práctica de que los telescopios en ángulo y los brazos quirúrgicos robóticos giratorios proporcionan una mejor línea de visión. Los resultados de los procedimientos mínimamente invasivos también se comparan favorablemente con los más invasivos. En la etapa inicial de la enfermedad, incluida la afectación de los ganglios del cuello, la TORS produce una supervivencia a dos años de 80 a 90%. De manera similar, se informa que la TLM tiene una supervivencia a cinco años del 78% y tasas de control local del 85 al 97%. Además de la enfermedad temprana, la cirugía mínimamente invasiva se ha utilizado en casos avanzados, con hasta un 90% de control local y supervivencia específica de la enfermedad. La deglución posoperatoria fue excelente en el 87%, pero la disfagia a largo plazo se asoció con cánceres más grandes (T4), especialmente si afectaba la base de la lengua.
Los detalles del abordaje quirúrgico dependen de la ubicación y el tamaño del tumor primario y su estadio N. La disección del cuello para examinar los ganglios linfáticos que drenan se puede realizar simultáneamente o como un segundo procedimiento de estadificación. Para los tumores de la amígdala y la pared lateral de la faringe, y la enfermedad clínicamente con ganglios negativos (N0), la disección del cuello por lo general involucra los niveles 2 a 4 ( ver diagrama en Dubner 2017 ) ipsilateralmente . Cuando los ganglios están clínicamente afectados, la disección dependerá de la ubicación y el tamaño del ganglio o ganglios. En el caso de las primarias de la base de la lengua, cerca de la línea media , se recomienda la disección bilateral.
Estadificación patológica
Una ventaja de un abordaje quirúrgico primario es la cantidad de información patológica disponible, incluido el grado, el estado de los márgenes y el grado de afectación de los ganglios linfáticos. Esto puede cambiar la estadificación, ya que hasta un 40% de los pacientes pueden tener un estadio patológico posoperatorio diferente en comparación con su estadio clínico preoperatorio. En un estudio, el 24% tuvo su etapa reducida (disminuida), lo que puede afectar la toma de decisiones posterior, incluida la reducción de la intensidad y la morbilidad. En el Reino Unido, el Royal College of Pathologists (1998) ha estandarizado el informe de los márgenes quirúrgicos, con dos categorías, "mucosos" y "profundos", y para cada uno de los grupos creados en función de la distancia microscópica desde el cáncer invasivo hasta el margen, de la siguiente manera: más de 5 mm (claro), 1–5 mm (cerca) y menos de 1 mm (involucrado).
Terapia posoperatoria adyuvante
Los datos sobre el uso de radioterapia posoperatoria (RTPO) se limitan en gran medida a estudios históricos o retrospectivos en lugar de ensayos clínicos aleatorios de alta calidad y se basan en la población general de pacientes con cáncer de cabeza y cuello, en lugar de estudios específicos de VPH + OPC. que habría formado una proporción muy pequeña de la población estudiada. A pesar de la escisión quirúrgica, en los casos más avanzados son frecuentes la recidiva local y regional del cáncer, junto con la diseminación fuera de la región de la cabeza y el cuello ( metástasis ). El riesgo de enfermedad recurrente posterior se ha considerado más alto en aquellos tumores donde la patología muestra tumor en los márgenes de la resección (márgenes positivos), múltiples ganglios linfáticos regionales afectados y extensión del tumor fuera de la cápsula del ganglio linfático (extensión extracapsular ), basada en la experiencia histórica con el cáncer de cabeza y cuello. PORT se introdujo en la década de 1950 en un intento de reducir el fracaso del tratamiento solo con la cirugía. Aunque nunca se probó en un entorno controlado, PORT se ha adoptado ampliamente para este propósito. En un análisis del fracaso del tratamiento quirúrgico en el Memorial Sloan-Kettering Cancer Center , los pacientes tratados con cirugía sola entre 1960 y 1970 tuvieron tasas de fracaso del 39 y el 73% para aquellos con márgenes quirúrgicos negativos y positivos, respectivamente. Estos se compararon con los que recibieron PORT (con o sin quimioterapia) de 1975 a 1980. El último grupo tuvo tasas de falla más bajas de 2% y 11% respectivamente. Además, un estudio aleatorizado de la década de 1970 (RTOG 73-03) comparó la radiación preoperatoria con la PORT y encontró tasas de falla más bajas con esta última.
La adición de otra modalidad de tratamiento se denomina terapia adyuvante (literalmente de ayuda), en comparación con su uso como terapia inicial (primaria), también conocida como terapia radical. En consecuencia, muchos de estos pacientes han sido tratados con radiación adyuvante, con quimioterapia o sin esta. En la serie anterior de informes de cirugía mínimamente invasiva, muchos (30 a 80%) pacientes recibieron radiación adyuvante. Sin embargo, los resultados funcionales fueron peores si se agregó radiación a la cirugía y peores si se usaron tanto radiación como quimioterapia. La dosis de radiación ha seguido en gran medida la derivada para todos los cánceres de cabeza y cuello, en este contexto, según el riesgo. Históricamente, solo un ensayo clínico aleatorizado ha abordado la dosis óptima, asignó a los pacientes a dos niveles de dosis, estratificados por riesgo, pero no mostró diferencias en el control del cáncer entre las dosis bajas y altas (63 y 68,4 Gy), pero sí una mayor incidencia de complicaciones en el dosis más altas. En consecuencia, se recomendó la dosis más baja de 57,6 Gy . Debido a que los autores utilizaron un esquema de fraccionamiento de 1.8 Gy por tratamiento, esta dosis no fue ampliamente adoptada, los médicos prefirieron una fracción mayor de 2 Gy para producir un tiempo de tratamiento más corto, y una dosis ligeramente mayor de 60 Gy en fracciones de 2 Gy (30 por día). tratos). Sin embargo, 57,6 Gy en fracciones de 1,8 Gy es equivalente (dosis isoeficaz) a sólo 56 Gy en fracciones de 2 Gy. 60 Gy corresponde a los 63 Gy utilizados como dosis baja en el grupo de alto riesgo. 60 Gy también fue la dosis utilizada en RTOG 73-03. Posteriormente, hubo una tendencia a intensificar el tratamiento en el cáncer de cabeza y cuello, y varios centros adoptaron una dosis de 66 Gy, al menos para aquellos pacientes con características tumorales adversas. La efectividad de PORT en VPH + OPC recibe cierto apoyo de un estudio de cohorte (Nivel 2b), aunque el número de pacientes fue bajo y el número de eventos (enfermedad recurrente o muerte) solo el 7%. Otro estudio retrospectivo a nivel de población (Nivel 4) de la base de datos SEER (1998-2011) concluyó que hubo una supervivencia general, pero no un efecto de supervivencia específico de la enfermedad de la radiación en 410 pacientes con un solo ganglio linfático involucrado, pero utilizó solo estadísticos univariados análisis y no contenía información sobre el estado del VPH. Un estudio posterior mucho más grande sobre una población similar en la base de datos nacional del cáncer (2004-2013) de más de 9,000 pacientes encontró una ventaja de supervivencia, pero esto fue solo en HPV-OPC, no en 410 pacientes con HPV + OPC, y un estudio posterior de 2,500 Los pacientes con VPH + OPC de riesgo bajo e intermedio mostraron una supervivencia general similar tanto si se les administró RTPO como si no.
Desintensificación
Si bien se han completado menos estudios que examinan la desintensificación (desescalada) en este entorno, que en la radiación radical primaria para este cáncer (ver más abajo), es un área de investigación activa. En un estudio de una sola institución, se tomó la decisión de reducir la dosis de radiación en pacientes de alto riesgo con VPH + OPC de 66 a 60 Gy, lo que corresponde a la evidencia real, y el seguimiento no mostró disminución en el control del cáncer. Los ensayos actuales, tanto en América del Norte como en Europa (como ECOG 3311 y PATHOS) utilizan 50 Gy como grupo de comparación. El comparador de 50 Gy se eligió sobre la base de (i) la exquisita sensibilidad del VPH + OPC a la radiación, tanto in vitro como in vivo ; ECOG 1308 que muestra un excelente control de la enfermedad a 54 Gy; y datos que sugieren que 50 Gy en 1,43 Gy (dosis isoeficaz de 43 Gy en 2,0 Gy) fue suficiente para el tratamiento electivo del cuello. Otros estudios, como MC1273 y DART-HPV, han evaluado dosis tan bajas como 30 a 36 Gy. La Sociedad Estadounidense de Oncología Clínica identificó la reducción de la dosis de radiación a 54 Gy como uno de los avances importantes en cáncer clínico de 2018 , bajo el tema general "Menos es más: preservar la calidad de vida con menos tratamiento". La quimioterapia se ha utilizado al mismo tiempo que la radiación en este entorno, como en el tratamiento primario con radiación radical, particularmente cuando las características patológicas indicaban un mayor riesgo de recurrencia del cáncer. Varios estudios han sugerido que esto no mejora el control local, aunque agrega toxicidad.
Radioterapia
Las preocupaciones sobre la morbilidad asociada con la resección en bloque quirúrgica abierta tradicional llevaron a explorar enfoques alternativos que utilizan radiación. La radioterapia de intensidad modulada ( IMRT ) puede proporcionar un buen control de los tumores primarios al tiempo que conserva excelentes tasas de control, con una toxicidad reducida para las estructuras salivales y faríngeas en comparación con la tecnología anterior. HPV + OPC ha mostrado una mayor sensibilidad a la radiación con una regresión más rápida, en comparación con HPV-OPC. Por lo general, la radiación se puede administrar de manera segura solo al lado afectado (ipsilateral), debido a la baja tasa de cáncer recurrente en el lado opuesto (contralateral) y una toxicidad significativamente menor en comparación con el tratamiento bilateral. La IMRT tiene una supervivencia libre de enfermedad a dos años entre el 82 y el 90%, y una supervivencia específica de la enfermedad a dos años de hasta el 97% para los estadios I y II.
Las toxicidades reportadas incluyen boca seca ( xerostomía ) por daño de las glándulas salivales , 18% (grado 2); dificultad para tragar ( disfagia ) por daño a los músculos constrictores, laringe y esfínter esofágico, 15% (grado 2); aspiración subclínica hasta el 50% (incidencia notificada de neumonía por aspiración de aproximadamente el 14%); hipotiroidismo 28-38% a los tres años (puede ser hasta 55% dependiendo de la cantidad de la glándula tiroides expuesta a más de 45 Gy de radiación; estenosis esofágica 5%; osteonecrosis de la mandíbula 2.5%; y necesidad de colocar una sonda de gastrostomía en algún momento durante o hasta un año después del tratamiento 4% (hasta 16% con un seguimiento más prolongado). Se han expresado preocupaciones con respecto a la toxicidad excesiva a corto y largo plazo, especialmente disfagia y xerostomía, y por lo tanto, si las dosis estándar exponen a los pacientes con mejores pronósticos están expuestos a sobretratamiento y efectos secundarios innecesarios.
Dosimetria
La probabilidad de xerostomía al año aumenta en un 5% por cada aumento de 1Gy en la dosis a la glándula parótida . Las dosis superiores a 25 a 30 Gy se asocian con xerostomía de moderada a grave. Se aplican consideraciones similares a la glándula submandibular , pero la xerostomía es menos común si solo se incluye una glándula parótida en el campo irradiado y se respeta la glándula submandibular contralateral (menos de 39 Gy) De la misma manera, la dosis de radiación a los músculos constrictores faríngeos , la laringe y la entrada cricofaríngea determinan el riesgo de disfagia (y, por lo tanto, la dependencia de la alimentación por sonda de gastrostomía ). El umbral de esta toxicidad depende del volumen en 55-60 Gy, con una deficiencia moderada a grave de la deglución, que incluye aspiración, estenosis y dependencia de la sonda de alimentación por encima de una dosis media de 47 Gy, con una dosis recomendada para el constrictor inferior de menos de 41 Gy. Las relaciones dosis-toxicidad para los constrictores superior y medio son pronunciadas, con un aumento del 20% en la probabilidad de disfagia por cada 10 Gy. Para la disfagia tardía, el umbral medio de las dosis constrictoras totales, para limitar las tasas superiores o iguales al grado 2 y 3 por debajo del 5%, fue de 58 y 61 Gy, respectivamente. Para la disfagia de grado 2, la tasa aumentó en un 3,4% por Gy. Las dosis superiores a 30 Gy para la tiroides se asocian con hipotiroidismo de moderado a severo. Los resultados subjetivos de la calidad de vida informados por los pacientes también se correlacionan con la dosis de radiación recibida.
Los esquemas de fraccionamiento alterados , como RTOG 9003 y RTOG 0129, no han otorgado beneficios adicionales. Las recomendaciones de dosis de radiación se determinaron en gran medida empíricamente en estudios clínicos con pocos pacientes con VPH + OPC, y no han cambiado durante medio siglo, lo que dificulta determinar la dosis óptima para este subgrupo. Un abordaje común utiliza 70 Gy bilateral y anteriormente, como RTOG 9003 (1991-1997) y RTOG 0129 (2002-2005). Para el cáncer de amígdalas lateralizado, generalmente se prescribe radiación unilateral del cuello, pero para las primarias de la base de la lengua es más común la radiación bilateral del cuello, pero se puede usar radiación unilateral cuando las lesiones de la base de la lengua están lateralizadas.
Desintensificación
Se han expresado preocupaciones con respecto a la toxicidad excesiva a corto y largo plazo, especialmente disfagia y xerostomía, y por lo tanto, si las dosis estándar exponen a los pacientes con mejor pronóstico a sobretratamiento y efectos secundarios innecesarios. Las toxicidades actuales se han descrito como "no tolerables" y, por tanto, un intenso interés en la reducción.
Si bien la comparación con controles históricos tiene un valor limitado en comparación con los ensayos clínicos aleatorizados ( fase III ), se han realizado estudios de fase II que utilizan dosis reducidas de radiación en comparación con el estándar histórico de 70 Gy. Un estudio que utilizó 54 a 60 Gy (una reducción del 15 al 20%, estratificado por la respuesta a la quimioterapia de inducción inicial) demostró niveles comparables de control de la enfermedad con tasas de complicaciones mucho más bajas, en comparación con estudios similares que utilizaron 70 Gy, como ECOG 2399. El porcentaje de pacientes vivos después de 2 años fue del 95% con la dosis más alta y del 98% con la dosis más baja. Del mismo modo para el porcentaje libre de enfermedad (86 y 92%). Las toxicidades se redujeron en gran medida de una incidencia de disfagia y mucositis de grado 3 o mayor del 54 y 53% respectivamente, al 9%. Una menor incidencia y gravedad de la disfagia también significa que menos pacientes requieren alimentación por gastrostomía. Se puede hacer una comparación similar con los datos agrupados de dos estudios RTOG que utilizaron 70 Gy (0129 y 0522).
Aún no se han desarrollado nuevas pautas que traten específicamente con VPH + OPC, fuera de los ensayos clínicos. Los datos indirectos sugieren la eficacia de un tratamiento menos intenso. Un análisis retrospectivo de VPH avanzado (N +) + OPC sugirió un control local de 5 años del 96% con radiación desintensada de 54 Gy y quimioterapia concurrente basada en cisplatino . Las conclusiones del par anterior de ensayos similares de fase II han sido respaldadas por varios otros ensayos de fase II. Un ensayo prospectivo ( ECOG 1308) demostró un control locorregional similar con 54 Gy, y otro estudio, una alta tasa de respuesta patológica completa a 60 Gy. El ensayo Quarterback mostró resultados comparables entre 56 y 70 Gy. y fue seguido por Quarterback 2, comparando 50 con 56 Gy. De manera similar, el ensayo Optima mostró un buen control de la enfermedad con dosis entre 45 y 50 Gy. Estudios en curso, siguiendo la experiencia del ensayo de Mayo Clinic (MC1273), como el del Centro Oncológico Memorial Sloan Kettering, están explorando dosis tan bajas como 30Gy. Todos estos estudios se utilizaron muy por debajo de la dosis estándar anterior de 70 Gy. Dado que la toxicidad a largo plazo está asociada con la dosis de radiación, es prioritario determinar la eficacia de dosis de radiación más bajas y, por tanto, menos mórbidas, ya que se puede esperar que muchos pacientes con VPH + tengan una supervivencia a largo plazo.
La radiación se utiliza comúnmente en combinación con quimioterapia, pero también se puede usar como una modalidad única, especialmente en etapas tempranas, por ejemplo, T1-T2, N0-1, y su uso en etapas posteriores se está explorando en ensayos clínicos como RTOG 1333 que compara la radiación sola con la radiación con quimioterapia reducida, en fumadores leves o no fumadores.
Quimioterapia
Al igual que con los datos de radioterapia, la mayor parte del conocimiento disponible sobre la eficacia de la quimioterapia se deriva del tratamiento del cáncer de cabeza y cuello avanzado más que de estudios específicos de VPH + OPC. Desde 1976, muchos estudios clínicos han comparado la TRC con la RT sola en el tratamiento primario de los cánceres de cabeza y cuello localmente avanzados y han demostrado una ventaja de la TRC tanto en la supervivencia como en el control locorregional. El cisplatino se considera el agente estándar y se observó una ventaja de supervivencia para aquellos pacientes que recibieron radiación con cisplatino concomitante. A pesar de esto, no se han realizado ensayos que comparen directamente cisplatino con otros agentes en este contexto. El otro agente que se usa ampliamente es Cetuximab , un anticuerpo monoclonal dirigido al receptor del factor de crecimiento epidérmico (EGFR). Se observó una ventaja de supervivencia del 10% a los tres años cuando se administró cetuximab al mismo tiempo que radiación (bioradiación). Los ensayos de cetuximab se completaron antes de conocer el estado del VPH. Los estudios de laboratorio y clínicos sobre la utilidad de cetuximab en este contexto son contradictorios. La principal toxicidad es una erupción acneiforme , pero no se había comparado directamente con el cisplatino en HPV + OPC, hasta que RTOG 1016 ( ver Discusión ) abordó esta pregunta. El análisis de los resultados tres años después de la finalización del ensayo demuestra que cetuximab es inferior al cisplatino. La quimioterapia concurrente también es superior a la quimioterapia sola ( quimioterapia de inducción ) seguida de radiación. Cetuximab no muestra ninguna ventaja cuando se agrega al cisplatino en combinación con radiación. Aunque la quimiorradiación se convirtió en un estándar de tratamiento basado en ensayos clínicos y, en particular, metanálisis , un estudio poblacional posterior de pacientes con OPC, no indicó ninguna ventaja para la adición de quimioterapia a la radiación en HPV + OPC o HPV-OPC, y fue significativo. preocupaciones sobre la toxicidad adicional.
La quimioterapia también tiene un papel, combinada con la radiación, en el posoperatorio (terapia adyuvante). Generalmente se utiliza cuando la patología de la muestra resecada indica características asociadas con un alto riesgo de recurrencia locorregional (por ejemplo, extensión extracapsular a través de los ganglios linfáticos afectados o márgenes muy cercanos). Ha demostrado una mejor supervivencia libre de enfermedad y control locorregional en dos ensayos clínicos muy similares en pacientes de alto riesgo, EORTC 22931 (1994-2000) y RTOG 9501 (1995-2000). Sin embargo, para los pacientes con VPH + OPC, tal diseminación extracapsular no parece ser un factor adverso y la adición de quimioterapia a la radiación en este grupo no proporcionó ninguna ventaja adicional. Dado que el tamaño de la muestra para detectar una ventaja de supervivencia es grande, dado el pequeño número de eventos en este grupo, estos estudios pueden haber tenido poco poder estadístico y la cuestión de la utilidad de agregar quimioterapia se está abordando en un ensayo clínico aleatorizado (ADEPT) con dos año control locorregional y supervivencia libre de enfermedad como criterio de valoración. La adición de quimioterapia a la radiación aumenta la toxicidad aguda y tardía. En el ensayo GORTEC, la quimioterapia con docetaxel proporcionó una mejor supervivencia y control locorregional en la OPC localmente avanzada, pero se asoció con un aumento de la mucositis y la necesidad de alimentación mediante gastrostomía. La quimioterapia y la radiación se asocian con un riesgo de muerte de 3 a 4% en este contexto. No está claro si la toxicidad adicional de agregar quimioterapia a la radiación se compensa con un beneficio clínico significativo en el control de la enfermedad y la supervivencia.
Se cree que los pacientes con VPH + OPC se benefician más de la radioterapia y el tratamiento concomitante con cetuximab que los pacientes con VPH-OPC que reciben el mismo tratamiento, y que la radiación y el cisplatino inducen una respuesta inmune contra un tumor antigénico que mejora su efecto sobre las células cancerosas. Aunque la incidencia de positividad para VPH es baja (10-20%), se observó una ventaja para VPH + OPC en ensayos de cetuximab y panitumumab , un agente anti-EGFR similar, pero no una interacción consistente con el tratamiento, aunque VPH + OPC parece no beneficiarse en la misma medida que HPV-OPC a la terapia anti-EGFR de segunda línea, posiblemente debido a una menor expresión de EGFR en HPV + OPC.
Elección del enfoque de tratamiento
En ausencia de evidencia de alta calidad que compare un abordaje quirúrgico primario con otras modalidades, las decisiones se basan en la consideración de factores como la exposición quirúrgica adecuada y características anatómicamente favorables para una resección adecuada, función postratamiento y calidad de vida . Tal selección de pacientes puede permitirles evitar la morbilidad del tratamiento adyuvante adicional. En ausencia de características quirúrgicas favorables, el tratamiento primario de elección sigue siendo la radiación con quimioterapia o sin esta. Las características del tumor que favorecen un abordaje no quirúrgico incluyen invasión de la base de la lengua hasta el punto de requerir la resección del 50% o más de la lengua, afectación del músculo pterigoideo, extensión a la grasa parafaríngea colindante con la carótida , afectación de la mandíbula o maxilar o invasión del espacio prevertebral .
La idoneidad de la resección quirúrgica es un factor importante para determinar el papel de la terapia adyuvante posoperatoria. En presencia de un margen positivo en el examen patológico, la mayoría de los oncólogos radioterapeutas recomiendan la radiación al sitio primario y quimioterapia simultánea. Es más probable que un margen negativo se trate con dosis más bajas y un volumen de tratamiento menor. Además, la extirpación de un tumor voluminoso puede permitir una dosis reducida en las estructuras faríngeas adyacentes no afectadas y, por lo tanto, un efecto menor sobre la deglución normal .
Los resultados del cáncer (control local, control regional y supervivencia) para la resección transoral seguida de terapia adyuvante son comparables a la quimiorradiación primaria, por lo que las decisiones de tratamiento dependen más de la morbilidad relacionada con el tratamiento, el resultado funcional y la calidad de vida. Los factores del paciente también deben tenerse en cuenta, incluida la funcionalidad inicial general, el historial de tabaquismo, el riesgo de anestesia, la función orofaríngea, la protección de las vías respiratorias y la deglución y el potencial de rehabilitación. La preferencia del paciente es igualmente importante. Se están llevando a cabo muchos ensayos clínicos que se centran en la desintensificación, a menudo con estratificación de riesgo , por ejemplo, riesgo bajo, intermedio y alto ( ver Fundakowski y Lango, Tabla I ).
Las decisiones clínicas también tienen en cuenta las morbilidades, especialmente si los resultados del cáncer son comparables, por ejemplo, la cirugía se asocia con un riesgo de hemorragia entre el 5% y el 10% y un riesgo del 0,3% de hemorragia posoperatoria mortal. La cirugía también puede complicarse por la disfagia , y aunque la mayoría de los pacientes pueden tolerar una dieta el primer día posoperatorio, se ha informado que el uso prolongado de una sonda de alimentación llega al 10%. Los pacientes con tumores más grandes, afectación de la base de la lengua y que requieren terapia adyuvante posoperatoria tienen más probabilidades de requerir una sonda de alimentación a largo plazo. En general, la función y la calidad de vida parecen relativamente similares entre la cirugía con radiación posoperatoria y la quimiorradiación primaria, pero los pacientes con VPH + OPC tienden a tener una mejor calidad de vida en el momento del diagnóstico que con VPH-OPC, pero pueden sufrir una mayor pérdida después del tratamiento.
Las consideraciones anatómicas también pueden dictar la preferencia por abordajes quirúrgicos o no quirúrgicos. Por ejemplo , el trismo , una lengua voluminosa, una extensión limitada del cuello, dientes prominentes, toro mandibular (un crecimiento óseo en la mandíbula) o un ancho limitado de la mandíbula serían contraindicaciones relativas para la cirugía. Las consideraciones relacionadas con el tumor incluyen la invasión de la mandíbula, la base del cráneo y la afectación extensa de la laringe o más de la mitad de la base de la lengua. Las consideraciones técnicas al ofrecer la cirugía como modalidad primaria incluyen la presunta capacidad de lograr márgenes adecuados en la muestra resecada y el grado de defecto resultante, ya que es probable que los márgenes cercanos o positivos den como resultado una terapia adyuvante posterior para lograr el control de la enfermedad, con el consiguiente aumento de la morbilidad. . Los costos son difíciles de estimar, pero un estudio de EE. UU., Basado en estimaciones de 25% de todos los pacientes con OPC que recibieron cirugía sola y 75% de cirugía seguida de terapia adyuvante, utilizando los criterios de la NCCN , encontró que este enfoque era menos costoso que la quimiorradiación primaria.
La enfermedad en estadio temprano se asocia con un resultado relativamente favorable, para lo cual se recomienda la terapia de modalidad única, la elección depende de la ubicación y accesibilidad del tumor. Por ejemplo, los tumores unilaterales de las amígdalas o de la base de la lengua se tratarán generalmente con resección transoral y disección selectiva del cuello ipsilateral. Por otro lado, una gran lesión en la línea media de la lengua requeriría disección bilateral del cuello, pero en ausencia de lo que se considera patología adversa (márgenes positivos, extensión extracapsular) probablemente se tratará con cirugía sola o radiación, incluidos campos de radiación del cuello ipsilaterales o bilaterales. con cirugía para aquellos casos en los que la probabilidad de terapia adyuvante es baja.
Pero muchos VPH + OPC se presentan con compromiso de los ganglios linfáticos del cuello y, por lo tanto, una etapa más alta de la enfermedad, generalmente conocida como enfermedad localmente avanzada. Este grupo se trata principalmente con terapia multimodal, con la excepción de uno de los subgrupos más favorables con tumores primarios pequeños y compromiso de los ganglios linfáticos confinado a un solo ganglio de no más de 3 cm de tamaño, que, como se señaló, se consideran enfermedad en etapa temprana. Las tres opciones principales para la enfermedad localmente avanzada pero operable son la resección, la disección del cuello y la terapia adyuvante; quimiorradiación (con posible cirugía de rescate ); quimioterapia de inducción seguida de radiación o quimiorradiación. Sin embargo, la última opción no ha sido respaldada en ensayos clínicos que la probaron. La consideración principal de la cirugía para la enfermedad localmente avanzada es obtener márgenes negativos adecuados y evitar la quimiorradiación posoperatoria del paciente. Pero esto debe sopesarse con la morbilidad y la pérdida funcional de una resección extensa, particularmente donde está involucrada la base de la lengua. Para evitar tal morbilidad, se prefiere la quimiorradiación primaria. El manejo de la enfermedad dentro de los ganglios linfáticos cervicales debe tenerse en cuenta al tratar la enfermedad localmente avanzada. Las pautas para todos los OPC dictan que la extensión ectracapsular se administre con quimiorradiación posoperatoria. Cuando la enfermedad macroscópica del cuello es evidente inicialmente, se suele administrar quimiorradiación primaria.
Preferencias del paciente
Las pautas actuales se basan en datos de OPC en su conjunto, por lo que los pacientes generalmente reciben tratamiento independientemente del estado del VPH; sin embargo, muchos médicos e investigadores están considerando la desintensificación. Es probable que el tratamiento de esta afección continúe evolucionando en la dirección de la desintensificación, con el fin de minimizar la pérdida de función pero mantener el control de la enfermedad. En ausencia de guías y ensayos clínicos específicos, se deben tener en cuenta las preferencias de los pacientes para minimizar la toxicidad a corto y largo plazo y la pérdida funcional y optimizar la calidad de vida, dada la supervivencia prolongada que se observa con frecuencia. Esto puede implicar explorar los valores de los pacientes con respecto a las compensaciones del control de la enfermedad frente a los efectos adversos del tratamiento. Los pacientes que han recibido TRC como tratamiento primario para la OPC dan un gran valor a la supervivencia y, aunque están de acuerdo en que la desintensificación es deseable, se mostraron reacios a intercambiar una gran ventaja de supervivencia por una menor toxicidad, aunque sería más probable que renunciaran a la quimioterapia que a aceptar una radiación reducida.
Carcinoma de primario desconocido
En algunas situaciones, HPV + OPC puede presentarse con ganglios linfáticos cervicales pero sin enfermedad evidente de un tumor primario (T0 N1-3) y, por lo tanto, se clasifica como carcinoma de células escamosas de origen primario desconocido . Ocurre en el 2-4% de los pacientes que presentan cáncer metastásico en los ganglios cervicales. La incidencia de positividad para el VPH está aumentando a un ritmo similar al observado en la OPC. En tales situaciones, la resección de las amígdalas lingual y palatina junto con la disección del cuello puede ser diagnóstica y constituir una intervención suficiente, ya que las tasas de recurrencia son bajas.
Pronóstico
Se ha descubierto que la presencia de VPH dentro del tumor es un factor importante para predecir la supervivencia desde la década de 1990.
Comparación con el cáncer de orofaringe VPH negativo
El estado del VPH del tumor está fuertemente asociado con la respuesta terapéutica positiva y la supervivencia en comparación con el cáncer con VPH negativo, independientemente de la modalidad de tratamiento elegida e incluso después del ajuste por estadio. Si bien los pacientes con VPH + OPC tienen una serie de características demográficas favorables en comparación con los pacientes con VPH-OPC, estas diferencias representan solo alrededor del diez por ciento de la diferencia de supervivencia observada entre los dos grupos. Se informan tasas de respuesta de más del 80% en el cáncer VPH + y se ha informado que la supervivencia libre de progresión a tres años es de 75-82% y 45-57%, respectivamente, para el cáncer VPH + y VPH-, y mejora con el tiempo. Es probable que HPV + OPC sea intrínsecamente menos maligno que HPV-OPC, ya que los pacientes tratados con cirugía sola tienen una mejor supervivencia después del ajuste por estadio.
Determinantes de la supervivencia
En el ensayo clínico RTOG 0129, en el que todos los pacientes con enfermedad avanzada recibieron radiación y quimioterapia, un análisis retrospectivo (análisis de partición recursiva o RPA) a los tres años identificó tres grupos de riesgo de supervivencia (bajo, intermedio y alto) según el VPH estado, tabaquismo, estadio T y estadio N ( ver Ang et al., Fig. 2). El estado del VPH fue el principal factor determinante de la supervivencia, seguido del historial y el estadio de tabaquismo. El 64% eran VPH + y todos estaban en el grupo de riesgo bajo e intermedio, y todos los pacientes con VPH + no fumadores en el grupo de bajo riesgo. El 82% de los pacientes con VPH + estaban vivos a los tres años en comparación con el 57% de los pacientes con VPH-, una reducción del 58% en el riesgo de muerte. La falla locorregional también es menor en VPH +, siendo 14% en comparación con 35% para VPH-.
Determinantes de la progresión de la enfermedad
La positividad del VPH confiere un 50 a 60% menos de riesgo de progresión de la enfermedad y muerte, pero el consumo de tabaco es un factor pronóstico independientemente negativo. Un análisis agrupado de pacientes con VPH + OPC y VPH-OPC con progresión de la enfermedad en los ensayos 0129 y 0522 de RTOG mostró que, aunque menos VPH + OPC experimentaron progresión de la enfermedad (23 frente al 40%), la mediana del tiempo hasta la progresión de la enfermedad después del tratamiento fue similar ( 8 meses). La mayoría (65%) de las recurrencias en ambos grupos ocurrieron durante el primer año después del tratamiento y fueron locorregionales. Aunque la tasa de fracaso en el cuello opuesto después del tratamiento de un solo lado es del 2,4%, la tasa de recurrencia aislada en el cuello opuesto es del 1,7%, y estos fueron principalmente donde el tumor primario afectó la línea media. Sin embargo, la tasa de falla en el cuello contralateral también es mayor para HPV +. De los que reaparecen en este sitio, casi todos fueron tratados con éxito (rescatados) mediante un tratamiento local adicional en el cuello opuesto.
Determinantes de las tasas de metástasis
El VPH + no redujo la tasa de metástasis (alrededor del 45% de los pacientes que experimentan progresión), que son predominantemente a los pulmones (70%), aunque algunos estudios han informado una tasa más baja. con tasas de recurrencia a distancia a 3 años de aproximadamente el 10% para los pacientes tratados con radiación primaria o quimiorradiación. Incluso si ocurre una recurrencia o metástasis, la positividad del VPH aún confiere una ventaja. Por el contrario, el consumo de tabaco es un factor pronóstico negativo independiente, con una menor respuesta a la terapia, un aumento de las tasas de recurrencia de la enfermedad y una disminución de la supervivencia. Los efectos negativos del tabaquismo aumentan con la cantidad que se fuma, sobre todo si es superior a 10 paquetes-año .
Predictores de supervivencia
Después de la quimiorradiación
Para pacientes como los tratados con RTOG 0129 con quimiorradiación primaria, se han derivado nomogramas detallados de ese conjunto de datos combinado con RTOG 0522, lo que permite la predicción del resultado en función de una gran cantidad de variables . Por ejemplo, un graduado de secundaria no fumador casado de 71 años con un estado funcional (PS) de 0, sin pérdida de peso ni anemia y un VPH + OPC T3N1 esperaría tener una supervivencia libre de progresión del 92% a los 2 años y 88% a los 5 años. Un graduado de secundaria, soltero y no fumador de 60 años con un PS de 1, pérdida de peso y anemia y un VPH T4N2 + OPC esperaría tener una supervivencia del 70% a los dos años y del 48% a los cinco años.
Después de cirugía
Hay información menos detallada disponible para aquellos tratados principalmente con cirugía, para quienes hay menos pacientes disponibles, así como tasas bajas de recurrencia (7 a 10%), pero características que tradicionalmente han sido útiles para predecir el pronóstico en otros cánceres de cabeza y cuello. parecen ser menos útiles en HPV + OPC. Estos pacientes se clasifican con frecuencia en tres grupos de riesgo:
- Riesgo bajo: sin características patológicas adversas
- Riesgo intermedio: invasión primaria, perineural o linfovascular T3-T4, N2 (AJCC 7)
- Alto riesgo: Márgenes positivos, ECE
Desarrollo de otros cánceres
Los pacientes con VPH + OPC tienen menos probabilidades de desarrollar otros cánceres, en comparación con otros pacientes con cáncer de cabeza y cuello. Una posible explicación del impacto favorable del VPH + es "la menor probabilidad de aparición de la amplificación del gen 11q13, que se considera un factor subyacente a una recurrencia más rápida y frecuente de la enfermedad". Presencia de mutaciones en TP53, un marcador de VPH-OPC, se asocia a peor pronóstico. Se cree que un alto grado de tinción con p16 es mejor que el análisis de PCR del VPH para predecir la respuesta a la radioterapia.
Recurrencia regional después de la cirugía
El riesgo de recurrencia del cáncer regional después de la disección del cuello a menudo se estima a partir de una serie grande basada en todos los cánceres de células escamosas aerodigestivas superiores. En esta serie, los riesgos globales a los tres años por estadio patológico (AJCC 7) fueron:
- pN0 4,7%
- pN1 4,9%
- pN2 12,1%
Epidemiología
En 2015, el cáncer de células escamosas de la región de la cabeza y el cuello fue el quinto cáncer más común, aparte del cáncer de piel, a nivel mundial, con una incidencia anual de 600.000 casos y alrededor de 60.000 casos al año en los Estados Unidos y Europa. La incidencia global de cáncer de faringe en 2013 se estimó en 136.000 casos. Para 2008, la Carga Global de Enfermedad por OPC en 2008 se estima en 85.000 casos, de los cuales 22.000 fueron atribuibles al VPH, una fracción atribuible a la población (FAP) del 26%. De estos, 17.000 eran hombres y 4.400 mujeres, 13.000 (60%) tenían entre 50 y 69 años y la mayoría de los casos (15.000) se produjeron en regiones desarrolladas en comparación con regiones en desarrollo (6.400). Las tasas de incidencia estandarizadas por edad (ASR) difieren considerablemente según la región y el país ( ver de Martel et al., 2017 Fig.2b). Los ASR para 2012 fueron más altos en Europa (Hungría 3,0) y América del Norte (Estados Unidos 1,7) pero mucho más bajos en África (≤ 0,3), Asia (≤ 0,6), América Latina (≤ 0,4) y Oceanía (≤ 0,2) (excepto Australasia , Australia 0,9). Los números promedio estimados de casos y ASR para los EE. UU. En el período 2008-2012 fueron 15.738 y 4.5 respectivamente. El VPH + OPC fue mucho más común en hombres que en mujeres (12.638, 7.6 y 3.100, 1.7). El grupo de edad de mayor incidencia fue de 60 a 69 años, y fue mayor en los caucásicos que en otras razas.
Los pacientes con VPH + OPC tienden a ser más jóvenes que los pacientes con VPH- en general. La presentación clínica también está cambiando respecto al paciente con cáncer de cabeza y cuello “típico” con edad avanzada y uso importante de sustancias . Por el contrario, los pacientes con cáncer VPH + son más jóvenes (4ª a 6ª décadas), varones (proporción 8: 1) sin antecedentes de tabaquismo o con un mínimo de antecedentes, generalmente caucásicos, alcanzaron niveles educativos superiores, están casados y tienen ingresos más altos. Los factores de riesgo de HPV-OPC y HPV + OPC tienden a ser independientes, a excepción del tabaquismo, que tiene un efecto adverso en ambos. Las características de presentación también son diferentes entre HPV + y HPV-OPC. Los tumores HPV + tienen lesiones primarias más pequeñas (menos de 4 cm) pero una enfermedad ganglionar más avanzada que resulta en una estadificación TNM más alta. Esto, a su vez, puede sobrestimar la gravedad del estado de la enfermedad.
Tendencias
Ha habido una tendencia global en el aumento de la incidencia de OPC, particularmente en América del Norte y el norte de Europa, pero incluso en Taiwán, que tiene una tasa muy alta para todos los cánceres de la región de la cabeza y el cuello, las tasas de OPC aumentaron más rápidamente entre 1995 y 2009 que cualquier otro sitio del cáncer. La carga global de VPH + OPC aumentó de 22.000 en 2008 a 29.000 en 2012, y la PAF del 26% al 31%, y se considera una epidemia . En los Estados Unidos, el número estimado de casos fue de 12.410 en 2008, 13.930 en 2013 y 17.000 en 2017. De estos casos, el cáncer de VPH + ha aumentado en comparación con el cáncer de VPH-, pero el aumento de VPH + OPC supera la disminución de VPH- OPC resultando en un aumento general de OPC. El aumento de la incidencia de cáncer de faringe contrasta con una disminución marginal en otros cánceres de cabeza y cuello. Como resultado, el cáncer de cabeza y cuello más común ha pasado de laringe a orofaringe. Una encuesta de 23 países entre 1983 y 2002 mostró un aumento en el carcinoma de células escamosas de orofaringe que fue particularmente notable en hombres jóvenes en países económicamente desarrollados . En el Reino Unido, la incidencia de cáncer oral y orofaríngeo en hombres aumentó en un 51%, de 7 / 100.000 a 11 / 100.000 entre 1989 y 2006. En los EE. UU. Hay una incidencia creciente de cánceres orofaríngeos asociados al VPH. para solo el 7,5% de los casos en los EE. UU., pero para 2016 fue del 70%, tal vez como resultado de los cambios en los comportamientos sexuales, la disminución de la popularidad de las amigdalectomías, la mejora de la evaluación radiológica y patológica y los cambios en la clasificación. Los cánceres de amígdalas y orofaringe aumentaron en predominio masculino entre 1975 y 2004, a pesar de las reducciones en el tabaquismo. HPV-OPC disminuyó con la disminución de las tasas de tabaquismo de 1988 a 2004, mientras que HPV + OPC aumentó en casi un 7,5% por año de aproximadamente el 16% de todos los casos de OPC a principios de la década de 1980 a casi el 70% en 2004. La disminución en el tabaquismo puede ser relacionados con la proporción decreciente de cánceres negativos al VPH, mientras que los cambios en la actividad sexual pueden reflejarse en una proporción creciente de cánceres positivos al VPH. Recientemente, en los EE. UU., La OPC asociada al VPH representa aproximadamente el 60% de los casos de OPC en comparación con el 40% en la década anterior. En 2007, en los EE. UU., La incidencia de OPC general, incluidos los no asociados al VPH, es de 3,2 casos por cada 100.000 hombres / año y de 1,9 por cada 100.000 hombres / año. Esto hace que HPV + OPC sea uno de los cinco cánceres cuya incidencia ha aumentado en los EE. UU. Desde 1975. El mayor aumento en la incidencia se ha producido en pacientes menores de 50 años.
El aumento de la incidencia de OPC asociado al VPH también se observa en otros países, como Suecia , con una incidencia de cáncer en las amígdalas de más del 80% en 2007, Finlandia y la República Checa . Las parejas de pacientes con cáncer de orofaringe con VPH positivo no parecen tener una infección por VPH oral elevada en comparación con la población general. En Australia, la incidencia de OPC asociada al VPH fue de 1,56 casos por 100.000 varones / año (2001–2005), pasando del 19% (1987–90) al 47% (2001–05) y al 63,5% (2006–2010). En Canadá, el porcentaje de casos de OPC atribuibles al VPH aumentó del 47% en 2000 al 74% en 2012.
Ver también
Notas
Referencias
Bibliografía
- "Criterios de terminología común para eventos adversos (CTCAE) Versión 4.0 Publicado: 28 de mayo de 2009 (v4.03)" (PDF) . CTCAE . Instituto Nacional del Cáncer . 14 de junio de 2010. Archivado desde el original (PDF) el 30 de agosto de 2017 . Consultado el 3 de agosto de 2017 .
Artículos
- Fakhry, Carole; Gillison, Maura L. (10 de junio de 2006). "Implicaciones clínicas del virus del papiloma humano en los cánceres de cabeza y cuello" . Revista de Oncología Clínica (Revisión). 24 (17): 2606–2611. doi : 10.1200 / JCO.2006.06.1291 . PMC 4696042 . PMID 16763272 .
- Lindberg, Robert (junio de 1972). "Distribución de metástasis en los ganglios linfáticos cervicales del carcinoma de células escamosas del tracto digestivo y respiratorio superior". Cáncer . 29 (6): 1446-1449. doi : 10.1002 / 1097-0142 (197206) 29: 6 <1446 :: AID-CNCR2820290604> 3.0.CO; 2-C . PMID 5031238 .
- Mehanna, H .; Jones, TM; Gregoire, V .; Ang, KK (24 de abril de 2010). "Carcinoma orofaríngeo relacionado con el virus del papiloma humano". BMJ (Editorial). 340 (7752): 879–880. doi : 10.1136 / bmj.c1439 . JSTOR 40701677 . PMID 20339160 . S2CID 27997605 .
- Nguyen, NP; Chi, A .; Nguyen, LM; Ly, BH; Karlsson, U .; Vinh-Hung, V. (2009). "Cáncer de orofaringe asociado al virus del papiloma humano: una nueva entidad clínica" . QJM (revisión). 103 (4): 229-236. doi : 10.1093 / qjmed / hcp176 . PMID 20015950 .
- Psyrri, A .; Gouveris, P .; Vermorken, JB (2009). "Tumores de cabeza y cuello relacionados con el virus del papiloma humano: implicación clínica y de investigación". Opinión actual en oncología (revisión). 21 (3): 201–205. doi : 10.1097 / CCO.0b013e328329ab64 . PMID 19370803 . S2CID 35188456 .
- Ramqvist, Torbjörn; Dalianis, Tina (noviembre de 2010). "Epidemia de cáncer de orofaringe y virus del papiloma humano" . Enfermedades infecciosas emergentes (revisión). 16 (11): 1671–1677. doi : 10.3201 / eid1611.100452 . PMC 3294514 . PMID 21029523 .
- Westra, WH (2009). "El rostro cambiante del cáncer de cabeza y cuello en el siglo XXI: el impacto del VPH en la epidemiología y patología del cáncer oral" . Patología de cabeza y cuello (revisión). 3 (1): 78–81. doi : 10.1007 / s12105-009-0100-y . PMC 2807531 . PMID 20596995 .
Virus del papiloma humano (VPH) y biología molecular
- Adelstein, DJ; Rodríguez, Cristina P. (3 de febrero de 2010). "Virus del papiloma humano: paradigmas cambiantes en el cáncer de orofaringe". Informes Oncológicos Actuales . 12 (2): 115-120. doi : 10.1007 / s11912-010-0084-5 . PMID 20425596 . S2CID 11091993 .
- Agoston, E..; Robinson, S..; Mehra, K..; et al. (2010). "Detección de la reacción en cadena de la polimerasa del VPH en el carcinoma escamoso de orofaringe" . Revista Estadounidense de Patología Clínica . 134 (1): 36–41. doi : 10.1309 / AJCP1AAWXE5JJCLZ . PMID 20551264 .
- Ault, KA (2006). "Epidemiología e historia natural de las infecciones por virus del papiloma humano en el tracto genital femenino" . Enfermedades Infecciosas en Obstetricia y Ginecología . 2006 : 1–5. doi : 10.1155 / IDOG / 2006/40470 . PMC 1581465 . PMID 16967912 .
- Chung, CH; Gillison, ML (27 de octubre de 2009). "Virus del papiloma humano en cáncer de cabeza y cuello: su papel en la patogenia y las implicaciones clínicas" . Investigación clínica del cáncer . 15 (22): 6758–6762. doi : 10.1158 / 1078-0432.CCR-09-0784 . PMID 19861444 .
- Cristina Mazon, Renata; Rovigatti Gerbelli, Thaís; Benatti Neto, Carlos; et al. (Febrero de 2011). "Expresión anormal del ciclo celular de las proteínas p27, mdm2 y catepsina B en carcinoma de células escamosas oral infectado con virus del papiloma humano". Acta Histochemica . 113 (2): 109-116. doi : 10.1016 / j.acthis.2009.08.008 . PMID 19811804 .
- D'Souza, Gypsyamber; Gross, Neil D .; Pai, Sara I .; Haddad, Robert; Anderson, Karen S .; Rajan, Shirani; Gerber, Jennifer; Gillison, Maura L .; Posner, Marshall R. (10 de agosto de 2014). "Infección oral del virus del papiloma humano (VPH) en pacientes con VPH positivo con cáncer de orofaringe y sus socios" . Revista de Oncología Clínica . 32 (23): 2408–2415. doi : 10.1200 / JCO.2014.55.1341 . PMC 4263818 . PMID 24778397 .
- Elmofty, S .; Patil, S. (2006). "Carcinoma de células escamosas no queratinizante orofaríngeo relacionado con el virus del papiloma humano (VPH): caracterización de un fenotipo distinto". Cirugía Bucal, Medicina Bucal, Patología Bucal, Radiología Bucal y Endodoncia . 101 (3): 339–345. doi : 10.1016 / j.tripleo.2005.08.001 . PMID 16504868 .
- Frisch, M .; Biggar, R. (1999). "Paralelo etiológico entre los carcinomas epidermoides amigdalinos y anogenitales" . The Lancet (manuscrito enviado). 354 (9188): 1442–1443. doi : 10.1016 / S0140-6736 (99) 92824-6 . PMID 10543674 . S2CID 33391604 .
- Gillison, ML; Koch, WM; Capone, RB; et al. (Mayo de 2000). "Evidencia de una asociación causal entre el virus del papiloma humano y un subconjunto de cánceres de cabeza y cuello" . Revista del Instituto Nacional del Cáncer . 92 (9): 709–720. doi : 10.1093 / jnci / 92.9.709 . ISSN 0027-8874 . PMID 10793107 .
- Guan, X .; Sturgis, E .; Lei, D .; Liu, Z .; Dahlstrom, K .; Wei, Q .; Li, G. (2010). "Asociación de variantes genéticas de TGF-beta1 con cáncer de orofaringe positivo para HPV16" . Investigación clínica del cáncer . 16 (5): 1416-1422. doi : 10.1158 / 1078-0432.CCR-09-2877 . PMC 2831118 . PMID 20179236 .
- Ja, Patrick K; Califano, Joseph A (enero de 2006). "Metilación promotora e inactivación de genes supresores de tumores en el carcinoma oral de células escamosas". The Lancet Oncology . 7 (1): 77–82. doi : 10.1016 / S1470-2045 (05) 70540-4 . PMID 16389187 .
- Haeggblom, Linnea; Ramqvist, Torbjörn; Tommasino, Massimo; Dalianis, Tina; Näsman, Anders (diciembre de 2017). "Es hora de cambiar las perspectivas sobre el VPH en el cáncer de orofaringe. Una revisión sistemática de la prevalencia del VPH por subsitio orofaríngeo los últimos 3 años" . Investigación del virus del papiloma . 4 : 1–11. doi : 10.1016 / j.pvr.2017.05.002 . PMC 5883233 . PMID 29179862 .
- Hong, Angela; Zhang, Xiaoying; Jones, Deanna; Veillard, Anne-Sophie; Zhang, Mei; Martin, Andrew; Lyons, J. Guy; Lee, C. Soon; Rose, Barbara (febrero de 2016a). "Relaciones entre la mutación p53, el estado del VPH y el resultado en el carcinoma de células escamosas de orofaringe". Radioterapia y Oncología . 118 (2): 342–349. doi : 10.1016 / j.radonc.2016.02.009 . PMID 26952933 .
- Howard, Jason D .; Chung, Christine H. (julio de 2012). "Biología del cáncer de orofaringe relacionado con el virus del papiloma humano" . Seminarios de Oncología Radioterápica . 22 (3): 187-193. doi : 10.1016 / j.semradonc.2012.03.002 . PMC 3715056 . PMID 22687942 .
- Jung, A .; Briolat, J .; Millon, R .; De Reyniès, A .; Rickman, D .; Thomas, E .; Abecassis, J .; Clavel, C .; Wasylyk, B. (2009). "Relevancia biológica y clínica de la infección por virus del papiloma humano (VPH) transcripcionalmente activa en el carcinoma de células escamosas de orofaringe". Revista Internacional de Cáncer . 126 (8): 1882–1894. doi : 10.1002 / ijc.24911 . PMID 19795456 . S2CID 3441257 .
- Klussmann, J .; Mooren, J .; Lehnen, M .; et al. (Marzo de 2009). "Firmas genéticas del carcinoma orofaríngeo relacionado y no relacionado con el VPH y sus implicaciones pronósticas" . Investigación clínica del cáncer . 15 (5): 1779-1786. doi : 10.1158 / 1078-0432.CCR-08-1463 . ISSN 1078-0432 . PMID 19223504 .
- Kreimer, Aimée R .; Bhatia, Rohini K .; Messeguer, Andrea L .; González, Paula; Herrero, Rolando; Giuliano, Anna R. (enero de 2010). "Virus del papiloma humano oral en individuos sanos: una revisión sistemática de la literatura" . Enfermedades de transmisión sexual . 37 (6): 386–91. doi : 10.1097 / OLQ.0b013e3181c94a3b . PMID 20081557 . S2CID 32378293 .
- Lajer, CB; Buchwald, CV (2010). "El papel del virus del papiloma humano en el cáncer de cabeza y cuello" . APMIS . 118 (6–7): 510–519. doi : 10.1111 / j.1600-0463.2010.02624.x . PMID 20553531 . S2CID 7199240 .
- Lassen, P. (2010). "El papel del virus del papiloma humano en el cáncer de cabeza y cuello y el impacto en el resultado de la radioterapia". Radioterapia y Oncología . 95 (3): 371–380. doi : 10.1016 / j.radonc.2010.04.022 . PMID 20493569 .
- Lawrence MS, Sougnez C, Lichtenstein L, et al. (28 de enero de 2015). "Caracterización genómica integral de carcinomas de células escamosas de cabeza y cuello" . Naturaleza . 517 (7536): 576–582. Código bibliográfico : 2015Natur.517..576T . doi : 10.1038 / nature14129 . PMC 4311405 . PMID 25631445 .
- Lohavanichbutr, P .; Houck, J .; Ventilador, W .; et al. (Febrero de 2009). "Perfiles de expresión génica en todo el genoma del cáncer de orofaringe VPH-positivo y VPH-negativo: posibles implicaciones para las opciones de tratamiento" . Archivos de Otorrinolaringología – Cirugía de Cabeza y Cuello . 135 (2): 180–188. doi : 10.1001 / archoto.2008.540 . ISSN 0886-4470 . PMC 2761829 . PMID 19221247 .
- Mannarini, L .; Kratochvil, V .; Calabrese, L .; Gomes Silva, L .; Morbini, P .; Betka, J .; Benazzo, M. (2009). "Virus del papiloma humano (VPH) en la región de la cabeza y el cuello: revisión de la literatura" . Acta Otorhinolaryngologica Itálica . 29 (3): 119-126. PMC 2815356 . PMID 20140157 .
- Martínez, I .; Wang, J .; Hobson, K .; Ferris, R .; Khan, S. (enero de 2007). "Identificación de genes expresados diferencialmente en carcinomas de células escamosas orofaríngeas VPH-positivos y VPH-negativos" . Revista europea del cáncer . 43 (2): 415–432. doi : 10.1016 / j.ejca.2006.09.001 . ISSN 0959-8049 . PMC 1847595 . PMID 17079134 .
- Maslon, Magda M .; Hupp, Ted R. (septiembre de 2010). "Descubrimiento de fármacos y p53 mutante". Tendencias en biología celular . 20 (9): 542–555. doi : 10.1016 / j.tcb.2010.06.005 . PMID 20656489 .
- Michl, P; Pazdera, J; Prochazka, M; Rosa, R; Stosova, T (2010). "Virus del papiloma humano en la etiología de los carcinomas de cabeza y cuello" (PDF) . Artículos biomédicos de la Facultad de Medicina de la Universidad Palacky, Olomouc, Checoslovaquia . 154 (1): 9-12. doi : 10.5507 / bp.2010.004 . PMID 20445705 .
- Robinson, M .; Sloan, P .; Shaw, R. (2010). "Refinando el diagnóstico de carcinoma de células escamosas de orofaringe mediante pruebas de virus del papiloma humano". Oncología oral . 46 (7): 492–496. doi : 10.1016 / j.oraloncology.2010.02.013 . PMID 20227331 .
- Schlecht, N .; Burk, R .; Adrien, L .; et al. (Noviembre de 2007). "Perfiles de expresión génica en cáncer de cabeza y cuello infectado por VPH". La Revista de Patología . 213 (3): 283-293. doi : 10.1002 / ruta.2227 . ISSN 0022-3417 . PMID 17893858 . S2CID 11205618 .
- Seiwert, Tanguy Y. (10 de diciembre de 2014). "Vínculos que unen: p16 como un biomarcador de pronóstico y la necesidad de pruebas de virus del papiloma humano de alta precisión". Revista de Oncología Clínica . 32 (35): 3914–3916. doi : 10.1200 / JCO.2014.57.9268 . PMID 25366683 .
- Smeets, S .; Van Der Plas, M .; Schaaij-Visser, T .; Van Veen, E .; Van Meerloo, J .; Braakhuis, B .; Steenbergen, R .; Brakenhoff, R. (2010). "Inmortalización de queratinocitos orales por inactivación funcional de las vías p53 y pRb" . Revista Internacional de Cáncer . 128 (7): 1596–605. doi : 10.1002 / ijc.25474 . PMID 20499310 . S2CID 21846809 .
- Syrjänen, S. (2004). "Infecciones por VPH y carcinoma de amígdalas" . Revista de patología clínica . 57 (5): 449–455. doi : 10.1136 / jcp.2003.008656 . PMC 1770289 . PMID 15113849 .
- Syrjänen, Kari; Syrjänen, Stina; Lamberg, Matti; Pyrhönen, Seppo; Nuutinen, Juhant (diciembre de 1983). "Evidencia morfológica e inmunohistoquímica que sugiere la participación del virus del papiloma humano (VPH) en la carcinogénesis oral de células escamosas". Revista Internacional de Cirugía Oral . 12 (6): 418–424. doi : 10.1016 / S0300-9785 (83) 80033-7 . PMID 6325356 .
- Underbrink, M .; Hoskins, S .; Pou, A .; Albrecht, T. (2008). "Interacción viral: un posible factor contribuyente en la progresión del cáncer de cabeza y cuello". Acta Oto-Laryngologica . 128 (12): 1361-1369. doi : 10.1080 / 00016480801965001 . PMID 18607925 . S2CID 205395382 .
- Vidal, L .; Gillison, M. (2008). "Virus del papiloma humano en HNSCC: reconocimiento de un tipo de enfermedad distinta". Clínicas de Hematología Oncológica de Norteamérica . 22 (6): 1125-1142, vii. doi : 10.1016 / j.hoc.2008.08.006 . PMID 19010263 .
- Vokes, EE; Agrawal, N; Seiwert, TY (diciembre de 2015). "Cáncer de cabeza y cuello asociado al VPH" . Revista del Instituto Nacional del Cáncer . 107 (12): djv344. doi : 10.1093 / jnci / djv344 . PMID 26656751 .
- Weinberger, P .; Yu, Z .; Kountourakis, P .; Sasaki, C .; Haffty, B .; Kowalski, D .; Merkley, M .; Rimm, D .; Camp, R .; Psyrri, A. (septiembre de 2009). "Definición de fenotipos moleculares del carcinoma de células escamosas orofaríngeas asociado al virus del papiloma humano: validación de la hipótesis de tres clases". Otorrinolaringología – Cirugía de cabeza y cuello . 141 (3): 382–389.e1. doi : 10.1016 / j.otohns.2009.04.014 . ISSN 0194-5998 . PMID 19716018 . S2CID 207300943 .
- Yamakawa-Kakuta, Y; Kawamata, H; Doi, Y; Fujimori, T; Imai, Y (15 de septiembre de 2009). "¿La expresión de HPV16 / 18 E6 / E7 en carcinomas de células escamosas de cabeza y cuello se relaciona con sus características clínico-patológicas?" . Revista Internacional de Oncología . 35 (5): 983–988. doi : 10.3892 / ijo_00000412 . PMID 19787251 .
- zur Hausen, Harald (1 de mayo de 2002). "Papilomavirus y cáncer: de los estudios básicos a la aplicación clínica". Nature Reviews Cancer . 2 (5): 342–350. doi : 10.1038 / nrc798 . PMID 12044010 . S2CID 4991177 .
Diagnóstico y estadificación
- Chenevert, J; Seethala, RR; Barnes, EL; Chiosea, SI (abril de 2012). "Carcinoma de células escamosas metastásico en el cuello de un primario desconocido: el impacto potencial de la evaluación patológica moderna en la incidencia percibida de carcinoma orofaríngeo positivo del virus del papiloma humano antes de 1970". El laringoscopio . 122 (4): 793–796. doi : 10.1002 / lary.21899 . PMID 22252715 . S2CID 25749527 .
- Goldenberg, David; Begum, Shahnaz; Westra, William H .; Khan, Zubair; Sciubba, James; Pai, Sara I .; Califano, Joseph A .; Tufano, Ralph P .; Koch, Wayne M. (julio de 2008). "Metástasis en ganglios linfáticos quísticos en pacientes con cáncer de cabeza y cuello: un fenómeno asociado al VPH" (PDF) . Cabeza y cuello . 30 (7): 898–903. doi : 10.1002 / hed.20796 . PMID 18383529 . S2CID 32614424 .
- Huang, Shao Hui; Xu, Wei; Waldron, John; et al. (10 de marzo de 2015). "Refinando el Comité Conjunto Americano sobre el Cáncer / Unión para el Estadio Internacional TNM de Control del Cáncer y Grupos de Pronóstico para los Carcinomas Orofaríngeos Relacionados con el Virus del Papiloma Humano". Revista de Oncología Clínica . 33 (8): 836–845. doi : 10.1200 / JCO.2014.58.6412 . PMID 25667292 .
- Keane, Florence K .; Chen, Yui-Hui; Neville, Bridget A .; Tishler, Roy B .; Schoenfeld, Jonathan D .; Catalano, Paul J .; Margalit, Danielle N. (1 de agosto de 2015). "Cambio de la importancia pronóstica del estadio tumoral y estadio ganglionar en pacientes con carcinoma de células escamosas de la orofaringe en la era del virus del papiloma humano". Cáncer . 121 (15): 2594–2602. doi : 10.1002 / cncr.29402 . PMID 25873094 . S2CID 205670627 .
- Lydiatt, William M .; Patel, Snehal G .; O'Sullivan, Brian; Brandwein, Margaret S .; Ridge, John A .; Migliacci, Jocelyn C .; Loomis, Ashley M .; Shah, Jatin P. (marzo de 2017). "Cambios importantes de cánceres de cabeza y cuello en el manual de estadificación del cáncer de octava edición del American Joint Committee on Cancer" . CA: Una revista sobre el cáncer para médicos . 67 (2): 122-137. doi : 10.3322 / caac.21389 . PMID 28128848 .
- O'Sullivan, Brian; Huang, Shao Hui; Su, Jie; et al. (Abril de 2016). "Desarrollo y validación de un sistema de estadificación para el cáncer de orofaringe relacionado con el VPH por la colaboración internacional en la red de cáncer de orofaringe para la estadificación (ICON-S): un estudio de cohorte multicéntrico". The Lancet Oncology . 17 (4): 440–451. doi : 10.1016 / S1470-2045 (15) 00560-4 . PMID 26936027 .
- Porceddu, Sandro V (abril de 2016). "Una clasificación TNM para el cáncer de orofaringe VPH +". The Lancet Oncology (Editorial). 17 (4): 403–404. doi : 10.1016 / S1470-2045 (15) 00611-7 . PMID 26936026 .
Tratamiento
- Brockstein, Bruce E .; Vokes, Everett E. (febrero de 2011). "Cáncer de cabeza y cuello en 2010: maximizar la supervivencia y minimizar la toxicidad". Nature Reviews Clinical Oncology . 8 (2): 72–74. doi : 10.1038 / nrclinonc.2010.226 . PMID 21278773 . S2CID 1347226 .
- Corry, junio; Peters, Lester J .; Rischin, Danny (10 de enero de 2015). "Impacto del tamaño del centro y la experiencia sobre los resultados en el cáncer de cabeza y cuello". Revista de Oncología Clínica . 33 (2): 138–140. doi : 10.1200 / JCO.2014.58.2239 . PMID 25488964 .
- Fakhry, C .; Westra, W .; Li, S .; Cmelak, A .; Ridge, J .; Pinto, H .; Forastiere, A .; Gillison, M. (febrero de 2008). "Mejora de la supervivencia de los pacientes con carcinoma de células escamosas de cabeza y cuello positivos para el virus del papiloma humano en un ensayo clínico prospectivo" . Revista del Instituto Nacional del Cáncer . 100 (4): 261–269. doi : 10.1093 / jnci / djn011 . ISSN 0027-8874 . PMID 18270337 .
- Fakhry, Carole; Zhang, Qiang; Nguyen-Tan, Phuc Felix; et al. (20 de octubre de 2014). "Virus del papiloma humano y supervivencia general después de la progresión del carcinoma de células escamosas orofaríngeas" . Revista de Oncología Clínica . 32 (30): 3365–3373. doi : 10.1200 / JCO.2014.55.1937 . PMC 4195851 . PMID 24958820 .
- Fundakowski, Christopher E .; Lango, Miriam (11 de julio de 2016). "Consideraciones en el manejo quirúrgico versus no quirúrgico del cáncer de orofaringe con VPH positivo" . Cánceres de cabeza y cuello (revisión). 1 (1): 6. doi : 10.1186 / s41199-016-0007-8 . PMC 6457136 . PMID 31093336 .
- Galloway, TJ; Ridge, JA (10 de octubre de 2015). "Manejo del cáncer escamoso metastásico a los ganglios cervicales con un sitio primario desconocido". Revista de Oncología Clínica (Revisión). 33 (29): 3328–3337. CiteSeerX 10.1.1.1029.7347 . doi : 10.1200 / JCO.2015.61.0063 . PMID 26351351 .
- Maxwell, Jessica H .; Mehta, Vikas; Wang, Hong; Cunningham, Diana; Duvvuri, Umamaheswar; Kim, Seungwon; Johnson, Jonas; Ferris, Robert L. (julio de 2014). "Calidad de vida en pacientes con cáncer de cabeza y cuello: impacto del VPH y modalidad de tratamiento primario". El laringoscopio . 124 (7): 1592-1597. doi : 10.1002 / lary.24508 . PMID 24353066 . S2CID 8040452 .
- Mehanna, H; Evans, M; Beasley, M; Chatterjee, S; Dilkes, M; Homer, J; O'Hara, J; Robinson, M; Shaw, R; Sloan, P (12 de mayo de 2016). "Cáncer de orofaringe: directrices multidisciplinarias nacionales del Reino Unido" . La Revista de Laringología y Otología . 130 (S2): S90 – S96. doi : 10.1017 / S0022215116000505 . PMC 4873902 . PMID 27841123 .
- Más, Yogesh I .; Tsue, Terance T .; Girod, Douglas A .; Harbison, John; Sykes, Kevin J .; Williams, Carson; Shnayder, Yelizaveta (1 de enero de 2013). "Resultados funcionales de la deglución después de la cirugía robótica transoral frente a la quimiorradioterapia primaria en pacientes con cánceres de orofaringe y supraglotis en estadio avanzado" . Otorrinolaringología JAMA – Cirugía de cabeza y cuello . 139 (1): 43–48. doi : 10.1001 / jamaoto.2013.1074 . PMID 23247974 .
- Sharma, Arun; Méndez, Eduardo; Yueh, Bevan; Lohavanichbutr, Pawadee; Houck, John; Doody, David R .; Futran, Neal D .; Upton, Melissa P .; Schwartz, Stephen M .; Chen, Chu (24 de enero de 2012). "Los pacientes con cáncer de orofaringe y cavidad oral positiva para el virus del papiloma humano no tienen mejores trayectorias de calidad de vida" . Otorrinolaringología – Cirugía de cabeza y cuello . 146 (5): 739–745. doi : 10.1177 / 0194599811434707 . PMC 3535430 . PMID 22275190 .
- Spanos, William C .; Nowicki, Paul; Lee, Dong Wook; Hoover, Andrew; Hostager, Bruce; Gupta, Anjali; Anderson, Mary E .; Lee, John H. (1 de noviembre de 2009). "Respuesta inmune durante la terapia con cisplatino o radiación para el cáncer de cabeza y cuello relacionado con el virus del papiloma humano" . Archivos de Otorrinolaringología – Cirugía de Cabeza y Cuello . 135 (11): 1137–46. doi : 10.1001 / archoto.2009.159 . PMID 19917928 .
- Wansom, Derrick; Luz, Emily; Worden, Frank; et al. (20 de diciembre de 2010). "Correlación de la inmunidad celular con el estado y el resultado del virus del papiloma humano 16 en pacientes con cáncer de orofaringe avanzado" . Archivos de Otorrinolaringología – Cirugía de Cabeza y Cuello . 136 (12): 1267–73. doi : 10.1001 / archoto.2010.211 . PMC 3342998 . PMID 21173378 .
Cirugía
- Adelstein, David J .; Ridge, John A .; Brizel, David M .; et al. (Diciembre 2012). "Resección transoral de cáncer de faringe: resumen de una reunión de planificación de ensayos clínicos del Comité Directivo de cáncer de cabeza y cuello del Instituto Nacional del Cáncer, 6-7 de noviembre de 2011, Arlington, Virginia" . Cabeza y cuello . 34 (12): 1681-1703. doi : 10.1002 / hed.23136 . hdl : 2027,42 / 94490 . PMC 7721598 . PMID 23015475 . S2CID 542440 .
- de Almeida, John R .; Byrd, James K .; Wu, Rebecca; Stucken, Chaz L .; Duvvuri, Uma; Goldstein, David P .; Miles, Brett A .; Teng, Marita S .; Gupta, Vishal; Genden, Eric M. (septiembre de 2014). "Una revisión sistemática de la cirugía robótica transoral y la radioterapia para el cáncer de orofaringe temprano: una revisión sistemática". El laringoscopio . 124 (9): 2096–2102. doi : 10.1002 / lary.24712 . PMID 24729006 . S2CID 20283441 .
- Ambrosch, Petra; Kron, Martina; Pradier, O .; Steiner, W. (2001). "Eficacia de la disección selectiva de cuello: una revisión de 503 casos de tratamiento electivo y terapéutico del cuello en el carcinoma de células escamosas del tracto aerodigestivo superior". Otorrinolaringología – Cirugía de cabeza y cuello . 124 (2): 180–187. doi : 10.1067 / mhn.2001.111598 . PMID 11226954 . S2CID 25298496 .
- Canis, Martin; Martín, Alexios; Kron, Martina; Konstantinou, Alexandra; Ihler, Friedrich; Wolff, Hendrik A .; Matthias, Christoph; Steiner, Wolfgang (29 de diciembre de 2012). "Resultados de la microcirugía láser transoral en 102 pacientes con carcinoma de células escamosas de amígdalas" . Archivos europeos de oto-rino-laringología . 270 (8): 2299–2306. doi : 10.1007 / s00405-012-2335-6 . PMC 3699702 . PMID 23274878 .
- Chen, Allen M .; Daly, Megan E .; Luu, Quang; Donald, Paul J .; Farwell, D. Gregory (marzo de 2015). "Comparación de resultados funcionales y calidad de vida entre la cirugía transoral y la quimiorradioterapia definitiva para el cáncer de orofaringe". Cabeza y cuello . 37 (3): 381–385. doi : 10.1002 / hed.23610 . PMID 24431059 . S2CID 28264800 .
- Chia, Stanley H .; Gross, Neil D .; Richmon, Jeremy D. (diciembre de 2013). "Experiencia del cirujano y complicaciones con la cirugía robótica transoral (TORS)". Otorrinolaringología – Cirugía de cabeza y cuello . 149 (6): 885–892. doi : 10.1177 / 0194599813503446 . PMID 24013139 . S2CID 3339804 .
- Choby, Garret W .; Kim, Jeehong; Ling, Diane C .; Abberbock, Shira; Mandal, Rajarsi; Kim, Seungwon; Ferris, Robert L .; Duvvuri, Umamaheswar (1 de junio de 2015). "Cirugía robótica transoral sola para el cáncer de orofaringe" . JAMA Otorrinolaringología – Cirugía de cabeza y cuello . 141 (6): 499–504. doi : 10.1001 / jamaoto.2015.0347 . PMID 25834991 .
- Cohen, Marc A .; Weinstein, Gregory S .; O'Malley, Bert W .; Feldman, Michael; Quon, Harry (abril de 2011). "Cirugía robótica transoral y estado del virus del papiloma humano: resultados oncológicos". Cabeza y cuello . 33 (4): 573–580. doi : 10.1002 / hed.21500 . PMID 21425382 . S2CID 24704123 .
- Durmus, K; Rangarajan, SV; Viejo, MO; Agrawal, A; Teknos, TN; Ozer, E (junio de 2014). "Abordaje robótico transoral del carcinoma de primario desconocido" . Cabeza y cuello . 36 (6): 848–52. doi : 10.1002 / hed.23385 . PMC 4266274 . PMID 23720223 .
- Dziegielewski, Peter T .; Teknos, Theodoros N .; Durmus, Kasim; Viejo, Matthew; Agrawal, Amit; Kakarala, Kiran; Marcinow, Anna; Ozer, Enver (1 de noviembre de 2013). "Cirugía robótica transoral para el cáncer de orofaringe" . JAMA Otorrinolaringología – Cirugía de cabeza y cuello . 139 (11): 1099–108. doi : 10.1001 / jamaoto.2013.2747 . PMC 4274181 . PMID 23576186 .
- Dowthwaite, Samuel A .; Franklin, Jason H .; Palma, David A .; Fung, Kevin; Yoo, John; Nichols, Anthony C. (2012). "El papel de la cirugía robótica transoral en el tratamiento del cáncer de orofaringe: una revisión de la literatura" . Oncología ISRN . 2012 : 945162. doi : 10.5402 / 2012/945162 . PMC 3347745 . PMID 22606380 .
- Genden, Eric M .; Kotz, Tamar; Tong, Charles CL; Smith, Claris; Sikora, Andrew G .; Teng, Marita S .; Packer, Stuart H .; Lawson, William L .; Kao, Johnny (agosto de 2011). "Resección y reconstrucción robótica transoral para cáncer de cabeza y cuello". El laringoscopio . 121 (8): 1668–1674. doi : 10.1002 / lary.21845 . PMID 21792953 . S2CID 25175486 .
- Graboyes, EM; Sinha, P; Thorstad, WL; Rich, JT; Haughey, BH (noviembre de 2015). "Manejo de los primarios desconocidos relacionados con el virus del papiloma humano de la cabeza y el cuello con un abordaje quirúrgico transoral". Cabeza y cuello . 37 (11): 1603-11. doi : 10.1002 / hed.23800 . PMID 24931847 . S2CID 33000811 .
- Haughey, Bruce H .; Hinni, Michael L .; Salassa, John R .; Hayden, Richard E .; Grant, David G .; Rich, Jason T .; Milov, Simon; Lewis, James S .; Krishna, Murli (diciembre de 2011). "Microcirugía láser transoral como tratamiento primario para el cáncer de orofaringe en estadio avanzado: un estudio multicéntrico de Estados Unidos". Cabeza y cuello . 33 (12): 1683–1694. doi : 10.1002 / hed.21669 . PMID 21284056 . S2CID 10611085 .
- Mehta, V; Johnson, P; Tassler, A; Kim, S; Ferris, RL; Nance, M; Johnson, JT; Duvvuri, U (enero de 2013). "Un nuevo paradigma para el diagnóstico y manejo de tumores primarios desconocidos de cabeza y cuello: un papel de la cirugía robótica transoral" . El laringoscopio . 123 (1): 146-151. doi : 10.1002 / lary.23562 . PMID 23154813 . S2CID 321364 .
- Moore, Eric J .; Hinni, Michael L .; Olsen, Kerry D .; Price, Daniel L .; Laborde, Rebecca R .; Inman, Jared C. (junio de 2012). "Consideraciones de costos en el tratamiento del carcinoma de células escamosas de orofaringe". Otorrinolaringología – Cirugía de cabeza y cuello . 146 (6): 946–951. doi : 10.1177 / 0194599812437534 . PMID 22344182 . S2CID 40004254 .
- Moore, Eric J .; Henstrom, Doug K .; Olsen, Kerry D .; Kasperbauer, Jan L .; McGree, Michaela E. (marzo de 2009). "Resección transoral del carcinoma de células escamosas de amígdalas". El laringoscopio . 119 (3): 508–515. doi : 10.1002 / lary.20124 . PMID 19235742 . S2CID 26256802 .
- Moore, Eric J .; Olsen, Kerry D .; Kasperbauer, Jan L. (noviembre de 2009). "Cirugía robótica transoral para el carcinoma de células escamosas de orofaringe: un estudio prospectivo de viabilidad y resultados funcionales". El laringoscopio . 119 (11): 2156–2164. doi : 10.1002 / lary.20647 . PMID 19824067 . S2CID 20097467 .
- Moore, Eric J .; Olsen, Steven M .; Laborde, Rebecca R .; García, Joaquín J .; Walsh, Francis J .; Price, Daniel L .; Janus, Jeffrey R .; Kasperbauer, Jan L .; Olsen, Kerry D. (marzo de 2012). "Resultados funcionales y oncológicos a largo plazo de la cirugía robótica transoral para el carcinoma de células escamosas orofaríngeas" . Actas de Mayo Clinic . 87 (3): 219–225. doi : 10.1016 / j.mayocp.2011.10.007 . PMC 3538408 . PMID 22386176 .
- Moore, Eric J .; Hinni, Michael L. (abril de 2013). "Revisión crítica: microcirugía láser transoral y cirugía asistida por robot para el cáncer de orofaringe, incluido el cáncer relacionado con el virus del papiloma humano". Revista Internacional de Oncología Radioterápica, Biología, Física (Revisión). 85 (5): 1163-1167. doi : 10.1016 / j.ijrobp.2012.08.033 . PMID 23182390 .
- Patel, SA; Magnuson, JS; Holsinger, FC; et al. (Noviembre de 2013). "Cirugía robótica para el carcinoma primario de células escamosas de cabeza y cuello de sitio desconocido" . JAMA Otorrinolaringología – Cirugía de cabeza y cuello . 139 (11): 1203–1211. doi : 10.1001 / Jamaoto.2013.5189 . PMID 24136446 .
- Pollei, Taylor R .; Hinni, Michael L .; Moore, Eric J .; Hayden, Richard E .; Olsen, Kerry D .; Casler, John D .; Walter, Logan C. (1 de noviembre de 2013). "Análisis de factores de riesgo y hemorragia postoperatoria en cirugía transoral de la orofaringe" . JAMA Otorrinolaringología – Cirugía de cabeza y cuello . 139 (11): 1212–8. doi : 10.1001 / jamaoto.2013.5097 . PMID 24113922 .
- Rinaldi, V; Pagani, D; Torretta, S; Pignataro, L (26 de septiembre de 2013). "Cirugía robótica transoral en el manejo de tumores de cabeza y cuello" . Ecancermedicalscience . 7 : 359. doi : 10.3332 / ecancer.2013.359 . PMC 3782590 . PMID 24073017 .
- Sinclair, CF; McColloch, NL; Carroll, WR; Rosenthal, EL; Desmond, RA; Magnuson, JS (noviembre de 2011). "Resultados funcionales objetivos y percibidos por el paciente después de la cirugía robótica transoral para el carcinoma de orofaringe temprano" . Archivos de Otorrinolaringología – Cirugía de Cabeza y Cuello . 137 (11): 1112–6. doi : 10.1001 / archoto.2011.172 . PMID 22106235 .
- Steiner, Wolfgang; Fierek, Oliver; Ambrosch, Petra; Hommerich, Christian P .; Kron, Martina (1 de enero de 2003). "Microcirugía láser transoral para el carcinoma de células escamosas de la base de la lengua" . Archivos de Otorrinolaringología – Cirugía de Cabeza y Cuello . 129 (1): 36–43. doi : 10.1001 / archotol.129.1.36 . PMID 12525192 .
- Walvekar, Rohan R .; Li, Ryan J .; Gooding, William E .; Gibson, Michael K .; Heron, Dwight; Johnson, Jonas T .; Ferris, Robert L. (diciembre de 2008). "Papel de la cirugía en cánceres limitados (T1-2, N0-1) de la orofaringe". El laringoscopio . 118 (12): 2129–2134. doi : 10.1097 / MLG.0b013e3181857950 . PMID 18948826 . S2CID 8072424 .
- Weinstein, Gregory S .; O'Malley, Bert W .; Magnuson, J. Scott; Carroll, William R .; Olsen, Kerry D .; Daio, Lixia; Moore, Eric J .; Holsinger, F. Christopher (agosto de 2012). "Cirugía robótica transoral: un estudio multicéntrico para evaluar la viabilidad, la seguridad y los márgenes quirúrgicos". El laringoscopio . 122 (8): 1701-1707. doi : 10.1002 / lary.23294 . PMID 22752997 . S2CID 30048884 .
- White, Hilliary N .; Moore, Eric J .; Rosenthal, Eben L .; Carroll, William R .; Olsen, Kerry D .; Desmond, Reneé A .; Magnuson, J. Scott (20 de diciembre de 2010). "Cirugía transoral asistida por robot para el carcinoma de células escamosas de cabeza y cuello" . Archivos de Otorrinolaringología – Cirugía de Cabeza y Cuello . 136 (12): 1248–52. doi : 10.1001 / archoto.2010.216 . PMID 21173375 .
- Woolgar, Julia Anne; Triantafyllou, Asterios (noviembre de 2005). "Una valoración histopatológica de márgenes quirúrgicos en muestras de resección de cáncer oral y orofaríngeo". Oncología oral . 41 (10): 1034-1043. doi : 10.1016 / j.oraloncology.2005.06.008 . PMID 16129652 .
Radiación
- Adelstein, David J .; Li, Yi; Adams, George L .; Wagner, Henry; Kish, Julie A .; Ensley, John F .; Schuller, David E .; Forastiere, Arlene A. (enero de 2003). "Una comparación intergrupal de fase III de la radioterapia estándar y dos programas de quimiorradioterapia concurrente en pacientes con cáncer de cabeza y cuello de células escamosas irresecables". Revista de Oncología Clínica . 21 (1): 92–98. doi : 10.1200 / JCO.2003.01.008 . PMID 12506176 .
- Al-Mamgani, Abrahim; van Rooij, Peter; Verduijn, Gerda M .; Mehilal, Robert; Kerrebijn, Jeroen D .; Levendag, Peter C. (febrero de 2013). "El impacto de la modalidad de tratamiento y la técnica de radiación en los resultados y la toxicidad de los pacientes con cáncer de orofaringe localmente avanzado". El laringoscopio . 123 (2): 386–393. doi : 10.1002 / lary.23699 . PMID 23404489 . S2CID 37351159 .
- Bedi, Meena; Firat, Selim; Semenenko, Vladimir A .; Schultz, Christopher; Tripp, Patrick; Byhardt, Roger; Wang, Dian (mayo de 2012). "Irradiación electiva de los ganglios linfáticos con radioterapia de intensidad modulada: ¿Es necesario el fraccionamiento de dosis convencional?". Revista Internacional de Oncología Radioterápica, Biología, Física . 83 (1): e87 – e92. doi : 10.1016 / j.ijrobp.2011.12.016 . PMID 22516389 .
- Beitler, Jonathan J .; Zhang, Qiang; Fu, Karen K .; Trotti, Andy; Spencer, Sharon A .; Jones, Christopher U .; Garden, Adam S .; Shenouda, George; Harris, Jonathan; Ang, Kian K. (mayo de 2014). "Resultados finales de control local-regional y toxicidad tardía de RTOG 9003: un ensayo aleatorio de radiación de fraccionamiento alterado para cáncer de cabeza y cuello localmente avanzado" . Revista Internacional de Oncología Radioterápica, Biología, Física . 89 (1): 13-20. doi : 10.1016 / j.ijrobp.2013.12.027 . PMC 4664465 . PMID 24613816 .
- Bourhis, Jean; Overgaard, Jens; Audry, Hélène; et al. (Septiembre de 2006). "Radioterapia hiperfraccionada o acelerada en cáncer de cabeza y cuello: un metaanálisis". The Lancet . 368 (9538): 843–854. doi : 10.1016 / S0140-6736 (06) 69121-6 . PMID 16950362 . S2CID 20670949 .
- Caudell, Jimmy J .; Schaner, Philip E .; Desmond, Renee A .; Meredith, Ruby F .; Spencer, Sharon A .; Bonner, James A. (febrero de 2010). "Factores dosimétricos asociados con la disfagia a largo plazo después de la radioterapia definitiva para el carcinoma de células escamosas de cabeza y cuello". Revista Internacional de Oncología Radioterápica, Biología, Física . 76 (2): 403–409. doi : 10.1016 / j.ijrobp.2009.02.017 . PMID 19467801 .
- Chen, Allen M .; Li, Judy; Beckett, Laurel A .; Zhara, Talia; Adiós, Gregory; Lau, Derick H .; Gandour-Edwards, Regina; Vaughan, Andrew T .; Purdy, James A. (enero de 2013). "Tasas de respuesta diferencial a la irradiación entre pacientes con cáncer de orofaringe positivo y negativo del virus del papiloma humano". El laringoscopio . 123 (1): 152-157. doi : 10.1002 / lary.23570 . PMID 23008061 . S2CID 5106261 .
- Chin, Re-I; Spencer, Christopher R .; DeWees, Todd; et al. (Noviembre de 2016). "Reevaluación de la dosis de radiación posoperatoria en el tratamiento del cáncer de orofaringe positivo al virus del papiloma humano". Cabeza y cuello . 38 (11): 1643–1649. doi : 10.1002 / hed.24486 . PMID 27152851 . S2CID 3577182 .
- Cramer, John David; Ferris, Robert L .; Duvvuri, Umamaheswar (20 de mayo de 2018). "Desintensificación del tratamiento a cirugía solo para cáncer de orofaringe asociado al virus del papiloma humano en estadio I". Revista de Oncología Clínica . 36 (suplemento 15): 6003. doi : 10.1200 / JCO.2018.36.15_suppl.6003 .
- Daly, Megan E .; Le, Quynh-Thu; Maxim, Peter G .; Vaya, Billy W .; Kaplan, Michael J .; Fischbein, Nancy J .; Pinto, Harlan; Chang, Daniel T. (abril de 2010). "Radioterapia de intensidad modulada en el tratamiento del cáncer de orofaringe: resultados clínicos y patrones de fracaso". Revista Internacional de Oncología Radioterápica, Biología, Física . 76 (5): 1339-1346. doi : 10.1016 / j.ijrobp.2009.04.006 . PMID 19540068 .
- Deasy, Joseph O .; Moiseenko, Vitali; Marks, Lawrence; Chao, KS Clifford; Nam, Jiho; Eisbruch, Avraham (marzo de 2010). "Efectos de dosis-volumen de radioterapia sobre la función de las glándulas salivales" . Revista Internacional de Oncología Radioterápica, Biología, Física . 76 (3): S58 – S63. doi : 10.1016 / j.ijrobp.2009.06.090 . PMC 4041494 . PMID 20171519 .
- Dok, Rüveyda; Kalev, Peter; Van Limbergen, Evert Jan; Asbagh, Layka Abbasi; Vázquez, Iria; Hauben, Esther; Sablina, Anna; Nuyts, Sandra (15 de marzo de 2014). "p16INK4a afecta la reparación del ADN mediada por recombinación homóloga en tumores de cabeza y cuello positivos para el virus del papiloma humano" . Investigación del cáncer . 74 (6): 1739-1751. doi : 10.1158 / 0008-5472.CAN-13-2479 . PMID 24473065 .
- Feng, Felix Y .; Kim, Hyungjin M .; Lyden, Teresa H .; Haxer, Marc J .; Feng, Mary; Worden, Frank P .; Chepeha, Douglas B .; Eisbruch, Avraham (agosto de 2007). "Radioterapia de intensidad modulada del cáncer de cabeza y cuello con el objetivo de reducir la disfagia: relaciones tempranas dosis-efecto para las estructuras de deglución". Revista Internacional de Oncología Radioterápica, Biología, Física . 68 (5): 1289–1298. doi : 10.1016 / j.ijrobp.2007.02.049 . PMID 17560051 .
- Forastiere, Arlene A .; Zhang, Qiang; Weber, Randal S .; et al. (Marzo de 2013). "Resultados a largo plazo de RTOG 91-11: una comparación de tres estrategias de tratamiento no quirúrgico para preservar la laringe en pacientes con cáncer de laringe localmente avanzado" . Revista de Oncología Clínica . 31 (7): 845–852. doi : 10.1200 / JCO.2012.43.6097 . PMC 3577950 . PMID 23182993 .
- Fu, Karen K .; Pajak, Thomas F .; Trotti, Andy; Jones, Christopher U .; Spencer, Sharon A .; Phillips, Theodore L .; Garden, Adam S .; Ridge, John A .; Cooper, Jay S .; Ang, K. Kian (agosto de 2000). "Un estudio aleatorizado de fase III del grupo de oncología de radioterapia (RTOG) para comparar el hiperfraccionamiento y dos variantes de fraccionamiento acelerado con la radioterapia de fraccionamiento estándar para carcinomas de células escamosas de cabeza y cuello: primer informe de RTOG 9003". Revista Internacional de Oncología Radioterápica, Biología, Física . 48 (1): 7–16. doi : 10.1016 / S0360-3016 (00) 00663-5 . PMID 10924966 .
- Garden, Adam S .; Dong, Lei; Morrison, William H .; et al. (Marzo de 2013). "Patrones de recurrencia de la enfermedad después del tratamiento del cáncer de orofaringe con radioterapia de intensidad modulada". Revista Internacional de Oncología Radioterápica, Biología, Física . 85 (4): 941–947. doi : 10.1016 / j.ijrobp.2012.08.004 . PMID 22975604 .
- Heymach, John; Krilov, Lada; Alberg, Anthony; Baxter, Nancy; Chang, Susan Marina; Corcoran, Ryan B .; Dale, William; DeMichele, Angela; Magid Diefenbach, Catherine S .; Dreicer, Robert; Epstein, Andrew S .; Gillison, Maura L .; Graham, David L .; Jones, Joshua; Ko, Andrew H .; López, Ana María; Maki, Robert G .; Rodríguez-Galindo, Carlos; Schilsky, Richard L .; Sznol, Mario; Westin, Shannon Neville; Burstein, Harold (abril de 2018). "Clinical Cancer Advances 2018: Informe anual sobre el progreso contra el cáncer de la Sociedad Americana de Oncología Clínica". Revista de Oncología Clínica . 36 (10): 1020–1044. doi : 10.1200 / JCO.2017.77.0446 . PMID 29380678 .
- Kramer, Simon; Gelber, Richard D .; Snow, James B .; Marcial, Victor A .; Lowry, Louis D .; Davis, Lawrence W .; Chandler, Richard (septiembre de 1987). "Radioterapia y cirugía combinadas en el manejo del cáncer avanzado de cabeza y cuello: informe final del estudio 73-03 del grupo de oncología radioterapia". Cirugía de cabeza y cuello . 10 (1): 19–30. doi : 10.1002 / hed.2890100105 . PMID 3449477 .
- Langendijk, Johannes A .; Doornaert, Patricia; Verdonck-de Leeuw, Irma M .; Leemans, Charles R .; Aaronson, Neil K .; Slotman, Ben J. (agosto de 2008). "Impacto de la toxicidad relacionada con el tratamiento tardío en la calidad de vida de los pacientes con cáncer de cabeza y cuello tratados con radioterapia". Revista de Oncología Clínica . 26 (22): 3770–3776. doi : 10.1200 / JCO.2007.14.6647 . PMID 18669465 .
- Levendag, Peter C .; Teguh, David N .; Voet, Peter; et al. (Octubre de 2007). "Los trastornos de disfagia en pacientes con cáncer de orofaringe se ven afectados significativamente por la dosis de radioterapia al músculo constrictor superior y medio: una relación dosis-efecto". Radioterapia y Oncología . 85 (1): 64–73. doi : 10.1016 / j.radonc.2007.07.009 . PMID 17714815 .
- Li, Baoqing; Li, Dan; Lau, Derick H; Adiós, D Gregory; Luu, Quang; Rocke, David M; Newman, Kathleen; Courquin, Jean; Purdy, James A; Chen, Allen M (2009). "Análisis clínico-dosimétrico de medidas de disfagia, incluida la dependencia del tubo de gastrostomía entre pacientes con cáncer de cabeza y cuello tratados definitivamente con radioterapia de intensidad modulada con quimioterapia concurrente" . Oncología Radioterápica . 4 (1): 52. doi : 10.1186 / 1748-717X-4-52 . PMC 2785826 . PMID 19909531 .
- Maccomb, WS; Fletcher, GH (marzo de 1957). "Combinación planificada de cirugía y radiación en el tratamiento de cánceres primarios avanzados de cabeza y cuello". The American Journal of Roentgenology, Radium Therapy, and Nuclear Medicine . 77 (3): 397–414. PMID 13403033 .
- Monroe, Marcus M .; Buchmann, Luke O .; Hunt, Jason P .; Hitchcock, Ying J .; Lloyd, Shane; Hashibe, Mia (abril de 2017). "El beneficio de la radiación adyuvante en el carcinoma de células escamosas orofaríngeas T1-2 N1 tratado quirúrgicamente" . Otorrinolaringología Investigativa con Laringoscopio . 2 (2): 57–62. doi : 10.1002 / lio2.64 . PMC 5527368 . PMID 28894823 .
- O'Sullivan, B; Warde, P; Grice, B; Goh, C; Payne, D; Liu, F.-F; Waldron, J; Bayley, A; Irlandés, J; Gullane, P; Cummings, B (octubre de 2001). "Los beneficios y las dificultades de la radioterapia ipsilateral en el carcinoma de la región amigdalina". Revista Internacional de Oncología Radioterápica, Biología, Física . 51 (2): 332–343. doi : 10.1016 / S0360-3016 (01) 01613-3 . PMID 11567806 .
- Parsons, James T .; Mendenhall, William M .; Stringer, Scott P .; et al. (1 de junio de 2002). "Carcinoma de células escamosas de orofaringe: cirugía, radioterapia o ambas" . Cáncer . 94 (11): 2967–2980. doi : 10.1002 / cncr.10567 . PMID 12115386 . S2CID 34438428 .
- Peters, Lester J; Goepfert, Helmuth; Ang, K. Kian; et al. (Abril de 1993). "Evaluación de la dosis para la radioterapia postoperatoria de cáncer de cabeza y cuello: primer informe de un ensayo prospectivo aleatorizado". Revista Internacional de Oncología Radioterápica, Biología, Física . 26 (1): 3-11. doi : 10.1016 / 0360-3016 (93) 90167-T . PMID 8482629 .
- Rich, Jason T .; Milov, Simon; Lewis, James S .; Thorstad, Wade L .; Adkins, Douglas R .; Haughey, Bruce H. (septiembre de 2009). "Microcirugía láser transoral (TLM) ± terapia adyuvante para el cáncer de orofaringe en estadio avanzado" . El laringoscopio . 119 (9): 1709-1719. doi : 10.1002 / lary.20552 . PMC 3877921 . PMID 19572271 .
- Robin, Tyler P .; Gan, Gregory N .; Tam, Moisés; Westerly, David; Riaz, Nadeem; Karam, Sana D .; Lee, Nancy; Raben, David (abril de 2016). "Seguridad de la preservación de la glándula submandibular contralateral en cánceres orofaríngeos localmente avanzados: una revisión multicéntrica". Cabeza y cuello . 38 (4): 506–511. doi : 10.1002 / hed.23928 . PMID 25482748 . S2CID 2317606 .
- Rosenthal, David I .; Mohamed, Abdallah SR; Garden, Adam S .; Morrison, William H .; El-Naggar, Adel K .; Kamal, Mona; Weber, Randal S .; Fuller, Clifton D .; Peters, Lester J. (agosto de 2017). "Informe final de un ensayo prospectivo aleatorizado para evaluar la relación dosis-respuesta para radioterapia posoperatoria y grupos de riesgo patológico en pacientes con cáncer de cabeza y cuello" . Revista Internacional de Oncología Radioterápica, Biología, Física . 98 (5): 1002–1011. doi : 10.1016 / j.ijrobp.2017.02.218 . PMC 5518636 . PMID 28721881 .
- Sher, David J .; Adelstein, David J .; Bajaj, Gopal K .; et al. (Julio de 2017). "Radioterapia para el carcinoma de células escamosas de orofaringe: resumen ejecutivo de una guía de práctica clínica basada en evidencia de ASTRO" . Oncología Radioterápica Práctica . 7 (4): 246-253. doi : 10.1016 / j.prro.2017.02.002 . PMID 28428019 .
- Tsai, Chiaojung Jillian; Jackson, Andrew; Setton, Jeremy; Riaz, Nadeem; McBride, Sean; Leeman, Jonathan; Kowalski, Alex; Happersett, Laura; Lee, Nancy Y. (noviembre de 2017). "Modelado de la respuesta a la dosis para la disfagia tardía en pacientes con cáncer de cabeza y cuello en la era moderna de la quimiorradiación definitiva" . Informática Clínica del Cáncer de JCO . 1 (1): 1–7. doi : 10.1200 / cci.17.00070 . PMC 6873915 . PMID 30657398 .
- Vikram, Bhadrasain; Fuerte, Elliot W .; Shah, Jatin P .; Spiro, Ronald (enero de 1984). "Fallo en el sitio primario después del tratamiento multimodal en cáncer de cabeza y cuello avanzado". Cirugía de cabeza y cuello . 6 (3): 720–723. doi : 10.1002 / hed.2890060303 . PMID 6693287 .
- Tupchong, Leslie; Phil, D .; Scott, Charles B .; et al. (Enero de 1991). "Estudio aleatorizado de radioterapia preoperatoria versus postoperatoria en carcinoma avanzado de cabeza y cuello: seguimiento a largo plazo del estudio RTOG 73-03". Revista Internacional de Oncología Radioterápica, Biología, Física . 20 (1): 21-28. doi : 10.1016 / 0360-3016 (91) 90133-O . PMID 1993628 .
- Woody, Neil M .; Koyfman, Shlomo A .; Xia, Ping; et al. (Febrero de 2016). "El control regional se conserva después de la radioterapia con dosis reducida en los ganglios linfáticos afectados en el cáncer de orofaringe con VPH positivo". Oncología oral . 53 : 91–96. doi : 10.1016 / j.oraloncology.2015.11.004 . PMID 26711089 .
Quimioterapia y quimiorradiación.
- Ang, K. Kian; Zhang, Qiang; Rosenthal, David I .; et al. (20 de septiembre de 2014). "Ensayo aleatorizado de fase III de radiación acelerada simultánea más cisplatino con o sin cetuximab para el carcinoma de cabeza y cuello en estadio III a IV: RTOG 0522" . Revista de Oncología Clínica . 32 (27): 2940–2950. doi : 10.1200 / JCO.2013.53.5633 . PMC 4162493 . PMID 25154822 .
- Bachaud, Jean-Marc; Cohen-Jonathan, Elizabeth; Alzieu, Claude; David, Jean-Marc; Serrano, Elie; Daly-Schveitzer, Nicolas (diciembre de 1996). "Radioterapia posoperatoria combinada e infusión semanal de cisplatino para carcinoma de cabeza y cuello localmente avanzado: informe final de un ensayo aleatorizado". Revista Internacional de Oncología Radioterápica, Biología, Física . 36 (5): 999–1004. doi : 10.1016 / S0360-3016 (96) 00430-0 . PMID 8985019 .
- Bernier, Jacques; Domenge, Christian; Ozsahin, Mahmut; et al. (6 de mayo de 2004). "Irradiación postoperatoria con o sin quimioterapia concomitante para el cáncer de cabeza y cuello localmente avanzado". Revista de Medicina de Nueva Inglaterra . 350 (19): 1945-1952. doi : 10.1056 / NEJMoa032641 . PMID 15128894 .
- Bernier, Jacques; Cooper, Jay S .; Pajak, TF; et al. (Octubre de 2005). "Definición de los niveles de riesgo en los cánceres de cabeza y cuello localmente avanzados: un análisis comparativo de la radiación posoperatoria simultánea más ensayos de quimioterapia de la EORTC (# 22931) y RTOG (# 9501)". Cabeza y cuello . 27 (10): 843–850. doi : 10.1002 / hed.20279 . PMID 16161069 . S2CID 13746453 .
- Blanchard, Pierre; Baujat, Bertrand; Holostenco, Victoria; Bourredjem, Abderrahmane; Baey, Charlotte; Bourhis, Jean; Pignon, Jean-Pierre (julio de 2011). "Metanálisis de quimioterapia en cáncer de cabeza y cuello (MACH-NC): un análisis completo por sitio del tumor". Radioterapia y Oncología . 100 (1): 33–40. doi : 10.1016 / j.radonc.2011.05.036 . PMID 21684027 .
- Bonner, James A; Harari, Paul M; Giralt, Jordi; et al. (Enero de 2010). "Radioterapia más cetuximab para el cáncer de cabeza y cuello locorregionalmente avanzado: datos de supervivencia a 5 años de un ensayo aleatorizado de fase 3 y relación entre la erupción inducida por cetuximab y la supervivencia". The Lancet Oncology . 11 (1): 21-28. doi : 10.1016 / S1470-2045 (09) 70311-0 . PMID 19897418 .
- Calais, Gilles; Bardet, Etienne; Señor, Christian; Alfonsi, Marc; Bourhis, Jean; Rhein, Béatrix; Tortochaux, Jacques; Hombre, Yooye Tao Kong; Auvray, Hugues; Garaud, Pascal (enero de 2004). "Radioterapia con docetaxel semanal concomitante para el carcinoma de orofaringe en estadios III / IV. Resultados del ensayo de fase II de 98-02 GORTEC". Revista Internacional de Oncología Radioterápica, Biología, Física . 58 (1): 161-166. doi : 10.1016 / S0360-3016 (03) 01370-1 . PMID 14697434 .
- Chen, Allen M; Felix, Carol; Wang, Pin-Chieh; et al. (Junio de 2017). "Radioterapia de dosis reducida para el carcinoma de células escamosas de la orofaringe asociado al virus del papiloma humano: un estudio de fase 2 de un solo brazo" . The Lancet Oncology (manuscrito enviado). 18 (6): 803–811. doi : 10.1016 / S1470-2045 (17) 30246-2 . PMC 6488353 . PMID 28434660 .
- Chera, Bhishamjit S .; Amdur, Robert J .; Tepper, Joel; et al. (Diciembre de 2015). "Ensayo de fase 2 de quimiorradioterapia desintensificada para el carcinoma de células escamosas orofaríngeas asociado al virus del papiloma humano de riesgo favorable". Revista Internacional de Oncología Radioterápica, Biología, Física . 93 (5): 976–985. doi : 10.1016 / j.ijrobp.2015.08.033 . PMID 26581135 .
- Cmelak, Anthony J .; Li, Sigui; Goldwasser, Meredith A .; Murphy, Barbara; Cannon, Michael; Pinto, Harlan; Rosenthal, David I .; Gillison, Maura; Forastiere, Arlene A. (septiembre de 2007). "Ensayo de fase II de quimiorradiación para la preservación de órganos en carcinomas de células escamosas en estadio III o IV resecables de laringe u orofaringe: resultados del estudio E2399 del Eastern Cooperative Oncology Group". Revista de Oncología Clínica . 25 (25): 3971–3977. doi : 10.1200 / JCO.2007.10.8951 . PMID 17761982 .
- Cohen, EE; Karrison, TG; Kocherginsky, M; et al. (1 de septiembre de 2014). "Ensayo aleatorizado de fase III de quimioterapia de inducción en pacientes con cáncer de cabeza y cuello localmente avanzado N2 o N3" . Revista de Oncología Clínica . 32 (25): 2735–43. doi : 10.1200 / JCO.2013.54.6309 . PMC 4876357 . PMID 25049329 .
- Cooper, Jay S .; Pajak, Thomas F .; Forastiere, Arlene A .; et al. (6 de mayo de 2004). "Radioterapia y quimioterapia concurrentes postoperatorias para el carcinoma de células escamosas de alto riesgo de cabeza y cuello". Revista de Medicina de Nueva Inglaterra . 350 (19): 1937-1944. doi : 10.1056 / NEJMoa032646 . PMID 15128893 .
- Cooper, Jay S .; Zhang, Qiang; Pajak, Thomas F .; et al. (Diciembre 2012). "Seguimiento a largo plazo del ensayo de fase III RTOG 9501 / Intergrupo: radioterapia y quimioterapia concurrentes posoperatorias en el carcinoma de células escamosas de alto riesgo de cabeza y cuello" . Revista Internacional de Oncología Radioterápica, Biología, Física . 84 (5): 1198–1205. doi : 10.1016 / j.ijrobp.2012.05.008 . PMC 3465463 . PMID 22749632 .
- Díaz, Roberto; Jaboin, Jerry J .; Morales-Paliza, Manuel; et al. (Junio de 2010). "Hipotiroidismo como consecuencia de la radioterapia de intensidad modulada con quimioterapia concurrente basada en taxanos para el cáncer de cabeza y cuello localmente avanzado". Revista Internacional de Oncología Radioterápica, Biología, Física . 77 (2): 468–476. doi : 10.1016 / j.ijrobp.2009.05.018 . PMID 19577867 .
- Eisbruch, Avraham; Schwartz, Marco; Rasch, Coen; Vineberg, Karen; Damen, Eugene; Van As, Corina J .; Marsh, Robin; Pameijer, Frank A .; Balm, Alfons JM (diciembre de 2004). "Disfagia y aspiración después de quimiorradioterapia para el cáncer de cabeza y cuello: ¿Qué estructuras anatómicas se ven afectadas y pueden salvarse con la IMRT?". Revista Internacional de Oncología Radioterápica, Biología, Física . 60 (5): 1425–1439. doi : 10.1016 / j.ijrobp.2004.05.050 . PMID 15590174 .
- Eriksen, JG; Lassen, P .; Overgaard, J. (2010). "¿Todos los pacientes con cáncer de cabeza y cuello se benefician de la radioterapia y cetuximab concurrente?". The Lancet Oncology . 11 (4): 312–313. doi : 10.1016 / S1470-2045 (10) 70035-8 . PMID 20359659 .
- Givens, Daniel J .; Karnell, Lucy Hynds; Gupta, Anjali K .; Clamon, Gerald H .; Pagedar, Nitin A .; Chang, Kristi E .; Van Daele, Douglas J .; Funk, Gerry F. (21 de diciembre de 2009). "Eventos adversos asociados con la quimiorradioterapia concurrente en pacientes con cáncer de cabeza y cuello" . Archivos de Otorrinolaringología – Cirugía de Cabeza y Cuello . 135 (12): 1209–17. doi : 10.1001 / archoto.2009.174 . PMID 20026818 .
- Haddad, R; O'Neill, A; Rabinowits, G; et al. (Marzo de 2013). "Quimioterapia de inducción seguida de quimiorradioterapia concurrente (quimiorradioterapia secuencial) versus quimiorradioterapia concurrente sola en el cáncer de cabeza y cuello localmente avanzado (PARADIGM): un ensayo aleatorizado de fase 3". The Lancet Oncology . 14 (3): 257–64. doi : 10.1016 / S1470-2045 (13) 70011-1 . PMID 23414589 .
- Hall, SF; Irlandés, JC; Gregg, RW; Groome, PA; Rohland, S. (8 de enero de 2015). "Adherencia y aceptación de las guías de práctica clínica: lecciones aprendidas de una guía de práctica clínica sobre quimioterapia concomitante con radioterapia en el cáncer de cabeza y cuello" . Oncología actual . 22 (2): e61–8. doi : 10.3747 / co.22.2235 . PMC 4399625 . PMID 25908922 .
- Hall, Stephen F; Liu, Fei-Fei; O'Sullivan, Brian; Shi, Willa; Rohland, Susan; Griffiths, Rebecca; Groome, Patti (22 de agosto de 2017). "¿La adición de quimioterapia concurrente a la radioterapia convencional mejoró la supervivencia de los pacientes con cáncer de orofaringe VPH + ve y VPH-ve? Un estudio basado en la población" . Revista británica de cáncer . 117 (8): 1105-1112. doi : 10.1038 / bjc.2017.275 . PMC 5674099 . PMID 28829763 .
- Hunter, Klaudia U .; Schipper, Matthew; Feng, Felix Y .; Lyden, Teresa; Haxer, Mark; Murdoch-Kinch, Carol-Anne; Cornualles, Benjamin; Lee, Connie SY; Chepeha, Douglas B .; Eisbruch, Avraham (marzo de 2013). "Toxicidades que afectan la calidad de vida después de la quimio-IMRT del cáncer de orofaringe: estudio prospectivo de resultados objetivos, evaluados por observadores y notificados por el paciente" . Revista Internacional de Oncología Radioterápica, Biología, Física . 85 (4): 935–940. doi : 10.1016 / j.ijrobp.2012.08.030 . PMC 3556374 . PMID 23040224 .
- Machtay, Mitchell; Moughan, Jennifer; Trotti, Andrew; Garden, Adam S .; Weber, Randal S .; Cooper, Jay S .; Forastiere, Arlene; Ang, K. Kian (20 de julio de 2008). "Factores asociados con la toxicidad tardía grave después de la quimiorradiación concurrente para el cáncer de cabeza y cuello localmente avanzado: un análisis RTOG" . Revista de Oncología Clínica . 26 (21): 3582–3589. doi : 10.1200 / JCO.2007.14.8841 . PMC 4911537 . PMID 18559875 .
- Marur, Shanthi; Li, Shuli; Cmelak, Anthony J .; et al. (10 de febrero de 2017). "E1308: ensayo de fase II de quimioterapia de inducción seguida de radiación de dosis reducida y cetuximab semanal en pacientes con carcinoma de células escamosas resecable asociado al VPH de la orofaringe - Grupo de investigación de cáncer ECOG-ACRIN" . Revista de Oncología Clínica . 35 (5): 490–497. doi : 10.1200 / JCO.2016.68.3300 . PMC 5455313 . PMID 28029303 .
- Nguyen-Tan, Phuc Felix; Zhang, Qiang; Ang, K. Kian; et al. (Diciembre de 2014). "Ensayo aleatorizado de fase III para probar el fraccionamiento acelerado frente al estándar en combinación con cisplatino concurrente para carcinomas de cabeza y cuello en el ensayo del Grupo de radioterapia oncológica 0129: informe a largo plazo de eficacia y toxicidad" . Revista de Oncología Clínica . 32 (34): 3858–3867. doi : 10.1200 / JCO.2014.55.3925 . PMC 4239304 . PMID 25366680 .
- Olson, Brennan; Clayburgh, Daniel R (30 de agosto de 2017). Utilidad de la terapia adyuvante para el carcinoma de orofaringe pN1 . Presentaciones orales. Reunión anual de la Academia Estadounidense de Otorrinolaringología, Chicago, 10 al 13 de septiembre de 2017. Otorrinolaringología: cirugía de cabeza y cuello . 157 (1 supl.). págs. P40 – P173. doi : 10.1177 / 0194599817717251d . PMID 28854010 .
- Owadally, Waheeda; Herido, Chris; Timmins, Hayley; et al. (27 de agosto de 2015). "PATHOS: un ensayo de fase II / III de tratamiento adyuvante estratificado por riesgo, de intensidad reducida en pacientes sometidos a cirugía transoral por cáncer de orofaringe positivo del virus del papiloma humano (VPH)" . BMC Cancer . 15 (1): 602. doi : 10.1186 / s12885-015-1598-x . PMC 4549836 . PMID 26311526 .
- Pignon, Jean-Pierre; le Maître, Aurélie; Bourhis, Jean (octubre de 2007). "Metanálisis de quimioterapia en cáncer de cabeza y cuello (MACH-NC): una actualización". Revista Internacional de Oncología Radioterápica, Biología, Física . 69 (2): S112 – S114. doi : 10.1016 / j.ijrobp.2007.04.088 . PMID 17848275 .
- Posner, MR; Lorch, JH; Goloubeva, O .; Tan, M .; Schumaker, LM; Sarlis, Nueva Jersey; Haddad, RI; Cullen, KJ (mayo de 2011). "Virus del papiloma humano y supervivencia en cáncer de orofaringe en TAX 324: un análisis de subconjunto de un ensayo internacional de fase III" . Annals of Oncology . 22 (5): 1071–1077. doi : 10.1093 / annonc / mdr006 . PMC 4351352 . PMID 21317223 .
- Seiwert, T .; Melotek, JM; Foster, CC; Blair, EA; Karrison, TG; Agrawal, N .; Portugal, L .; Gooi, Z .; Stenson, KM; Brisson, RJ; Arshad, S .; Dekker, A .; Kochanny, S .; Saloura, V .; Spiotto, MT; Villaflor, VM; Haraf, DJ; Vokes, EE (abril de 2018). "OPTIMA: un ensayo de fase 2 de quimioterapia de inducción respuesta-terapia de radiación estratificada dosis y reducción de volumen para VPH + cáncer de orofaringe: análisis de eficacia, toxicidad y subtipo de VPH" . Revista Internacional de Oncología Radioterápica, Biología, Física . 100 (5): 1309. doi : 10.1016 / j.ijrobp.2017.12.025 .
- Su, William; Liu, Jerry; Miles, Brett A .; Genden, Eric M .; Misiukiewicz, Krzysztof J .; Posner, Marshall; Gupta, Vishal; Bakst, Richard L .; Chu, Pei-Yi (8 de diciembre de 2016). "Radioterapia adyuvante sola para cánceres orofaríngeos relacionados con el VPH con características de alto riesgo" . PLOS One . 11 (12): e0168061. Código Bibliográfico : 2016PLoSO..1168061S . doi : 10.1371 / journal.pone.0168061 . PMC 5145232 . PMID 27930732 .
- Szturz, Petr; Seiwert, Tanguy Y .; Vermorken, Jan B. (10 de julio de 2017). "¿Qué tan estándar es el cetuximab de segunda línea en el cáncer de cabeza y cuello recurrente o metastásico en 2017?". Revista de Oncología Clínica . 35 (20): 2229–2231. doi : 10.1200 / JCO.2016.71.8072 . PMID 28471725 .
- Vlacich, Gregory; Spratt, Daniel E .; Díaz, Roberto; Phillips, John G .; Crass, Jostin; Li, Chung-I; Shyr, Yu; Cmelak, Anthony J. (marzo de 2014). "La dosis para el constrictor faríngeo inferior predice la dependencia prolongada del tubo de gastrostomía con radioterapia y quimioterapia de intensidad modulada concurrente para el cáncer de cabeza y cuello localmente avanzado". Radioterapia y Oncología . 110 (3): 435–440. doi : 10.1016 / j.radonc.2013.12.007 . PMID 24440043 .
- Wirth, Lori J. (20 de abril de 2016). "¿Cetuximab en virus del papiloma humano? Carcinoma de orofaringe positivo". Revista de Oncología Clínica . 34 (12): 1289-1291. doi : 10.1200 / JCO.2015.65.1414 . PMID 26884569 .
Desintensificación
- An, Yi; Holsinger, F. Christopher; Husain, Zain A. (20 de diciembre de 2016). "Desintensificación de la terapia adyuvante en el cáncer de orofaringe asociado al virus del papiloma humano" . Cánceres de cabeza y cuello (revisión). 1 (1): 18. doi : 10.1186 / s41199-016-0016-7 . PMC 6460758 . PMID 31093347 .
- Arnaoutakis, Demetri; Sumer, Baran D. (10 de agosto de 2017). "Desintensificación del tratamiento para el cáncer de orofaringe asociado al virus del papiloma humano" . Annals of Surgical Oncology . 24 (12): 3463–3465. doi : 10.1245 / s10434-017-6045-6 . PMID 28799138 .
- Brotherston, Drew C .; Poon, Ian; Le, Tuyen; Leung, Martin; Beso, Alex; Ringash, Jolie; Balogh, Judith; Lee, Justin; Wright, James R. (febrero de 2013). "Preferencias del paciente para la reducción del tratamiento del cáncer de orofaringe" . Cabeza y cuello . 35 (2): 151-159. doi : 10.1002 / hed.22930 . PMID 22431201 . S2CID 30301638 .
- Chera, Bhishamjit S .; Amdur, Robert J. (enero de 2018). "Estado actual y direcciones futuras de la desintensificación del tratamiento en el carcinoma de células escamosas orofaríngeas asociado al virus del papiloma humano". Seminarios de Oncología Radioterápica . 28 (1): 27–34. doi : 10.1016 / j.semradonc.2017.08.001 . PMID 29173753 .
- Kelly, Jacqueline R .; Husain, Zain A .; Burtness, Barbara (noviembre de 2016). "Estrategias de desintensificación del tratamiento para el cáncer de cabeza y cuello" . Revista europea del cáncer . 68 : 125-133. doi : 10.1016 / j.ejca.2016.09.006 . PMC 5734050 . PMID 27755996 .
- Ma, DJ; Precio, K .; Moore, EJ; Patel, SH; Hinni, ML; Chintakuntlawar, AV; García, JJ; Graner, D .; Neben-Wittich, MA; Garcés, Y .; Hallemeier, CL; Precio, DL; Kasperbauer, JL; Janus, JR; Foster, NR; Foote, RL (diciembre de 2017). "Resultados de dos años para MC1273, una evaluación de fase 2 de disminución de dosis agresiva para quimiorradiación adyuvante en carcinoma de células escamosas de orofaringe + VPH (OPSCC)". Revista Internacional de Oncología Radioterápica, Biología, Física . 99 (5): 1320. doi : 10.1016 / j.ijrobp.2017.09.021 .
- Masterson, L; Moualed, D; Liu, ZW; et al. (Octubre de 2014). "Protocolos de tratamiento de desescalada para el carcinoma de células escamosas orofaríngeas asociado al virus del papiloma humano: una revisión sistemática y metanálisis de los ensayos clínicos actuales". Revista europea del cáncer . 50 (15): 2636–48. doi : 10.1016 / j.ejca.2014.07.001 . PMID 25091798 .
- Mirghani, H .; Amén, F .; Blanchard, P .; Moreau, F .; Guigay, J .; Hartl, DM; Lacau St Guily, J. (abril de 2015). "Desescalada del tratamiento en el carcinoma orofaríngeo VPH-positivo: ensayos en curso, cuestiones críticas y perspectivas" . Revista Internacional de Cáncer . 136 (7): 1494–1503. doi : 10.1002 / ijc.28847 . PMID 24622970 . S2CID 21854274 .
- Mirghani, Haitham; Blanchard, Pierre (enero de 2018). "Reducción del tratamiento para el cáncer de orofaringe provocado por el VPH: ¿dónde nos encontramos?" . Oncología Radioterápica Clínica y Traslacional . 8 : 4–11. doi : 10.1016 / j.ctro.2017.10.005 . PMC 5862680 . PMID 29594236 .
- Quon, Harry; Richmon, Jeremy D. (agosto de 2012). "Estrategias de desintensificación de tratamiento para carcinomas de cabeza y cuello asociados al VPH". Clínicas Otorrinolaringológicas de América del Norte . 45 (4): 845–861. doi : 10.1016 / j.otc.2012.04.007 . PMID 22793856 .
Pronóstico
- Al-Mamgani, Abrahim; van Werkhoven, Erik; Navran, Arash; Karakullukcu, Baris; Hamming-Vrieze, Olga; Machiels, Melanie; van der Velden, Lilly-Ann; Vogel, Wouter V .; Klop, W. Martin (septiembre de 2017). "Recurrencia regional contralateral después de la irradiación unilateral electiva del cuello en el carcinoma de orofaringe: una revisión crítica basada en la literatura". Reseñas de tratamientos contra el cáncer . 59 : 102-108. doi : 10.1016 / j.ctrv.2017.07.004 . PMID 28779635 .
- Ang, KK; Harris, J .; Wheeler, R .; et al. (2010). "Virus del papiloma humano y supervivencia de pacientes con cáncer de orofaringe" . Revista de Medicina de Nueva Inglaterra . 363 (1): 24–35. doi : 10.1056 / NEJMoa0912217 . PMC 2943767 . PMID 20530316 .
- Bhattasali, O .; Thompson, LD; Schumacher, A .; Iganej, S. (abril de 2018). "Factores pronósticos radiográficos nodales en el nuevo cáncer orofaríngeo p16 positivo en estadio I de la octava edición del AJCC: ¿Son todas las enfermedades N1 iguales?" . Revista Internacional de Oncología Radioterápica, Biología, Física . 99 (2): S137. doi : 10.1016 / j.ijrobp.2017.06.317 .
- Chernock, RD; El-mofty, SK; Thorstad, WL; Parvin, CA; Lewis, JS (2009). "Carcinoma de células escamosas no queratinizante relacionado con el VPH de la orofaringe: utilidad de las características microscópicas para predecir el resultado del paciente" . Patología de cabeza y cuello . 3 (3): 186-194. doi : 10.1007 / s12105-009-0126-1 . PMC 2811624 . PMID 20596971 .
- Fakhry, Carole; Zhang, Qiang; Nguyen-Tân, Phuc Felix; et al. (4 de agosto de 2017). "Desarrollo y validación de nomogramas predictivos de supervivencia general y libre de progresión en pacientes con cáncer de orofaringe" . Revista de Oncología Clínica . 35 (36): 4057–4065. doi : 10.1200 / JCO.2016.72.0748 . PMC 5736236 . PMID 28777690 .
- Fischer, CA; Kampmann, M .; Zlobec, I .; Green, E .; Tornillo, L .; Lugli, A .; Wolfensberger, M .; Terracciano, LM (27 de abril de 2010). "Expresión de p16 en el cáncer de orofaringe: su impacto en la estadificación y el pronóstico en comparación con los parámetros de estadificación clínica convencional" (PDF) . Annals of Oncology . 21 (10): 1961–1966. doi : 10.1093 / annonc / mdq210 . PMID 20423915 .
- Gillison, Maura L. (20 de diciembre de 2006). "Virus del papiloma humano y pronóstico del carcinoma de células escamosas orofaríngeas: implicaciones para la investigación clínica en cánceres de cabeza y cuello". Revista de Oncología Clínica (Editorial). 24 (36): 5623–5625. doi : 10.1200 / JCO.2006.07.1829 . PMID 17179099 .
- Gillison, Maura L .; Zhang, Qiang; Jordan, Richard; Xiao, Weihong; Westra, William H .; Trotti, Andy; Spencer, Sharon; Harris, Jonathan; Chung, Christine H .; Ang, K. Kian (10 de junio de 2012). "Tabaquismo y mayor riesgo de muerte y progresión para pacientes con cáncer de orofaringe p16 positivo y p16 negativo" . Revista de Oncología Clínica . 30 (17): 2102–2111. doi : 10.1200 / JCO.2011.38.4099 . PMC 3397696 . PMID 22565003 .
- Hafkamp, Harriët C .; Manni, JJ; Haesevoets, A .; Voogd, AC; Schepers, M .; Bot, FJ; Hopman, AHN; Ramaekers, FCS; Speel, Ernst-Jan M. (15 de junio de 2008). "Diferencias marcadas en la tasa de supervivencia entre fumadores y no fumadores con carcinomas amigdalares asociados al VPH 16" . Revista Internacional de Cáncer . 122 (12): 2656–2664. doi : 10.1002 / ijc.23458 . PMID 18360824 . S2CID 25320075 .
- Haughey, Bruce H .; Sinha, Parul (septiembre de 2012). "Factores de pronóstico y supervivencia exclusivos del cáncer de orofaringe p16 + tratado quirúrgicamente". El laringoscopio . 122 (S2): S13 – S33. doi : 10.1002 / lary.23493 . PMID 22926949 . S2CID 31772853 .
- Huang, Shao Hui; Waldron, John N .; Milosevic, Michael; et al. (15 de febrero de 2015). "Valor pronóstico del pretratamiento de neutrófilos, monocitos y linfocitos circulantes en el cáncer de orofaringe estratificado por el estado del virus del papiloma humano" . Cáncer . 121 (4): 545–555. doi : 10.1002 / cncr.29100 . PMID 25336438 . S2CID 926930 .
- Huang, K .; Banerjee, RN; Debenham, B .; Patel, A .; Sabiq, F .; Harold, L .; Skarsgard, DP; Lysack, J .; Ghosh, S .; Quon, HC (abril de 2018). "¿Cuál es el problema con los ganglios enmarañados? Importancia de los ganglios linfáticos enmarañados en el carcinoma de células escamosas orofaríngeas relacionado con el VPH: un estudio de cohorte basado en la población multiinstitucional" . Revista Internacional de Oncología Radioterápica, Biología, Física . 100 (5): 1328. doi : 10.1016 / j.ijrobp.2017.12.059 .
- de Jong, MC; Pramana, J .; Knegjens, JL; Bálsamo, AJM; Van Den Brekel, MWM; Hauptmann, M .; Begg, AC; Rasch, CRN (24 de marzo de 2010). "Los perfiles de expresión génica de alto riesgo y del VPH predicen la respuesta a la quimiorradioterapia en el cáncer de cabeza y cuello, independientemente de los factores clínicos". Radioterapia y Oncología . 95 (3): 365–370. doi : 10.1016 / j.radonc.2010.02.001 . ISSN 1879-0887 . PMID 20346528 .
- Kato, Masanari G .; Ellis, Mark A .; Nguyen, Shaun A .; Day, Terry A. (febrero de 2018). "Predictores de enfermedad ganglionar contralateral-bilateral en cáncer de orofaringe: un estudio de base de datos de cáncer nacional". Cabeza y cuello . 40 (2): 338–348. doi : 10.1002 / hed.24964 . PMID 28963823 . S2CID 10627950 .
- Lewis, James S; Carpintero, Danielle H; Thorstad, Wade L; Zhang, Qin; Haughey, Bruce H (24 de junio de 2011). "La extensión extracapsular es un mal predictor de la recurrencia de la enfermedad en el carcinoma de células escamosas de orofaringe tratado quirúrgicamente" . Patología moderna . 24 (11): 1413-1420. doi : 10.1038 / modpathol.2011.105 . PMC 3925389 . PMID 21701534 .
- Licitra, Lisa; Perrone, Federica; Bossi, Paolo; et al. (20 de diciembre de 2006). "Virus del papiloma humano de alto riesgo afecta el pronóstico en pacientes con carcinoma de células escamosas orofaríngeas tratado quirúrgicamente". Revista de Oncología Clínica . 24 (36): 5630–5636. doi : 10.1200 / JCO.2005.04.6136 . PMID 17179101 .
- Lowy, D .; Munger, K. (2010). "Implicaciones pronósticas del VPH en el cáncer de orofaringe" . The New England Journal of Medicine (Editorial). 363 (1): 82–84. doi : 10.1056 / NEJMe1003607 . PMID 20530315 .
- Martel, María; Alemany, Laia; Taberna, Miren; Mena, Marisa; Tous, Sara; Bagué, Silvia; Castellsagué, Xavier; Quer, Miquel; León, Xavier (enero de 2017). "El papel del VPH en el riesgo de segunda neoplasia primaria en pacientes con carcinoma de orofaringe". Oncología oral . 64 : 37–43. doi : 10.1016 / j.oraloncology.2016.11.011 . PMID 28024722 .
- Maxwell, JH; Kumar, B .; Feng, año fiscal; et al. (9 de febrero de 2010). "Uso de tabaco en pacientes con cáncer de orofaringe avanzado positivo del virus del papiloma humano relacionado con un mayor riesgo de metástasis a distancia y recurrencia del tumor" . Investigación clínica del cáncer . 16 (4): 1226-1235. doi : 10.1158 / 1078-0432.CCR-09-2350 . PMC 2822887 . PMID 20145161 .
- Maxwell, Jessica H .; Ferris, Robert L .; Gooding, William; Cunningham, Diana; Mehta, Vikas; Kim, Seungwon; Myers, Eugene N .; Johnson, Jonas; Chiosea, Simion (septiembre de 2013). "Diseminación extracapsular en carcinoma de cabeza y cuello: impacto del sitio y estado del virus del papiloma humano". Cáncer . 119 (18): 3302–3308. CiteSeerX 10.1.1.663.564 . doi : 10.1002 / cncr.28169 . PMID 23797868 . S2CID 32595866 .
- Nguyen, Nam P .; Ly, Bevan Hong; Betz, Michael; Vinh-Hung, Vincent (18 de junio de 2010). "Importancia de la edad como factor pronóstico del carcinoma amigdalino". Annals of Surgical Oncology . 17 (10): 2570-2577. doi : 10.1245 / s10434-010-1167-0 . PMID 20559738 . S2CID 8833627 .
- O'Sullivan, Brian; Huang, Shao Hui; Siu, Lillian L .; et al. (10 de febrero de 2013). "Subgrupos candidatos de desintensificación en cáncer de orofaringe relacionado con el virus del papiloma humano según el riesgo mínimo de metástasis a distancia". Revista de Oncología Clínica . 31 (5): 543–550. doi : 10.1200 / JCO.2012.44.0164 . PMID 23295795 .
- Ragin, Camille CR; Taioli, Emanuela (15 de octubre de 2007). "Supervivencia del carcinoma de células escamosas de cabeza y cuello en relación con la infección por virus del papiloma humano: revisión y metanálisis" . Revista Internacional de Cáncer . 121 (8): 1813–1820. doi : 10.1002 / ijc.22851 . PMID 17546592 . S2CID 23657353 .
- Rischin, Danny; Young, Richard J .; Fisher, Richard; et al. (20 de septiembre de 2010). "Importancia pronóstica de p16INK4A y virus del papiloma humano en pacientes con cáncer de orofaringe tratados en el ensayo de fase III TROG 02.02" . Revista de Oncología Clínica . 28 (27): 4142–4148. doi : 10.1200 / JCO.2010.29.2904 . PMC 2953971 . PMID 20697079 .
- Routman, David M .; Funk, Ryan K .; Tangsriwong, Kanograt; et al. (Junio de 2017). "Tasas de recaída con cirugía sola en cáncer de células escamosas de orofaringe de grupo de riesgo intermedio y alto relacionado con el virus del papiloma humano: una revisión multiinstitucional". Revista Internacional de Oncología Radioterápica, Biología, Física . 99 (4): 938–946. doi : 10.1016 / j.ijrobp.2017.06.2453 . PMID 28847412 .
- Sinha, Parul; Lewis, James S .; Piccirillo, Jay F .; Kallogjeri, Dorina; Haughey, Bruce H. (15 de julio de 2012). "Diseminación extracapsular y terapia adyuvante en carcinoma de orofaringe p16 positivo relacionado con el virus del papiloma humano". Cáncer . 118 (14): 3519–3530. doi : 10.1002 / cncr.26671 . PMID 22086669 . S2CID 28111538 .
- Sinha, P .; Thorstad, WT; Nussenbaum, B .; Haughey, BH; Adkins, DR; Kallogjeri, D .; Lewis Jr., JS (enero de 2014). "Metástasis a distancia en el carcinoma de células escamosas de orofaringe p16 positivo: un análisis crítico de patrones y resultados" . Oncología oral . 50 (1): 45–51. doi : 10.1016 / j.oraloncology.2013.10.007 . PMC 3942323 . PMID 24211084 .
- Sinha, Parul; Kallogjeri, Dorina; Gay, Hiram; Thorstad, Wade L .; Lewis, James S .; Chernock, Rebecca; Nussenbaum, Brian; Haughey, Bruce H. (mayo de 2015). "El alto número de ganglios metastásicos, no la diseminación extracapsular o la clasificación N es un pronosticador relacionado con los ganglios en el cáncer de orofaringe positivo para p16 resecado transoralmente y disecado en el cuello". Oncología oral . 51 (5): 514–520. doi : 10.1016 / j.oraloncology.2015.02.098 . PMID 25771076 .
- Trosman, Samuel J .; Koyfman, Shlomo A .; Ward, Matthew C .; et al. (1 de mayo de 2015). "Efecto del virus del papiloma humano sobre los patrones de insuficiencia metastásica a distancia en el carcinoma de células escamosas orofaríngeo tratado con quimiorradioterapia" . JAMA Otorrinolaringología – Cirugía de cabeza y cuello . 141 (5): 457–62. doi : 10.1001 / jamaoto.2015.136 . PMID 25742025 .
- Ward, MJ; Thirdborough, SM; Mellows, T; et al. (29 de octubre de 2013). "Los linfocitos infiltrantes de tumores predicen el resultado en el cáncer de orofaringe con VPH positivo" . Revista británica de cáncer . 110 (2): 489–500. doi : 10.1038 / bjc.2013.639 . PMC 3899750 . PMID 24169344 .
Epidemiología
- Anantharaman, Devasena; Muller, David C; Lagiou, Pagona; et al. (Junio de 2016). "Efectos combinados del tabaquismo y el VPH16 en el cáncer de orofaringe" . Revista Internacional de Epidemiología . 45 (3): 752–761. doi : 10.1093 / ije / dyw069 . PMC 5841602 . PMID 27197530 .
- Chaturvedi, A .; Engels, E .; Anderson, W .; Gillison, M. (febrero de 2008). "Tendencias de incidencia de carcinomas de células escamosas orales relacionados y no relacionados con el virus del papiloma humano en los Estados Unidos". Revista de Oncología Clínica . 26 (4): 612–619. doi : 10.1200 / JCO.2007.14.1713 . PMID 18235120 .
- Chaturvedi, Anil K .; Engels, Eric A .; Pfeiffer, Ruth M .; et al. (10 de noviembre de 2011). "Virus del papiloma humano y aumento de la incidencia del cáncer de orofaringe en los Estados Unidos" . Revista de Oncología Clínica . 29 (32): 4294–4301. doi : 10.1200 / JCO.2011.36.4596 . PMC 3221528 . PMID 21969503 .
- Chaturvedi, Anil K .; Anderson, William F .; Lortet-Tieulent, Joannie; Curado, Maria Paula; Ferlay, Jacques; Franceschi, Silvia; Rosenberg, Philip S .; Bray, Freddie; Gillison, Maura L. (20 de diciembre de 2013). "Tendencias mundiales en las tasas de incidencia de cánceres de orofaringe y de cavidad oral" . Revista de Oncología Clínica . 31 (36): 4550–4559. doi : 10.1200 / JCO.2013.50.3870 . PMC 3865341 . PMID 24248688 .
- Chenevert, J; Chiosea, S (enero de 2012). "Incidencia del virus del papiloma humano en carcinomas de células escamosas de orofaringe: ahora y hace 50 años". Patología humana . 43 (1): 17-22. doi : 10.1016 / j.humpath.2011.03.009 . PMID 21777945 .
- Cook, M .; Dawsey, S .; Freedman, N .; Inskip, P .; Wichner, S .; Quraishi, S .; Devesa, S .; McGlynn, K. (2009). "Disparidades de sexo en la incidencia de cáncer por período de tiempo y edad" . Epidemiología, biomarcadores y prevención del cáncer . 18 (4): 1174-1182. doi : 10.1158 / 1055-9965.EPI-08-1118 . PMC 2793271 . PMID 19293308 .
- Dayyani, Farshid; Etzel, Carol J; Liu, Mei; Ho, Chung-Han; Lippman, Scott M; Tsao, Anne S (2010). "Metanálisis del impacto del virus del papiloma humano (VPH) sobre el riesgo de cáncer y la supervivencia general en carcinomas de células escamosas de cabeza y cuello (HNSCC)" . Oncología de cabeza y cuello . 2 (1): 15. doi : 10.1186 / 1758-3284-2-15 . PMC 2908081 . PMID 20587061 .
- D'Souza, G .; Kreimer, A .; Viscidi, R .; Pawlita, M .; Fakhry, C .; Koch, W .; Westra, W .; Gillison, M. (mayo de 2007). "Estudio de casos y controles del virus del papiloma humano y cáncer de orofaringe" . La Revista de Medicina de Nueva Inglaterra . 356 (19): 1944–1956. doi : 10.1056 / NEJMoa065497 . ISSN 0028-4793 . PMID 17494927 . S2CID 18819678 .
- de Martel, Catherine; Ferlay, Jacques; Franceschi, Silvia; Vignat, Jérôme; Bray, Freddie; Forman, David; Plummer, Martyn (junio de 2012). "Carga mundial de cánceres atribuibles a infecciones en 2008: una revisión y análisis sintético". The Lancet Oncology . 13 (6): 607–615. doi : 10.1016 / S1470-2045 (12) 70137-7 . PMID 22575588 .
- de Martel, Catherine; Plummer, Martyn; Vignat, Jerome; Franceschi, Silvia (15 de agosto de 2017). "Carga mundial de cáncer atribuible al VPH por sitio, país y tipo de VPH" . Revista Internacional de Cáncer . 141 (4): 664–670. doi : 10.1002 / ijc.30716 . PMC 5520228 . PMID 28369882 .
- Ernster, J .; Sciotto, C .; O'Brien, M .; Finch, J .; Robinson, L .; Willson, T .; Mathews, M. (diciembre de 2007). "Aumento de la incidencia de cáncer de orofaringe y el papel del virus del papiloma humano oncogénico". El laringoscopio . 117 (12): 2115–2128. doi : 10.1097 / MLG.0b013e31813e5fbb . ISSN 0023-852X . PMID 17891052 . S2CID 38017888 .
- Forman, David; de Martel, Catherine; Lacey, Charles J .; et al. (Noviembre 2012). "Carga global del virus del papiloma humano y enfermedades relacionadas" . La vacuna . 30 : F12 – F23. doi : 10.1016 / j.vaccine.2012.07.055 . PMID 23199955 .
- Gillison, Maura L .; Chaturvedi, Anil K .; Anderson, William F .; Fakhry, Carole (10 de octubre de 2015). "Epidemiología del carcinoma de células escamosas de cabeza y cuello positivos para el virus del papiloma humano" . Revista de Oncología Clínica . 33 (29): 3235–3242. doi : 10.1200 / JCO.2015.61.6995 . PMC 4979086 . PMID 26351338 .
- Habbous, Steven; Chu, Karen P .; Lau, Harold; et al. (13 de agosto de 2017). "Virus del papiloma humano en el cáncer de orofaringe en Canadá: análisis de 5 centros oncológicos integrales mediante imputación múltiple" . Revista de la Asociación Médica Canadiense . 189 (32): E1030 – E1040. doi : 10.1503 / cmaj.161379 . PMC 5555753 . PMID 28808115 .
- Hammarstedt, L .; Lindquist, D .; Dahlstrand, H .; et al. (Diciembre de 2006). "Virus del papiloma humano como factor de riesgo para el aumento de la incidencia de cáncer de amígdalas" . Revista Internacional de Cáncer . 119 (11): 2620–2623. doi : 10.1002 / ijc.22177 . ISSN 0020-7136 . PMID 16991119 . S2CID 20541360 .
- Diablos, Julia E; Berthiller, Julien; Vaccarella, Salvatore; et al. (Febrero de 2010). "Comportamientos sexuales y el riesgo de cánceres de cabeza y cuello: un análisis conjunto en el consorcio internacional de epidemiología del cáncer de cabeza y cuello (INHANCE)" . Revista Internacional de Epidemiología . 39 (1): 166-181. doi : 10.1093 / ije / dyp350 . PMC 2817092 . PMID 20022926 .
- Hemminki, K; Dong, C; Frisch, M (diciembre de 2000). "Amígdalas y otros cánceres del tracto aerodigestivo superior entre pacientes con cáncer de cuello uterino y sus maridos". Revista europea de prevención del cáncer . 9 (6): 433–437. doi : 10.1097 / 00008469-200012000-00010 . PMID 11201683 . S2CID 10517792 .
- Hong, Angela M .; Grulich, Andrew E .; Jones, Deanna; Lee, C. Soon; Garland, Suzanne M .; Dobbins, Timothy A .; Clark, Jonathan R .; Harnett, Gerald B .; Milross, Christopher G .; O'Brien, Christopher J .; Rose, Barbara R. (abril de 2010). "Carcinoma de células escamosas de la orofaringe en varones australianos inducido por dianas de vacuna contra el virus del papiloma humano". La vacuna . 28 (19): 3269–3272. doi : 10.1016 / j.vaccine.2010.02.098 . PMID 20226244 .
- Hong, Angela; Lee, C. Soon; Jones, Deanna; et al. (Mayo de 2016b). "Aumento de la prevalencia del cáncer de orofaringe relacionado con el virus del papiloma humano en Australia durante las últimas 2 décadas". Cabeza y cuello . 38 (5): 743–750. doi : 10.1002 / hed.23942 . PMID 25521312 . S2CID 1974978 .
- Hwang, Tzer-Zen; Hsiao, Jenn-Ren; Tsai, Chia-Rung; Chang, Jeffrey S. (15 de julio de 2015). "Tendencias de incidencia del cáncer de cabeza y cuello relacionado con el virus del papiloma humano en Taiwán, 1995-2009" . Revista Internacional de Cáncer . 137 (2): 395–408. doi : 10.1002 / ijc.29330 . PMID 25395239 . S2CID 20551422 .
- Jemal, A .; Siegel, R .; Ward, E .; Hao, Y .; Xu, J .; Murray, T .; Thun, MJ (28 de enero de 2008). "Estadísticas de cáncer, 2008" . CA: Una revista sobre el cáncer para médicos . 58 (2): 71–96. doi : 10.3322 / CA.2007.0010 . PMID 18287387 . S2CID 43737426 .
- Marur, S .; D'souza, G .; Westra, WH; Forastiere, AA (2010). "Cáncer de cabeza y cuello asociado al VPH: una epidemia de cáncer relacionada con el virus" . The Lancet Oncology . 11 (8): 781–789. doi : 10.1016 / S1470-2045 (10) 70017-6 . PMC 5242182 . PMID 20451455 .
- Näsman, A .; Attner, P .; Hammarstedt, L .; et al. (Julio de 2009). "Incidencia de carcinoma de amígdalas positivo para el virus del papiloma humano (VPH) en Estocolmo, Suecia: ¿una epidemia de carcinoma inducido por virus?" . Revista Internacional de Cáncer . 125 (2): 362–366. doi : 10.1002 / ijc.24339 . PMID 19330833 . S2CID 36268685 .
- Salem, A. (2010). "Descartar vínculos entre el VPH y el cáncer de lengua agresivo en pacientes jóvenes" . Annals of Oncology . 21 (1): 13-17. doi : 10.1093 / annonc / mdp380 . PMID 19825879 .
- Schwartz, SM; Daling, JR; Madeleine, MM; et al. (4 de noviembre de 1998). "Riesgo de cáncer oral en relación con la historia sexual y la evidencia de la infección por el virus del papiloma humano" . Revista JNCI del Instituto Nacional del Cáncer . 90 (21): 1626–1636. doi : 10.1093 / jnci / 90.21.1626 . PMID 9811312 .
- Siegel, Rebecca; Naishadham, Deepa; Jemal, Ahmedin (enero de 2013). "Estadísticas de cáncer, 2013" . CA: Una revista sobre el cáncer para médicos . 63 (1): 11–30. doi : 10.3322 / caac.21166 . PMID 23335087 . S2CID 24926725 .
- Siegel, Rebecca L .; Miller, Kimberly D .; Jemal, Ahmedin (enero de 2015). "Estadísticas de cáncer, 2015" . CA: Una revista sobre el cáncer para médicos . 65 (1): 5-29. doi : 10.3322 / caac.21254 . PMID 25559415 . S2CID 10193624 .
- Siegel, Rebecca L .; Miller, Kimberly D .; Jemal, Ahmedin (enero de 2017). "Estadísticas de cáncer, 2017" . CA: Una revista sobre el cáncer para médicos . 67 (1): 7–30. doi : 10.3322 / caac.21387 . PMID 28055103 .
- Smith, E .; Ritchie, J .; Summersgill, K .; Klussmann, J .; Lee, J .; Wang, D .; Haugen, T .; Turek, L. (febrero de 2004). "Edad, comportamiento sexual e infección por virus del papiloma humano en cánceres de orofaringe y cavidad oral". Revista Internacional de Cáncer . 108 (5): 766–772. doi : 10.1002 / ijc.11633 . ISSN 0020-7136 . PMID 14696105 . S2CID 25146008 .
- Sturgis, E .; Cinciripini, P. (octubre de 2007). "Tendencias en la incidencia de cáncer de cabeza y cuello en relación con la prevalencia del tabaquismo: una epidemia emergente de cánceres asociados al virus del papiloma humano?". Cáncer . 110 (7): 1429–1435. doi : 10.1002 / cncr.22963 . ISSN 0008-543X . PMID 17724670 . S2CID 20189903 .
- Sturgis, EM; Ang, KK (1 de junio de 2011). "La epidemia de cáncer de orofaringe asociado al VPH está aquí: ¿es hora de cambiar nuestros paradigmas de tratamiento?". Revista de la Red Nacional Integral del Cáncer . 9 (6): 665–73. doi : 10.6004 / jnccn.2011.0055 . PMID 21636538 .
- Tachezy, R (mayo de 2005). "VPH y otros factores de riesgo de cáncer de orofaringe / cavidad oral en la República Checa". Enfermedades bucales . 11 (3): 181-185. doi : 10.1111 / j.1601-0825.2005.01112.x . PMID 15888110 .
- Tezal, mío; Sullivan Nasca, Maureen; Stoler, Daniel L .; Melendy, Thomas; Hyland, Andrew; Smaldino, Philip J .; Rigual, Nestor R .; Loree, Thom R. (1 de abril de 2009). "Sinergia de periodontitis crónica-virus del papiloma humano en la base de los cánceres de lengua" . Archivos de Otorrinolaringología – Cirugía de Cabeza y Cuello . 135 (4): 391–6. doi : 10.1001 / archoto.2009.6 . PMID 19380363 .
- Tezal, M .; Sullivan, MA; Hyland, A .; et al. (10 de septiembre de 2009). "Periodontitis crónica e incidencia de carcinoma de células escamosas de cabeza y cuello" . Epidemiología, biomarcadores y prevención del cáncer . 18 (9): 2406–2412. doi : 10.1158 / 1055-9965.EPI-09-0334 . PMID 19745222 .
- Viens, Laura J .; Henley, S. Jane; Watson, Meg; Markowitz, Lauri E .; Thomas, Cheryll C .; Thompson, Trevor D .; Razzaghi, Hilda; Saraiya, Mona (8 de julio de 2016). "Cánceres asociados al virus del papiloma humano - Estados Unidos, 2008-2012" . MMWR. Informe Semanal de Morbilidad y Mortalidad . 65 (26): 661–666. doi : 10.15585 / mmwr.mm6526a1 . PMID 27387669 .
Libros y actas de conferencias
- Bernier , Jacques, ed. (2016). Cáncer de cabeza y cuello: manejo multimodal . Springer International Publishing . ISBN 978-3-319-27601-4.
- Brierley, JD; Gospodarowicz, MK; Wittekind, Ch., Eds. (2017). Clasificación TNM de tumores malignos (8ª ed.). Chichester, West Sussex, Reino Unido: Wiley-Blackwell . ISBN 978-1-4443-3241-4.
- Cardesa, Antonio; Slootweg, Pieter J .; Gale, Nina; Franchi, Alessandro, eds. (2017). Patología de la cabeza y el cuello (2ª ed.). Springer . ISBN 978-3-662-49672-5.
- Golusiński, Wojciech; Leemans, C. René; Dietz, Andreas, eds. (2017). Infección por VPH en cáncer de cabeza y cuello . Resultados recientes en la investigación del cáncer. 206 . Springer . ISBN 978-3-319-43580-0.
- DeVita, Vincent T .; Lawrence, Theodore S .; Rosenberg, Steven A., eds. (2008) [1982]. DeVita, Hellman y Rosenberg's Cancer: Principles & Practice of Oncology (8a ed.). Filadelfia: Lippincott Williams y Wilkins . ISBN 978-0-7817-7207-5.
- Hayat, MA, ed. (2010). Métodos de diagnóstico, terapia y pronóstico del cáncer: Volumen 7 - Panorama general, cáncer de cabeza y cuello y cáncer de tiroides . Springer Science & Business Media . ISBN 978-90-481-3186-0.
- Kerr, David J .; Haller, Daniel G .; van de Velde, Cornelis JH; Baumann, Michael, eds. (2016) [1995]. Oxford Textbook of Oncology (3ª ed.). Prensa de la Universidad de Oxford . ISBN 978-0-19-965610-3.
- Myers, Jeffrey N .; Sturgis, Erich M., eds. (2013). Cáncer de orofaringe y cavidad oral, una edición de las clínicas otorrinolaringológicas, libro electrónico . Ciencias de la salud de Elsevier . ISBN 978-0-323-18632-2.
- Olshan, Andrew F., ed. (2010). Epidemiología, patogenia y prevención del cáncer de cabeza y cuello . Springer Science & Business Media . ISBN 978-1-4419-1471-2.
- Sobin, LH; Gospodarowicz, MK; Wittekind, Ch., Eds. (2010). Clasificación TNM de tumores malignos (7ª ed.). Chichester, West Sussex, Reino Unido: Wiley-Blackwell . ISBN 978-1-4443-3241-4.
- Standring, Susan , ed. (2015). Anatomía de Gray: La base anatómica de la práctica clínica (41a ed.). Ciencias de la salud de Elsevier . ISBN 978-0-7020-6851-5., ver también Anatomía de Gray
Capítulos, monografías, informes y tesis
- Bruni, L; Barrionuevo-Rosas, L; Albero, G; Serrano, B; Mena, M; Gómez, D; Muñoz, J; Bosch, FX; de Sanjosé, S (7 de julio de 2017). Virus del papiloma humano y enfermedades relacionadas en el mundo (PDF) . HPVIC . Consultado el 11 de agosto de 2017 ., en HPVIC (2017)
- Chaturvedi, Anil; Gillison, Maura L. (4 de marzo de 2010). Virus del papiloma humano y cáncer de cabeza y cuello . págs. 87-116. ISBN 978-1-4419-1471-2., en Olshan (2010)
- Chung, Christine H; Dietz, Andreas; Gregoire, Vincent; et al. (2016). Cáncer de cabeza y cuello . págs. 329–364. ISBN 9780199656103., en Kerr et al (2016)
- Hammarstedt, Lalle (25 de abril de 2008), Cáncer de amígdalas: incidencia, prevalencia del VPH y supervivencia (tesis de doctorado), Estocolmo: Departamento de Neurociencia Clínica, Karolinska Institutet , ISBN 978-91-7357-587-4, consultado el 3 de junio de 2017
- McHanwell, Stephen (7 de agosto de 2015). Faringe . págs. 571–585. ISBN 9780702068515., en Standring (2015)
- Helliwell, T; Woolgar, JA (1998). Estándares y conjuntos de datos mínimos para informar cánceres comunes. Conjunto de datos mínimo para informes de histopatología de cabeza y cuello . Londres: Royal College of Pathologists .
- Johnson, Newell; Chaturvedi, Anil (2016). Carga global de cánceres de cavidad oral y faringe (PDF) (Informe técnico de la conferencia) . Consultado el 12 de agosto de 2017 ., en GOCF (2016)
- Mehanna, H. "Actualización sobre estudios de desintensificación e intensificación en el VPH". En Golusiński, Leemans & Dietz (2017) , págs. 251-256. . extracto aquí
- Munck-Wikland, Eva; Hammarstedt, Lalle; Dahlstrand, Hanna (7 de abril de 2010). Papel del virus del papiloma humano en el cáncer de amígdalas . págs. 271-283. ISBN 9789048131860., en Hayat (2010) ( extracto adicional aquí )
- Grupo de trabajo de la IARC sobre la evaluación de riesgos cancerígenos para los seres humanos (1995). "Virus del papiloma humano" . Monografías de la IARC sobre la evaluación de riesgos cancerígenos para los seres humanos . 64 : 1–378. PMC 5366848 . PMID 16755705 .
- Grupo de trabajo de la IARC sobre la evaluación de riesgos cancerígenos para los seres humanos (2007). "Virus del papiloma humano" . Monografías de la IARC sobre la evaluación de riesgos cancerígenos para los seres humanos . 90 : 1–636. PMC 4781057 . PMID 18354839 .
- Grupo de trabajo de la IARC sobre la evaluación de riesgos cancerígenos para los seres humanos (2012). "Papillovirus humanos" . Agentes biológicos . Monografías de la IARC sobre la evaluación de riesgos cancerígenos para los seres humanos . 100B . Lyon: Agencia Internacional de Investigación sobre el Cáncer . págs. 255–314. ISBN 978-9283213192.
Sitios web
- Bath, Charlotte (25 de abril de 2017). "El tratamiento desintensificante del cáncer de orofaringe con VPH positivo podría reducir la toxicidad mientras mantiene la función y la supervivencia" . Publicación de ASCO (Informe del Simposio multidisciplinario de cabeza y cuello de 2016). ASCO . Consultado el 3 de agosto de 2017 .
- Hunt, Jennifer L (21 de marzo de 2010). "Evaluación molecular del VPH en pacientes con tumores de cabeza y cuello" (PDF) . Asociación de Patología Molecular . Academia de Patología de Estados Unidos y Canadá . Archivado desde el original (PDF) el 16 de julio de 2011 . Consultado el 30 de mayo de 2017 .
- "Cáncer de cavidad oral y faringe por subsitio" (PDF) . Revisión de estadísticas de cáncer SEER 1975-2007 . Programa de Vigilancia, Epidemiología y Resultados Finales (SEER). 15 de abril de 2010 . Consultado el 3 de junio de 2017 .
- "La faringe" . TeachMeAnatomy . Enseñame. 29 de abril de 2017 . Consultado el 20 de junio de 2017 .
- Dubner, Sanford (19 de junio de 2017). "Cáncer de cabeza y cuello - resección y disección de cuello: anatomía relevante" . Medscape . WebMD . Consultado el 17 de julio de 2017 .
- Joshi, Arjun S; Vashishta, Rishi; George, Philip E (18 de noviembre de 2013). "Anatomía de la faringe" . Medscape . WebMD . Consultado el 20 de junio de 2017 .
- "Tratamiento del cáncer de orofaringe" . Cáncer de cabeza y cuello - Versión para pacientes . Institutos Nacionales de Salud - Instituto Nacional del Cáncer . Diciembre de 2016 . Consultado el 12 de junio de 2017 .
- "Tratamiento del cáncer de orofaringe (adulto) (PDQ®): versión para profesionales de la salud" . Tratamiento del cáncer de orofaringe (adultos) (PDQ®) . Cáncer de cabeza y cuello. Versión para profesionales sanitarios . Institutos Nacionales de Salud - Instituto Nacional del Cáncer . 28 de marzo de 2018 . Consultado el 1 de julio de 2018 .
- "Tratamiento del cáncer de orofaringe" . emedicinehealth . WebMD . El 1 de agosto de 2017 . Consultado el 6 de agosto de 2017 .
- ¿Es seguro el sexo oral? (Producción de televisión). Inglaterra: BBC Three . 10 de enero de 2011.
- "Centro de información del VPH" . Lyon : Agencia Internacional de Investigación sobre el Cáncer e Instituto Catalán de Oncología . Consultado el 11 de agosto de 2017 .
- "The Global Oral Cancer Forum 2016" (Actas de la conferencia). Fundación Henry Schein Cares. 2017 . Consultado el 12 de agosto de 2017 .
- "Cetuximab con radiación resultó ser inferior al tratamiento estándar en el cáncer de orofaringe con VPH positivo" . Comunicados de prensa . Institutos Nacionales de Salud . 14 de agosto de 2018 . Consultado el 15 de agosto de 2018 .
Pautas de tratamiento
- "Serie basada en evidencia de cáncer de cabeza y cuello (EBS) y guías de práctica (PG)" . Pautas basadas en evidencia . Cancer Care Ontario . 31 de marzo de 2017 . Consultado el 22 de mayo de 2017 .
- "La gestión del cáncer de cabeza y cuello en Ontario. EBS 5-3" . Diciembre de 2009 . Consultado el 22 de mayo de 2017 ., en CCO (2017)
- "Pruebas de rutina de VPH en carcinoma de células escamosas de cabeza y cuello. EBS 5-9" . Mayo de 2013 . Consultado el 22 de mayo de 2017 ., en CCO (2017)
- "Cánceres de cabeza y cuello" (PDF) . Directrices de la NCCN 2.2018 . Red Nacional Integral del Cáncer . 20 de junio de 2018 . Consultado el 22 de junio de 2018 .
- "Cabeza y cuello" . Pautas para el manejo del cáncer . Columbia Británica: BC Cancer Agency . 2017 . Consultado el 30 de junio de 2017 .
enlaces externos
| Clasificación | |
|---|---|
| Recursos externos |