Enterocolitis necrotizante - Necrotizing enterocolitis
| Enterocolitis necrotizante | |
|---|---|
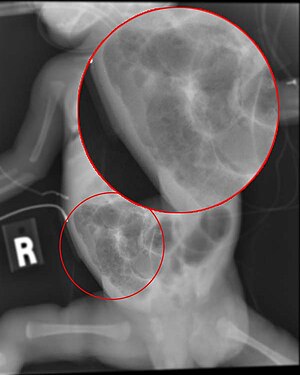 | |
| Radiografía de un bebé con enterocolitis necrotizante | |
| Especialidad | Pediatría , gastroenterología , neonatología |
| Síntomas | Mala alimentación, hinchazón, disminución de la actividad, vómitos de bilis |
| Complicaciones | Síndrome de intestino corto , estenosis intestinales , retraso en el desarrollo |
| Causas | Poco claro |
| Factores de riesgo | Parto prematuro , cardiopatía congénita , asfixia al nacer , exanguinotransfusión , rotura prolongada de membranas |
| Diagnóstico diferencial | Sepsis , fisura anal , enterocolitis infecciosa , enfermedad de Hirschsprung |
| Prevención | Leche materna , probióticos . |
| Tratamiento | Reposo intestinal , sonda nasogástrica , antibióticos , cirugía |
| Pronóstico | Riesgo de muerte 25% |
La enterocolitis necrotizante ( ECN ) es una enfermedad intestinal devastadora que afecta a los bebés prematuros o de muy bajo peso al nacer. Los síntomas pueden incluir mala alimentación, distensión abdominal, disminución de la actividad, sangre en las heces, vómitos de bilis , muerte intestinal, insuficiencia multiorgánica e incluso la muerte.
La causa exacta no está clara. Sin embargo, se han identificado varios factores de riesgo. Los factores de riesgo descritos consistentemente incluyen alimentación con fórmula, disbiosis intestinal, bajo peso al nacer y prematuridad. Los factores maternos como la corioamnionitis, el abuso de cocaína, la restricción del crecimiento en el útero , la colestasis intrahepática durante el embarazo, el aumento del índice de masa corporal, la falta de esteroides prenatales, el modo de parto, el desprendimiento de placenta, la preeclampsia y el tabaquismo no se han relacionado de manera consistente con el desarrollo de ECN. . Otros factores de riesgo potencialmente implicados incluyen cardiopatía congénita , asfixia al nacer , exanguinotransfusión y rotura prematura de membranas . Se cree que el mecanismo subyacente implica una combinación de flujo sanguíneo deficiente e infección de los intestinos. El diagnóstico se basa en los síntomas y se confirma con imágenes médicas .
La prevención incluye el uso de leche materna y probióticos . El tratamiento incluye reposo intestinal , sonda orogástrica , líquidos intravenosos y antibióticos intravenosos . Se requiere cirugía en aquellos que tienen aire libre en el abdomen . También pueden ser necesarias otras medidas de apoyo . Las complicaciones pueden incluir síndrome de intestino corto , estenosis intestinales o retraso en el desarrollo .
Aproximadamente el 7% de los que nacen prematuramente desarrollan ECN; sin embargo, las probabilidades de que un bebé desarrolle esta enfermedad están directamente relacionadas con la unidad de cuidados intensivos en la que se le coloca. El inicio suele ocurrir en las primeras cuatro semanas de vida. Entre los afectados, alrededor del 25% muere. Los sexos se ven afectados con igual frecuencia. La condición se describió por primera vez entre 1888 y 1891.
Signos y síntomas
La afección generalmente se observa en bebés prematuros, y el momento de su aparición es generalmente inversamente proporcional a la edad gestacional del bebé al nacer (es decir, cuanto antes nace un bebé, generalmente se observan los signos posteriores de NEC).
Los síntomas iniciales incluyen intolerancia a la alimentación y retraso del crecimiento , aumento de los residuos gástricos, distensión abdominal y heces con sangre . Los síntomas pueden progresar rápidamente a una decoloración abdominal con perforación intestinal y peritonitis e hipotensión sistémica que requieren un apoyo médico intensivo .
Porque
La causa exacta no está clara. Se han implicado varios factores de riesgo:
Factores maternos
- Medicamentos supresores de ácido
- Corioamnionitis
- Abuso de cocaína
- Restricción del crecimiento en el útero
- Aumento del índice de masa corporal
- Colestasis intrahepática durante el embarazo
- Falta de esteroides prenatales.
- Modo de entrega
- Desprendimiento de la placenta
- Preeclampsia
- De fumar
Principales factores de riesgo
- Bajo peso al nacer
- Precocidad
- Alimentación con fórmula
- Disbiosis intestinal
Otros factores de riesgo
- Hipoxia aguda
- Exposición a antibióticos
- Transfusiones de sangre
- Anomalías cardiacas
- Anemia neonatal
- Mala perfusión intestinal
- Uso prolongado de indometacina para el cierre del conducto arterioso persistente
Diagnóstico
El diagnóstico generalmente se sospecha clínicamente, pero a menudo requiere la ayuda de imágenes de diagnóstico, más comúnmente radiografías , que pueden mostrar los intestinos y pueden mostrar áreas con tejido muerto o una perforación intestinal. Los signos radiográficos específicos de NEC se asocian con etapas específicas de Bell de la enfermedad:
-
Estadio 1 de Bell (sospecha de enfermedad) :
- Enfermedad sistémica leve ( apnea , letargo, frecuencia cardíaca lenta , inestabilidad de temperatura)
- Signos intestinales leves (distensión abdominal, aumento de residuos gástricos, heces con sangre)
- Signos radiológicos inespecíficos o normales
-
Etapa 2 de Bell (enfermedad definida) :
- Signos sistémicos leves a moderados
- Signos intestinales adicionales (ausencia de ruidos intestinales, dolor abdominal a la palpación)
- Signos radiológicos específicos ( neumatosis intestinal o gas venoso portal
- Cambios de laboratorio ( acidosis metabólica , muy pocas plaquetas en el torrente sanguíneo)
-
Etapa 3 de Bell (enfermedad avanzada) :
- Enfermedad sistémica grave ( presión arterial baja )
- Signos intestinales adicionales (distensión abdominal notable, peritonitis)
- Signos radiológicos graves ( neumoperitoneo )
- Cambios de laboratorio adicionales (acidosis metabólica y respiratoria, coagulación intravascular diseminada )
La ecografía ha demostrado ser útil, ya que puede detectar signos y complicaciones de la ECN antes de que sean evidentes en las radiografías, específicamente en casos que involucran escasez de gas intestinal, abdomen sin gas o asa centinela. En última instancia, el diagnóstico se realiza en el 5-10% de los lactantes con muy bajo peso al nacer (<1500 g).
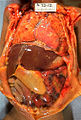
Patología macroscópica de la enterocolitis necrotizante neonatal. Autopsia de lactante que muestra distensión abdominal, necrosis y hemorragia intestinal y peritonitis por perforación.
El diagnóstico de la ECN es más difícil en los bebés prematuros debido a síntomas y signos radiográficos inexplicables. El lactante más prematuro tiene el mayor riesgo de desarrollar ECN.
Prevención
La prevención incluye el uso de leche materna y probióticos. Una política de 2012 de la Academia Estadounidense de Pediatría recomendó alimentar a los bebés prematuros con leche materna , encontrando "efectos beneficiosos significativos a corto y largo plazo", incluida la reducción de la tasa de ECN en un factor de la mitad a las tres cuartas partes.
Pequeñas cantidades de tomas orales de leche materna comenzando lo antes posible, mientras que el bebé se alimenta principalmente por vía intravenosa, prepara el intestino inmaduro para que madure y esté listo para recibir una mayor ingesta por vía oral. Se puede utilizar leche materna de un banco de leche o de una donante si no se dispone de leche materna. Las células de la mucosa intestinal no se nutren lo suficiente del suministro de sangre arterial para mantenerse saludables, especialmente en bebés muy prematuros, donde el suministro de sangre es limitado debido al desarrollo inmaduro de los capilares, por lo que se necesitan nutrientes de la luz del intestino.
Para comprender la intervención con la leche materna, los expertos han notado que la leche de vaca y la leche materna difieren en sus composiciones inmunoglobulares y glucanos. Debido a su relativa facilidad de producción, los oligosacáridos de la leche materna (HMO) son un tema de particular interés en la suplementación y la intervención.
Una revisión Cochrane en 2020 encontró evidencia de calidad baja a moderada de que la suplementación con probióticos por vía enteral "previene la ECN grave, así como la mortalidad por todas las causas en los recién nacidos prematuros" y que se necesitan más ensayos de alta calidad para informar las políticas y la práctica.
El avance de los volúmenes de alimentación enteral a tasas más bajas no parece reducir el riesgo de ECN o muerte en los recién nacidos muy prematuros. No comenzar a alimentar a un bebé por vía oral durante más de 4 días no parece tener beneficios protectores.
Tratamiento
Si a un bebé se le diagnostica NEC, el tratamiento debe comenzar de inmediato. El tratamiento consiste principalmente en cuidados de apoyo, que incluyen reposo intestinal al interrumpir la alimentación enteral, descompresión gástrica con succión intermitente, reposición de líquidos para corregir anomalías electrolíticas y pérdidas del tercer espacio , apoyo para la presión arterial, nutrición parenteral y tratamiento antibiótico inmediato.
La monitorización es clínica, aunque se deben realizar radiografías seriadas de abdomen en decúbito supino y lateral izquierdo cada seis horas.
A medida que un bebé se recupera de la ECN, los alimentos se introducen gradualmente. Las "alimentaciones tróficas" o las alimentaciones de bajo volumen (<20 ml / kg / día) suelen iniciarse primero. Cómo y qué alimentar están determinados por la extensión del intestino involucrado, la necesidad de intervención quirúrgica y el aspecto clínico del bebé.
Cuando la enfermedad no se detiene solo con tratamiento médico, o cuando el intestino se perfora , generalmente se requiere una cirugía de emergencia inmediata para resecar el intestino muerto, aunque se pueden colocar drenajes abdominales en bebés muy inestables como medida temporal. La cirugía puede requerir una colostomía , que puede revertirse más adelante. Algunos niños pueden sufrir el síndrome del intestino corto si deben extirparse porciones extensas del intestino.
En el caso de un bebé cuyo intestino se deja en discontinuidad, la creación quirúrgica de una fístula mucosa o una conexión al intestino distal puede ser útil, ya que esto permite realimentar la salida de la ostomía al intestino distal. Se cree que este proceso de realimentación mejora la adaptación intestinal y ayuda al avance de la alimentación.
Pronóstico
La recuperación típica de la ECN si el tratamiento médico no quirúrgico tiene éxito, incluye 10 a 14 días o más sin ingesta oral, y luego se demuestra la capacidad para reanudar la alimentación y aumentar de peso. La recuperación de la ECN sola puede verse comprometida por condiciones comórbidas que con frecuencia acompañan a la prematuridad . Las complicaciones a largo plazo de la ECN médica incluyen obstrucción intestinal y anemia.
En los Estados Unidos, la ECN causó 355 muertes por cada 100.000 nacidos vivos en 2013, frente a 484 por cada 100.000 nacidos vivos en 2009. Las tasas de muerte fueron casi tres veces más altas para la población negra que para la población blanca.
Cuando la ECN se diagnostica y se trata de inmediato, el pronóstico para los bebés es generalmente muy bueno. La mayoría de los bebés se recuperan completamente sin ningún problema de salud adicional. En general, alrededor del 70-80% de los bebés que desarrollan ECN sobreviven. El tratamiento médico de la ECN muestra una mayor probabilidad de supervivencia en comparación con el tratamiento quirúrgico. A pesar del importante riesgo de mortalidad, el pronóstico a largo plazo de los lactantes sometidos a cirugía de ECN está mejorando, con tasas de supervivencia de 70 a 80%. Sin embargo, los supervivientes de "ECN quirúrgica" todavía están en riesgo de posibles complicaciones a largo plazo, como estrechamiento de los intestinos o síndrome del intestino corto y discapacidad del desarrollo neurológico .
Referencias
enlaces externos
| Clasificación | |
|---|---|
| Recursos externos |