Medicina Oral - Oral medicine
Un médico de medicina oral ha recibido formación especializada adicional y experiencia en el diagnóstico y tratamiento de anomalías de la mucosa oral (crecimientos, úlceras, infecciones, alergias, trastornos inmunomediados y autoinmunitarios), incluidos cáncer oral, trastornos de las glándulas salivales, trastornos temporomandibulares (p. Ej., Problemas). con la ATM) y dolor facial (debido a afecciones musculoesqueléticas o neurológicas), trastornos del gusto y del olfato; y reconocimiento de las manifestaciones bucales de enfermedades sistémicas e infecciosas. Se encuentra en la interfaz entre la medicina y la odontología . Un médico de medicina oral está capacitado para diagnosticar y tratar a pacientes con trastornos de la región orofacial, esencialmente como un "médico de la boca".
La especialidad se define dentro de Europa bajo la Directiva 2001/19 / EC .
Historia
La importancia de la boca en la medicina se ha reconocido desde los primeros escritos médicos conocidos. Por ejemplo, Hipócrates , Galeno y otros consideraron la lengua como un " barómetro " de la salud y enfatizaron la importancia diagnóstica y pronóstica de la lengua. Sin embargo, la medicina oral como especialización es un área temática relativamente nueva. Solía denominarse "estomatología" (- estomato- + -ología ). En algunas instituciones, se denomina "medicina oral y diagnóstico oral". Médico y dentista estadounidense, Thomas E Bond, autor del primer libro sobre patología oral y maxilofacial en 1848, titulado "Un tratado práctico de medicina dental". El término "medicina oral" no se volvió a utilizar hasta 1868. Jonathan Hutchinson también es considerado el padre de la medicina oral por algunos. La medicina oral surgió de un grupo de dentistas de Nueva York (principalmente periodoncistas), que estaban interesados en las interacciones entre la medicina y la odontología en la década de 1940. Antes de convertirse en su propia especialidad en los Estados Unidos, la medicina oral fue históricamente una vez un subconjunto de la especialidad de periodoncia , y muchos periodoncistas lograron la certificación de la junta en medicina oral y periodoncia.
Alcance
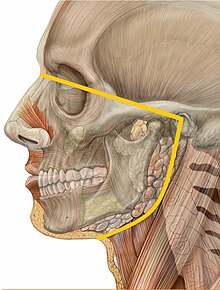
La medicina oral se ocupa del diagnóstico clínico y el tratamiento no quirúrgico de patologías no dentales que afectan la región orofacial (la boca y la parte inferior de la cara).
Muchas enfermedades sistémicas tienen signos o síntomas que se manifiestan en la región orofacial. Patológicamente, la boca puede verse afectada por muchas afecciones cutáneas y gastrointestinales. También existe la situación única de los tejidos duros que penetran en la continuidad epitelial (el cabello y las uñas son tejidos intraepiteliales). Por tanto, la biopelícula que recubre los dientes provoca entidades patológicas únicas conocidas como enfermedades inducidas por placa.
Ejemplos de afecciones que afectan a la medicina oral son el liquen plano, la enfermedad de Behçet y el pénfigo vulgar. Además, implica el diagnóstico y seguimiento de lesiones premalignas de la cavidad bucal, como leucoplasias o eritroplaquias y de cuadros de dolor crónico y agudo como neuralgias paroxísticas, neuralgias continuas, dolor miofascial, dolor facial atípico, cefalalgias autonómicas, dolores de cabeza y migrañas. Otro aspecto del campo es el manejo de la condición dental y oral de pacientes médicamente comprometidos, como pacientes con cáncer que padecen mucositis oral relacionada, osteonecrosis de los maxilares relacionada con bisfosfonatos o patología oral relacionada con la radioterapia. Además, está involucrado en el diagnóstico y tratamiento de las afecciones de la boca seca (como el síndrome de Sjögren) y el dolor orofacial crónico no dental, como el síndrome de boca ardiente, la neuralgia del trigémino y el trastorno de la articulación temporomandibular.
Bultos e hinchazones de la boca.
Tipos de bultos e hinchazón
No es raro que una persona experimente un bulto / hinchazón en el entorno oral. La presentación general es muy variable y la progresión de estas lesiones también puede diferir, por ejemplo: desarrollo de una lesión en una bulla o una neoplasia maligna. Los bultos e hinchazones pueden ocurrir debido a una variedad de afecciones, tanto benignas como malignas, como:
- Lesiones de variación normal
- Hamulus pterigoideo : esta es una estructura en forma de gancho que sobresale posterolateralmente del límite inferior de la placa medial del proceso pterigoideo.
- Papilas parótidas : este es el conducto de salida de la glándula parótida que comúnmente se encuentra adyacente al segundo molar superior en la mucosa bucal.
- Papilas linguales : vistas cubriendo el dorso de la lengua.
- Inflamatorio
- Absceso : un absceso es una acumulación dolorosa de pus, generalmente causada por una infección bacteriana.
- Celulitis : comúnmente debido a una infección bacteriana que se extiende a las capas más profundas de la piel, lo que genera una multitud de complicaciones.
- Quistes : un quiste es un saco de tejido revestido con epitelio que tiene contenido líquido o semifluido en su interior
- Sialadenitis : infección de las glándulas salivales.
- Granuloma piógeno : es una respuesta tisular exuberante, similar a un tumor, relativamente común a la irritación o traumatismo localizados.
- Trastornos granulomatosos crónicos
- Granulomatosis orofacial : esta es una afección poco común, pero se ve que su prevalencia está aumentando. Esta afección se presenta con hinchazón facial / labial comúnmente acompañada de estomatitis angular o labios agrietados, úlceras, marcas en las mucosas, mucosa empedrada o hinchazón gingival.
- Enfermedad de Crohn : esta es una enfermedad que afecta al intestino, pero comúnmente tiene asociadas lesiones orales. Ejemplos de algunas presentaciones orales son: lesiones gingivales elevadas, pliegues hiperplásicos / mucosa empedrada, úlceras, hinchazón facial y / o queilitis angular.
- Sarcoidosis : la sarcoidosis es una afección multisistémica que puede provocar agrandamiento gingival o inflamación de las glándulas salivales que puede provocar xerostomía.
- De desarrollo
- Dientes intactos
- Quistes odontogénicos
- Quistes de erupción
- Hemangioma
- Linfangioma
- Toros palatinos y toros mandibulares : formación de hueso nuevo sobre la superficie de un hueso presente
- Tiroides lingual : esta es una masa anormal de tejido tiroideo ectópico que se ve en la base de la lengua.
- Traumático
- Hiperplasia inducida por dentaduras postizas
- Epulis
- Pólipo fibroepitelial
- Hematoma
- Mucocele
- Enfisema quirúrgico
- Hormonal
- Épulis de la preñez
- Oral píldora anticonceptiva gingivitis
- Metabólico
- Drogas
- Alergia
- Infeccioso
- Fibroóseo
- Neoplasias
Entonces, como se vio anteriormente, la lista es extensa y de ninguna manera es una representación completa y completa de todos los posibles bultos / hinchazones que pueden ocurrir en la boca en cuanto a los medios para adquirir una hinchazón en la boca. Al considerar lo que un bulto podría ser causado por el sitio en el que ha aparecido, puede ser importante. A continuación se muestran algunos ejemplos de hinchazones / bultos que generalmente están presentes como ubicaciones específicas en la cavidad bucal:
- Encía
- Hiperplasia congénita
- Abscesos
- Granuloma piógeno
- Neoplásico
- Épulis de embarazo
- Hiperplasia inducida por fármacos
- Angioedema
- Papiloma / verrugas
- Paladar
- Torus palatinus
- Abscesos
- Dientes intactos
- Adenomas pleomórficos / neoplasias salivales
- Carcinoma invasivo del seno maxilar
- sarcoma de Kaposi
- Inflamaciones del desarrollo asociadas con la enfermedad de Paget
- FOM
- Lengua y mucosa bucal
- Hemangioma congénito
- Macroglosia congénita
- Mucocele
- Lesiones vesiculobullosas
- Úlceras
- Hiperplasia
Diagnóstico de la causa de un bulto o hinchazón.
Si hay alguna razón sospechosa o desconocida de por qué ha surgido un bulto en la boca de una persona, es importante establecer cuándo se notó por primera vez y los síntomas que lo acompañan, si los hay. En el examen, asegúrese de que no haya una causa obvia para la hinchazón / bulto mediante un historial médico, social, dental y familiar minucioso, seguido de un examen oral. Al examinar la lesión sospechosa, hay que tener en cuenta algunas ayudas diagnósticas que pueden utilizarse para formular un diagnóstico provisional. Son muchos los factores que se tienen en cuenta en este diagnóstico, como por ejemplo:
- La posición anatómica y la simetría
- Las lesiones asociadas a la línea media tienden a tener un origen en el desarrollo (p. Ej., Torus palatinus)
- Las lesiones bilaterales tienden a ser benignas (p. Ej. , Sialosis , diabetes, etc.)
- Considere las asociaciones con las estructuras anatómicas circundantes.
- Las lesiones malignas suelen ser unilaterales
- Tamaño y forma
- Los diagramas o fotografías generalmente se registran junto con la medición real de la lesión.
- Color
- Temperatura
- Si la lesión está caliente, se cree que lo más probable es una causa inflamatoria (p. Ej., Absceso o hemangioma)
- Sensibilidad
- Si una lesión es significativamente sensible a la palpación, generalmente se piensa que el origen es inflamatorio.
- Descarga
- ¿Hay secreciones asociadas con la lesión a la palpación o que ocurren espontáneamente?
- Movimiento
- La lesión debe probarse para determinar si está adherida a estructuras adyacentes o a la mucosa suprayacente.
- Consistencia
- El carcinoma suele ser sugerido por una consistencia dura / indurada.
- Si se palpa una lesión y se produce un crujido, un sonido de `` cáscara de huevo '', esto tiende a ser una hinchazón que recubre un quiste óseo.
- Textura de superficie
- Los cambios vasculares anormales sugieren neoplasia
- Las lesiones malignas tienden a ser nodulares y pueden ulcerarse
- Los papilomas suelen ser comparativos con una apariencia similar a una verruga
- Ulceración
- El carcinoma de células escamosas es un ejemplo de malignidad que puede presentarse con ulceración superficial.
- Margen
- Las lesiones malignas tienden a tener un margen mal definido
- Las lesiones benignas tienden a tener un margen claramente definido
- Numero de lesiones
- Múltiples lesiones pueden sugerir una etiología infecciosa o del desarrollo.
Investigaciones
Una vez que se cuidan los tejidos circundantes y el tratamiento inmediato de cualquier bulto / hinchazón, se necesita una imagen de la extensión completa de la lesión. Esto se hace para establecer con qué está asociado el bulto / hinchazón y para asegurar que cualquier probabilidad de daño se mantenga al mínimo. Hay una variedad de opciones de técnicas de imagen que se eligen en función de la lesión: tamaño, ubicación, patrón de crecimiento, etc. Algunos ejemplos de imágenes utilizadas son: DPT, gammagrafía , sialografía , tomografía computarizada , resonancia magnética y ultrasonido .
Como se describió, algunos bultos o hinchazones pueden estar en estrecha relación con las estructuras anatómicas. Comúnmente, los dientes se asocian a una lesión que genera la pregunta: "¿siguen siendo vitales?" Para aclarar, cualquier diente que esté asociado con un bulto o hinchazón se prueba de vitalidad, se examina para detectar cualquier patología o deficiencia restauradora para determinar el pronóstico a largo plazo de este diente y cómo esto podría afectar el tratamiento del bulto / hinchazón en cuestión. .
Además de cualquier radiografía que pueda estar justificada, pueden ser necesarios análisis de sangre para obtener un diagnóstico definitivo si existe una sospecha de discrasias sanguíneas potenciales o cualquier compromiso de endocrinopatía.
Finalmente, un medio de diagnóstico particularmente vital es una biopsia. Suelen realizarse con regularidad en los casos de lesiones crónicas singulares y se realizan de forma urgente ya que las lesiones de esta categoría tienen un importante potencial maligno. Las indicaciones para realizar una biopsia incluyen:
- Lesiones que tienen características neoplásicas o premalignas o que se agrandan
- Lesiones persistentes de etiología incierta
- Lesiones persistentes que no responden al tratamiento.
Una vez que se extrae un pequeño trozo de tejido para la biopsia, se examina histopatológicamente al microscopio.
Entrenamiento y practica
Australia
Los programas australianos están acreditados por el Australian Dental Council (ADC). Tienen una duración de tres años y culminan con una maestría (MDS) o un título de Doctor en Odontología Clínica (DClinDent). Luego, se puede obtener una beca con el Royal Australasian College of Dental Surgeons , FRACDS (Oral Med) y el Royal College of Pathologists of Australasia , FRCP.
Canadá
Los programas canadienses están acreditados por la Comisión Canadiense de Acreditación Dental (CDAC). Tienen una duración mínima de tres años y generalmente culminan con una maestría (MSc). Actualmente, solo la Universidad de Toronto , la Universidad de Alberta y la Universidad de Columbia Británica ofrecen programas que conducen a la especialidad. La mayoría de los residentes combinan programas de medicina oral con programas de patología oral y maxilofacial que conducen a una doble especialidad. Los graduados son elegibles para rendir los exámenes de becas del Royal College of Dentists of Canada (FRCD (C)).
India
Los programas indios están acreditados por el Consejo Dental de la India (DCI). La medicina oral se realiza junto con la radiología oral en la India y se imparte tanto a nivel de posgrado como de posgrado como Medicina Oral y Radiología. Tienen una duración de tres años y culminan con una maestría (MDS) en Medicina y Radiología Oral.
Nueva Zelanda
Nueva Zelanda ha seguido tradicionalmente el sistema británico de formación dual (odontología y medicina) como requisito para la práctica especializada; la Facultad de Odontología de la Universidad de Otago ofrece actualmente un programa de doctorado clínico / título médico intercalado de 5 años (DClinDent / MBChB). El 9 de julio de 2013, el consejo dental de Nueva Zelanda propuso que se cambiaran las calificaciones prescritas para la medicina oral para incluir el nuevo DClinDent además de un título médico, sin el requisito de un título dental estándar.
Reino Unido
En el Reino Unido, la medicina oral es una de las 13 especialidades de la odontología reconocidas por el General Dental Council (GDC). El GDC define la medicina oral como: "[relacionado con] el cuidado de la salud bucal de los pacientes con trastornos de la boca crónicos recurrentes y relacionados con la medicina y con su diagnóstico y tratamiento no quirúrgico". A diferencia de muchos otros países, los médicos de medicina oral en el Reino Unido no suelen participar en el tratamiento dental de sus pacientes. Algunos especialistas en medicina oral del Reino Unido tienen una doble titulación con títulos médicos y dentales. Sin embargo, en 2010 la GDC aprobó un nuevo plan de estudios para la medicina oral y un título médico ya no es un requisito previo para ingresar a la formación especializada. La formación especializada suele ser de 5 años, aunque puede reducirse a un mínimo de 3 años como reconocimiento a una formación previa, como un título médico. En el Reino Unido, la medicina oral es una de las especialidades dentales más pequeñas. Según el GDC, a diciembre de 2014 había 69 médicos registrados como especialistas en medicina bucal. A partir de 2012, había 16 unidades de medicina oral en todo el Reino Unido, la mayoría en hospitales de enseñanza dental , y alrededor de 40 consultores en ejercicio. La Sociedad Británica e Irlandesa de Medicina Oral ha sugerido que no hay suficientes especialistas en medicina oral y que debería haber un consultor por millón de habitantes. La competencia por los pocos puestos de formación es intensa, aunque se están creando nuevos puestos y aumentando el número de aprendices.
Estados Unidos
Los programas acreditados por la Asociación Dental Americana (CODA) tienen una duración mínima de dos años. La medicina oral es una especialidad reconocida por la Asociación Dental Americana , y muchos especialistas en medicina oral cumplen un papel muy importante al enseñar en escuelas de odontología y programas de posgrado para garantizar que los dentistas y otros especialistas dentales reciban una excelente capacitación en temas médicos relacionados con la práctica odontológica. La ADA ha comenzado recientemente los parámetros de una práctica dental para servicios de calidad de clase mundial. [1]
