Pseudomixoma peritoneo - Pseudomyxoma peritonei
| Pseudomixoma peritoneo | |
|---|---|
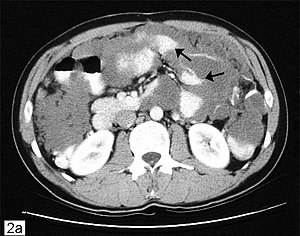 | |
| Tomografía computarizada de abdomen que muestra seudomixoma peritoneal con múltiples masas peritoneales (flecha) con "efecto festoneado". | |
| Especialidad |
Oncología |
El pseudomixoma peritoneo ( PMP ) es una afección clínica causada por células cancerosas ( adenocarcinoma mucinoso ) que producen abundante mucina o ascitis gelatinosa . Los tumores causan fibrosis de los tejidos e impiden la digestión o la función de los órganos y, si no se tratan, los tumores y la mucina que producen llenarán la cavidad abdominal. Esto dará como resultado la compresión de los órganos y destruirá la función del colon , el intestino delgado, el estómago u otros órganos. El pronóstico con tratamiento en muchos casos es optimista, pero la enfermedad es letal si no se trata, y la muerte ocurre por caquexia , obstrucción intestinal u otros tipos de complicaciones.
Esta enfermedad es causada más comúnmente por un cáncer primario de apéndice ( cáncer de apéndice ); También se han implicado tumores mucinosos del ovario , aunque en la mayoría de los casos se favorece que la afectación ovárica sea una metástasis de origen apendicular o gastrointestinal. La enfermedad generalmente se clasifica como de grado bajo o alto (con células en anillo de sello ). Cuando la enfermedad se presenta con características histológicas de bajo grado, el cáncer rara vez se disemina a través del sistema linfático o del torrente sanguíneo .
Signos y síntomas
Los signos y síntomas del pseudomixoma peritoneo pueden incluir dolor abdominal o pélvico y / o hinchazón, distensión, trastornos digestivos, cambios de peso, aumento de la circunferencia e infertilidad .
Porque
El tumor primario parece surgir de las células caliciformes que expresan MUC2 y, más comúnmente, de estas células en el apéndice. Los genes K-Ras y p53 pueden estar implicados en la oncogénesis. Puede diagnosticarse con una variedad de afecciones. Mientras que la mayoría de estos casos están asociados con carcinomas apendicular, otras condiciones también pueden encontrarse, incluyendo adenomucinosis diseminada peritoneal (DPAM), carcinomas peritoneales, varios mucinosos tumores (adenocarcinoma mucinoso, cistoadenoma mucinoso, y cistadenocarcinoma mucinoso), así como otras enfermedades estados. Otros sitios primarios que se han informado incluyen colon , recto , estómago , vesícula biliar , conductos biliares , intestino delgado , vejiga urinaria , pulmón , mama , trompas de Falopio y páncreas .
Diagnóstico
Esta enfermedad a menudo se descubre durante la cirugía para otras afecciones, por ejemplo, reparación de hernias, después de lo cual un patólogo experimentado puede confirmar el diagnóstico. Las etapas avanzadas pueden presentarse como tumores palpables en el abdomen o distensión del abdomen (a veces se usa "barriga de gelatina" como un término de jerga para la afección). Debido a la rareza de esta enfermedad, es importante obtener un diagnóstico preciso para poder obtener el tratamiento adecuado de un cirujano especialista en cáncer gastrointestinal. Las pruebas de diagnóstico pueden incluir tomografías computarizadas, examen de muestras de tejido obtenidas mediante laparoscopia y la evaluación de marcadores tumorales. En la mayoría de los casos, una colonoscopia no es adecuada como herramienta de diagnóstico porque, en la mayoría de los casos, el cáncer de apéndice invade la cavidad abdominal pero no el colon (sin embargo, ocasionalmente se informa diseminación dentro del colon). Las tomografías por emisión de positrones se pueden usar para evaluar el adenocarcinoma mucinoso de alto grado, pero esta prueba no es confiable para detectar tumores de bajo grado porque no absorben el tinte que aparece en las tomografías. Se están desarrollando nuevos procedimientos de resonancia magnética para el control de enfermedades, pero las resonancias magnéticas estándar no se utilizan normalmente como herramienta de diagnóstico. El diagnóstico se confirma mediante patología.
Clasificación
Existe un debate sustancial con respecto a la clasificación histopatológica del pseudomixoma peritoneo. En 1995, Ronnett et al. propuso separar los casos de pseudomixoma peritoneal en dos categorías diagnósticas: adenoma (adenomucinosis peritoneal diseminada, DPAM) o carcinoma (carcinomatosis mucinosa peritoneal, PMCA) con una tercera categoría reservada para casos con características intermedias. En este sistema de clasificación, los casos de DPAM se caracterizaron por lesiones peritoneales compuestas de abundante mucina extracelular que contenía escaso epitelio mucinoso simple a proliferativo focalmente con poca atipia citológica o actividad mitótica (en otras palabras, la mayoría de las células parecían bastante normales y no había evidencia de mitosis lo que indicaría que las células se estaban dividiendo rápidamente), con o sin un adenoma mucinoso apendicular asociado. Los casos de EPCP se caracterizaron por lesiones peritoneales compuestas por un epitelio mucinoso más abundante con las características arquitectónicas y citológicas del carcinoma (células irregulares, evidencia de que las células se dividían rápidamente y otros criterios), con o sin un adenocarcinoma mucinoso primario asociado. Bradley y col. (2007) argumentó que el uso continuado de términos no malignos, es decir, adenoma, para aquellos casos frecuentes con características de bajo grado (como DPAM), es engañoso porque el pseudomixoma peritoneo es un estado de enfermedad que resulta de la invasión de la cavidad abdominal por células con crecimiento descontrolado. Bradley afirma que un adenoma, por definición, es un tumor confinado a la mucosa apendicular sin absolutamente ninguna evidencia de invasión más allá de la muscularis mucosae.
El término adenocarcinoma mucinoso se utiliza en diferentes contextos según el material de referencia utilizado por el patólogo para la clasificación de la enfermedad. Por ejemplo, las neoplasias caracterizadas por características de alto grado, glándulas invasoras o células en anillo de sello, se denominan adenocarcinoma en la literatura patológica. Sin embargo, algunos patólogos (p. Ej., Odze y Goldblum, Surgical Pathology of the GI Tract, Liver, Biliary Tract and Pancreas , 2nd ed.) También usan el término adenocarcinoma mucinoso cuando se refieren a tumores de bajo grado bien diferenciados que carecen de grado alto. características. El adenocarcinoma mucinoso de bajo grado es utilizado por el Comité Conjunto Estadounidense sobre el Cáncer y la Organización Mundial de la Salud y es casi o completamente sinónimo de la designación DPAM. En el caso del adenocarcinoma mucinoso de grado bajo, la enfermedad se puede designar como "benigna" porque los tumores no invaden profundamente el tejido y rara vez hacen metástasis en el parénquima de los órganos; esta designación puede ser engañosa y confusa para el profano porque el pseudomixoma peritoneo no es una condición inofensiva, fatal si no se trata. El adenocarcinoma mucinoso de grado alto o pobremente diferenciado tiene un pronóstico generalmente más precario, aunque el tratamiento quirúrgico con quimioterapia intraperitoneal caliente (HIPEC) está dando resultados prometedores (ver tratamiento quirúrgico).
Inmunohistoquímica
Características inmunohistoquímicas:
- Expresión difusa de SATB2, CK20, CDX2 y mCEA
- A veces, CK7 irregular; PAX8 negativo
- Las neoplasias de alto grado pueden mostrar pérdida de DPC4 (10%)
Tratamiento
El tratamiento es variable, tanto por su rareza como por su naturaleza de crecimiento frecuentemente lento. El tratamiento varía de espera vigilante para reducción de volumen y la quimioterapia hipertérmica intraperitoneal (HIPEC, también llamado intraperitoneal quimioterapia hipertérmica, IPHC) con cirugía citorreductora .
Quirúrgico
El estándar de atención para el adenocarcinoma mucinoso con condición clínica PMP incluye cirugía citorreductora (CRS) con quimioterapia intraperitoneal hipertérmica (HIPEC) , realizada por oncólogos quirúrgicos que se especializan en el tratamiento de PMP. Algunos cirujanos también aplican quimioterapia intraperitonial posoperatoria temprana (EPIC), adjunta a la citorreducción quirúrgica y HIPEC. En situaciones en las que no se requiere cirugía de inmediato, los pacientes pueden ser monitoreados mediante tomografías computarizadas, pruebas de laboratorio de marcadores tumorales y síntomas físicos, para determinar cuándo y si se justifica la cirugía. Aunque algunos procedimientos quirúrgicos pueden ser bastante extensos, los pacientes pueden y se recuperan de la cirugía, y la mayoría de estos pacientes pueden vivir y viven vidas productivas.
Al reducir el volumen, el cirujano intenta extirpar la mayor cantidad de tumor posible. La CRS o cirugía citorreductora implica la extirpación quirúrgica del peritoneo y cualquier órgano adyacente que parezca tener diseminación tumoral. Dado que el moco tiende a acumularse en la parte inferior de la cavidad abdominal, es común extirpar los ovarios , las trompas de Falopio , el útero y partes del intestino grueso . Dependiendo de la diseminación del tumor, se pueden extirpar otros órganos, incluidos, entre otros, la vesícula biliar, el bazo y partes del intestino delgado y / o estómago. Para los órganos que no se pueden extirpar de manera segura (como el hígado ), el cirujano quita el tumor de la superficie.
Quimioterapia
La quimioterapia (que generalmente utiliza el agente quimioterapéutico Mitomicina C ) se puede infundir directamente en la cavidad abdominal después de la cirugía citorreductora (cirugía que elimina todas las enfermedades visibles para matar los tumores cancerosos microscópicos restantes y las células que flotan libremente). La quimioterapia calentada (HIPEC) se perfunde en toda la cavidad abdominal durante una o dos horas como último paso de la cirugía, o se instalan puertos para permitir la circulación y / o el drenaje de los productos químicos durante uno a cinco días después de la cirugía, lo que se conoce como quimioterapia intraperitoneal posoperatoria (EPIC). EPIC se puede administrar en ciclos múltiples durante varios meses después de la cirugía.
La quimioterapia sistémica se puede administrar como tratamiento adicional o adyuvante . Debido a la mayor disponibilidad de nuevas quimioterapias desarrolladas para pacientes con cáncer colorrectal, algunos pacientes han experimentado estabilidad en el crecimiento tumoral con quimioterapia sistémica. La quimioterapia sistémica generalmente se reserva para pacientes con enfermedad avanzada, enfermedad recurrente o enfermedad que se ha diseminado a los ganglios linfáticos o sitios distantes.
Esta enfermedad puede reaparecer después de la cirugía y la quimioterapia. Se utilizan tomografías computarizadas posoperatorias periódicas y pruebas de laboratorio de marcadores tumorales para monitorear a los pacientes en cuanto a la progresión de la enfermedad.
Epidemiología
La incidencia general se estimaba previamente en 0,5 a 1 caso por 100.000 personas por año. Investigaciones recientes en Europa indican que la estimación anterior de 1 a 2 personas por millón puede estar subestimando la tasa real en aproximadamente la mitad, con una incidencia real de aproximadamente 3,2 personas por millón y una prevalencia de 22 personas por millón. Es un poco más común en mujeres que en hombres (proporción hombre: mujer de aproximadamente 1: 1,3), aunque la proporción real es difícil de identificar debido a posibles diagnósticos erróneos y posiblemente al sesgo de inclusión en los estudios informados. La edad media en el momento de la presentación suele ser de unos 50 años con un rango de 20 a 25 años, pero la PMP puede afectar a personas de cualquier edad.
Historia
El primer caso fue descrito por Carl F. Rokitansky en 1842. Werth en 1884 acuñó el término pseudomixoma peritoneo, describiéndolo en asociación con un tumor ovárico mucinoso. En 1901 Frankel describió el primer caso asociado con un quiste del apéndice.
Ver también
Referencias
enlaces externos
| Clasificación | |
|---|---|
| Recursos externos |
