Trombosis de la vena porta - Portal vein thrombosis
| Trombosis de la vena porta | |
|---|---|
 | |
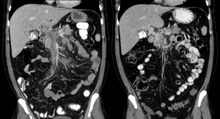
| Trombosis de la vena porta observada con tomografía computarizada. | |
| Especialidad |
Angiología |
La trombosis de la vena porta ( PVT ) es una enfermedad vascular del hígado que se produce cuando se produce un coágulo de sangre en la vena porta hepática , lo que puede provocar un aumento de la presión en el sistema de la vena porta y una reducción del suministro de sangre al hígado . La tasa de mortalidad es de aproximadamente 1 de cada 10.
Un coágulo equivalente en la vasculatura que sale del hígado y transporta sangre desoxigenada a la aurícula derecha a través de la vena cava inferior , se conoce como trombosis de la vena hepática o síndrome de Budd-Chiari .
Signos y síntomas
La trombosis de la vena porta causa dolor en la parte superior del abdomen, posiblemente acompañado de náuseas y agrandamiento del hígado y / o el bazo; el abdomen puede estar lleno de líquido ( ascitis ). Una fiebre persistente puede resultar de la inflamación generalizada. Si bien el dolor abdominal puede aparecer y desaparecer si el trombo se forma repentinamente, la acumulación de coágulos de larga duración también puede desarrollarse sin causar síntomas, lo que lleva a la hipertensión portal antes de que se diagnostique.
Se pueden desarrollar otros síntomas según la causa. Por ejemplo, si se desarrolla trombosis de la vena porta debido a cirrosis hepática , puede haber sangrado u otros signos de enfermedad hepática. Si la trombosis de la vena porta se desarrolla debido a la pileflebitis , pueden presentarse signos de infección como fiebre, escalofríos o sudores nocturnos.
Causas
El flujo sanguíneo lento debido a cirrosis subyacente o insuficiencia cardíaca congestiva a menudo está implicado. La prevalencia de TVP en pacientes con cirrosis no está clara, con una amplia variedad de incidencia afirmada por varios investigadores (estimada en 1 de cada 100 por algunos, mientras que otros creen que afecta a casi 1 de cada 4).
La trombofilia (que incluye afecciones hereditarias como la deficiencia del factor V Leiden , la deficiencia de proteína C o S o el síndrome de anticuerpos antifosfolípidos ) es otra causa común. Casi un tercio de los pacientes tienen un trastorno mieloproliferativo (p. Ej., Policitemia vera o trombocitosis primaria), más comúnmente debido a una mutación del gen de la cinasa 2 de Janus (JAK2). El uso de anticonceptivos orales o el embarazo son otras tendencias no hereditarias de la trombosis.
Alternativamente, la vena porta puede lesionarse como resultado de pancreatitis , diverticulitis , colangiocarcinoma , carcinoma hepatocelular (CHC) o cirugía / trauma abdominal. Las señales de alerta para el crecimiento canceroso como causa son niveles elevados de alfafetoproteína, diámetro de la vena porta mayor de 2,3 cm, pulsatilidad en la ecografía Doppler o fase arterial hepática hiperintensa (HAP) en la tomografía computarizada con contraste.
La TVP es también una complicación conocida de la extirpación quirúrgica del bazo . Durante los últimos años, las neoplasias mieloproliferativas (MPN) han surgido como una de las principales causas sistémicas de trombosis de las venas esplácnicas (incluida la TVP).
Mecanismo
La vena porta principal está formada por la unión de la vena esplénica y la vena mesentérica superior (SMV). Es responsable de aproximadamente tres cuartas partes del flujo sanguíneo del hígado, transportado desde gran parte del sistema gastrointestinal, así como del páncreas, la vesícula biliar y el bazo. La cirrosis altera las vías de hemorragia, por lo que los pacientes corren simultáneamente el riesgo de hemorragia incontrolada y formación de coágulos. Un obstáculo de larga duración en el flujo como en la TVP crónica, también conocido como cavernoma portal, puede causar un aumento del gradiente de presión venosa hepática ( hipertensión portal ) y un aumento del flujo sanguíneo a través de las venas subsidiarias. Esto puede provocar ascitis o sangrado por várices.
Un trombo infectado puede volverse séptico, lo que se conoce como pileflebitis; si los hemocultivos son positivos para el crecimiento en este momento, el microorganismo más común es Bacteroides .
Diagnóstico
El diagnóstico de trombosis de la vena porta generalmente se hace con imágenes que confirman un coágulo en la vena porta; la ecografía es el método menos invasivo y la adición de la técnica Doppler muestra un defecto de llenado en el flujo sanguíneo. La PVT puede clasificarse como oclusiva o no oclusiva según la evidencia de flujo sanguíneo alrededor del coágulo. Se puede realizar una caracterización alternativa basada en el sitio: el tipo 1 se limita a la vena porta principal, el tipo 2 involucra solo una rama de la vena porta (2a o 2b si ambas ramas están afectadas) y el tipo 3 si se encuentra un coágulo en ambas áreas . La determinación de la gravedad de la afección se puede obtener mediante tomografía computarizada (TC) con contraste, imágenes por resonancia magnética (IRM) o angiografía por RM (ARM). Aquellos con TVP crónica pueden someterse a una endoscopia superior ( esofagogastroduodenoscopia , EGD) para evaluar la presencia de venas dilatadas concurrentes (várices) en el estómago o el esófago. Aparte de las transaminasas quizás ligeramente elevadas , las pruebas de laboratorio para evaluar la función hepática suelen ser normales. Los niveles de dímero D en la sangre pueden estar elevados como resultado de la degradación de la fibrina .
Tratamiento
El tratamiento tiene como objetivo abrir las venas bloqueadas para minimizar las complicaciones; la duración del coágulo (agudo o crónico) afecta el tratamiento. A menos que existan razones subyacentes por las que sería dañino, la anticoagulación ( heparina de bajo peso molecular , seguida de warfarina ) a menudo se inicia y se mantiene en pacientes que no tienen cirrosis. La anticoagulación para pacientes con cirrosis que experimentan trombosis de la vena porta generalmente no se recomienda a menos que tengan TVP crónica 1) con trombofilia, 2) con carga de coágulos en las venas mesentéricas o 3) suministro de sangre inadecuado a los intestinos. En casos más graves, se pueden considerar las derivaciones o un trasplante de hígado . Si el flujo sanguíneo al tracto gastrointestinal se ha visto comprometido crónicamente, es posible que se requiera cirugía para extirpar el intestino muerto.
Se hacen diferentes consideraciones en el manejo de la TVP en pacientes pediátricos o en aquellos que ya han recibido un trasplante de hígado.
Ver también
Referencias
enlaces externos
| Clasificación | |
|---|---|
| Recursos externos |